–Т –ї–Є—В–µ—А–∞—В—Г—А–µ –љ–µ—В –µ–і–Є–љ–Њ–≥–Њ –Љ–љ–µ–љ–Є—П –Њ–± –Њ–њ—В–Є–Љ–∞–ї—М–љ–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ –і–ї—П –≤—Л–њ–Њ–ї¬≠–љ–µ–љ–Є—П –Њ–њ–µ—А–∞—Ж–Є–Є —Г –і–µ—В–µ–є. –Э. –Ш. –Ъ–Њ–љ–і—А–∞—И–Є–љ (1970), –У. –Р. –С–∞–Є—А–Њ–≤ (1968) —Б—З–Є—В–∞—О—В –њ–Њ–Ї–∞–Ј–∞–љ–љ–Њ–є –Њ–њ–µ—А–∞—Ж–Є—О —Г –і–µ—В–µ–є –≤ –≤–Њ–Ј—А–∞—Б—В–µ —Б—В–∞—А—И–µ 5 –ї–µ—В. –Ф—А—Г–≥–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і—Г—О—В –Њ–њ–µ—А–Є—А–Њ–≤–∞—В—М –і–µ—В–µ–є –і–Њ 2вАФ3 –ї–µ—В (–Ь. Ravitch, 1961; –Ю. Swen- son, 1958) –Є –і–∞–ґ–µ –≤ –±–Њ–ї–µ–µ —А–∞–љ–љ–µ–Љ –≤–Њ–Ј—А–∞—Б—В–µ.
–Э–µ–Њ–±—Е–Њ–і–Є–Љ–∞ —Б–∞–љ–∞—Ж–Є—П –љ–Њ—Б–Њ–≥–ї–Њ—В–Ї–Є. –¶–µ¬≠–ї–µ—Б–Њ–Њ–±—А–∞–Ј–љ—Л –Њ–±—Й–µ—Г–Ї—А–µ–њ–ї—П—О—Й–Є–µ –Љ–µ—А–Њ–њ—А–Є—П—В–Є—П (–Ы–§–Ъ, —А–∞—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–µ –њ–Є—В–∞¬≠–љ–Є–µ –Є —А–µ–ґ–Є–Љ). –Ф–Њ –Њ–њ–µ—А–∞—Ж–Є–Є –њ—А–Њ–≤–Њ–і—П—В —В—Й–∞—В–µ–ї—М–љ–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ —Д—Г–љ–Ї—Ж–Є–є –Њ—Б–љ–Њ–≤–љ—Л—Е –Њ—А–≥–∞–љ–Њ–≤ (—Б–µ—А–і—Ж–∞, –ї–µ–≥–Ї–Є—Е, –њ–µ—З–µ–љ–Є, –њ–Њ—З–µ–Ї) –Є –Ї–Њ—А—А–µ–Ї—Ж–Є—О –≤—Л—П–≤–ї–µ–љ¬≠–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є. –Ю—Б–Њ–±–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ –Њ–±—А–∞—Й–∞—О—В –љ–∞ —Г—Б—В—А–∞–љ–µ–љ–Є–µ –і–µ—Д–Є—Ж–Є—В–∞ –Ю–¶–Ъ –Є –µ–≥–Њ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–Њ–≤.
1. –Ґ–Њ—А–∞–Ї–Њ–њ–ї–∞—Б—В–Є–Ї–∞ –±–µ–Ј –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —В—А–∞–Ї—Ж–Є–Њ–љ–љ—Л—Е —И–≤–Њ–≤ –Є–ї–Є —Д–Є–Ї—Б–∞—В–Њ¬≠—А–Њ–≤;
2. –Ґ–Њ—А–∞–Ї–Њ–њ–ї–∞—Б—В–Є–Ї–∞ —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –≤–љ—Г—В—А–µ–љ–љ–µ–є –Є–ї–Є –љ–∞—А—Г–ґ–љ–Њ–є —Д–Є–Ї¬≠—Б–∞—Ж–Є–Є.
–Я–µ—А–≤–∞—П –Њ–њ–µ—А–∞—Ж–Є—П –њ—А–Є –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є –±—Л–ї–∞ –≤—Л–њ–Њ–ї–љ–µ–љ–∞ –≤ 1911 –≥. L. Meyer. –Ю–њ–µ—А–∞—Ж–Є—П –±—Л–ї–∞ –њ–∞–ї–ї–Є–∞—В–Є–≤–љ–Њ–є –Є –Ј–∞–Ї–ї—О—З–∞–ї–∞—Б—М –≤ —З–∞—Б—В–Є—З–љ–Њ–Љ –Є—Б–њ—А–∞–≤–ї–µ–љ–Є–Є –і–µ¬≠—Д–Њ—А–Љ–∞—Ж–Є–Є –Ј–∞ —Б—З–µ—В —А–µ–Ј–µ–Ї—Ж–Є–Є –љ–∞–Є–±–Њ–ї–µ–µ –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л—Е —Г—З–∞—Б—В–Ї–Њ–≤ —А–µ–±–µ—А. –Э–∞ –њ–µ—А–∞–і–Є–Ї–∞–ї—М–љ–Њ—Б—В—М —В–∞–Ї–Є—Е –Њ–њ–µ—А–∞—Ж–Є–є —Г–Ї–∞–Ј—Л–≤–∞–ї F. Sauerbruch, –Ї–Њ—В–Њ—А—Л–є —Г–ґ–µ –≤ 1913 –≥. –њ—А–Њ–Є–Ј–≤–µ–ї –Њ–±—И–Є—А–љ—Г—О —А–µ–Ј–µ–Ї—Ж–Є—О –љ–∞–Є–±–Њ–ї–µ–µ –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л—Е —А–µ–±–µ—А –Є —З–∞—Б—В–Є—З–љ–Њ –≥—А—Г–і–Є–љ—Л. –Ю–њ–µ—А–∞¬≠—Ж–Є–Є –±—Л–ї–Є –≤—Л–њ–Њ–ї–љ–µ–љ—Л —Г –≤–Ј—А–Њ—Б–ї—Л—Е. –°—А–µ–і–Є –Њ—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л—Е —Е–Є—А—Г—А–≥–Њ–≤ –њ–µ—А–≤—Л–Љ –≤—Л–њ–Њ–ї–љ–Є–ї —В–Њ—А–∞–Ї–Њ–њ–ї–∞—Б—В–Є–Ї—Г –њ–Њ –њ–Њ–≤–Њ–і—Г –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є —Г –≤–Ј—А–Њ—Б–ї–Њ–≥–Њ –±–Њ–ї—М–љ–Њ–≥–Њ –Э. –Р. –С–Њ–≥–Њ—А–∞–Ј (1949). –Ю–љ –њ—А–Њ–Є–Ј–≤–µ–ї —А–µ–Ј–µ–Ї—Ж–Є—О —В–µ–ї–∞ –Љ–µ—З–µ–≤–Є–і–љ–Њ–≥–Њ –Њ—В—А–Њ—Б—В–Ї–∞ –≥—А—Г–і–Є–љ—Л, –Ј–∞–њ–Њ–ї–љ–Є–≤ –і–µ—Д–µ–Ї—В —А–∞—Б—Й–µ–њ–ї–µ–љ–љ—Л–Љ–Є —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—В–∞–Љ–Є –Є–Ј VIII —А–µ–±—А–∞. –Я–µ—А–≤—Л–µ —В–Њ—А–∞–Ї–Њ¬≠–њ–ї–∞—Б—В–Є–Ї–Є —Г –і–µ—В–µ–є –≤ –љ–∞—И–µ–є —Б—В—А–∞–љ–µ –њ—А–Њ–Є–Ј–≤–µ–і–µ–љ—Л –±—Л–ї–Є –У. –Р. –С–∞–Є—А–Њ–≤—Л–Љ –≤ 1960 –≥. –Є –Э. –Ш. –Ъ–Њ–љ–і—А–∞—И–Є–љ—Л–Љ –≤ 1961 –≥.
–Э–∞–Є–±–Њ–ї—М—И–µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є–µ –њ–Њ–ї—Г—З–Є–ї–∞ —В–Њ—А–∞–Ї–Њ–њ–ї–∞—Б—В–Є–Ї–∞ –њ–Њ –†–∞–≤–Є—З—Г
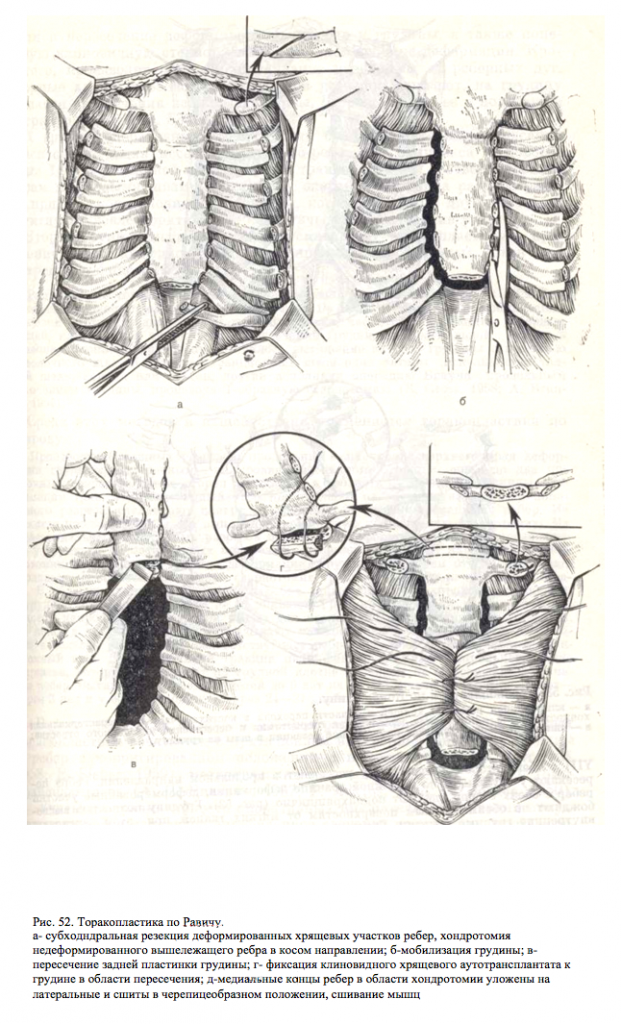 –Ъ–Њ–ґ–љ—Л–є —А–∞–Ј—А–µ–Ј —Г –Љ–∞–ї—М—З–Є–Ї–Њ–≤ –њ—А–Њ–≤–Њ–і—П—В –≤–µ—А—В–Є–Ї–∞–ї—М–љ–Њ, –љ–∞–і –≥—А—Г–і–Є–љ–Њ–є, —Г –і–µ–≤–Њ—З–µ–Ї вАФ –≤–Њ–ї–љ–Њ–Њ–±—А–∞–Ј–љ–Њ, —Б—Г–±–Љ–∞–Љ–Љ–∞—А–љ–Њ (—А–Є—Б. 51). –Ъ–Њ–ґ—Г —Б –њ–Њ–і–Ї–Њ–ґ–љ–Њ–є –Ї–ї–µ—В—З–∞—В–Ї–Њ–є –Њ—В—Б–ї–∞–Є–≤–∞—О—В –≤ –Њ–±–µ —Б—В–Њ—А–Њ–љ—Л, –≥—А—Г–і–љ—Л–µ –Љ—Л—И—Ж—Л –њ–µ—А–µ—Б–µ–Ї–∞—О—В –Є –Њ—В—Б–ї–∞–Є–≤–∞—О—В –Њ—В —А–µ–±–µ—А. –Ь–µ—З–µ–≤–Є–і–љ—Л–є –Њ—В¬≠—А–Њ—Б—В–Њ–Ї –Њ—В—Б–µ–Ї–∞—О—В –Њ—В –≥—А—Г–і–Є–љ—Л –Є —Г–і–∞–ї—П—О—В. –Ч–∞–≥—А—Г–і–Є–љ–љ–Њ —В—Г–њ—Л–Љ –њ—Г—В–µ–Љ –Њ—В—Б–ї–∞–Є–≤–∞—О—В –њ–ї–µ–≤¬≠—А–∞–ї—М–љ—Л–µ –ї–Є—Б—В–Ї–Є –≤ –Њ–±–µ —Б—В–Њ—А–Њ–љ—Л, –њ–Њ–ї–љ–Њ—Б—В—М—О –≤—Л—Б–≤–Њ–±–Њ–ґ–і–∞—О—В –Ј–∞–і–љ—О—О –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В—М –≥—А—Г¬≠–і–Є–љ—Л. –Я–Њ –Њ–±–µ–Є–Љ –њ–∞—А–∞—Б—В–µ—А–љ–∞–ї—М–љ—Л–Љ –ї–Є–њ–Є—П–Љ II –Є–ї–Є III —А–µ–±—А–Њ –њ–µ—А–µ—Б–µ–Ї–∞—О—В –≤ –Ї–Њ—Б–Њ–Љ –љ–∞¬≠–њ—А–∞–≤–ї–µ–љ–Є–Є. –Э–∞–і –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л–Љ–Є —Г—З–∞—Б—В–Ї–∞–Љ–Є —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–µ–є (–Њ–±—Л—З–љ–Њ —Б–Њ II –њ–Њ YII) —Б –Њ–±–µ–Є—Е —Б—В–Њ—А–Њ–љ –љ–∞–і—Е—А—П—Й–љ–Є—Ж—Г —А–∞—Б—Б–µ–Ї–∞—О—В –≤ –њ—А–Њ–і–Њ–ї—М–љ–Њ–Љ –њ–∞–њ—А–∞–≤–ї–µ–љ–Є–Є. –†–µ–±—А–∞ –њ–µ¬≠—А–µ—Б–µ–Ї–∞—О—В —Г –≥—А—Г–і–Є–љ—Л –Є –љ–Њ –љ–∞—А—Г–ґ–љ–Њ–є –≥—А–∞–љ–Є—Ж–µ –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є, –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л–µ —Г—З–∞—Б—В–Ї–Є —А–µ–±–µ—А —Б –Њ–±–Њ–Є—Е —Б—В–Њ—А–Њ–љ —Г–і–∞–ї—П—О—В –њ–Њ–і–љ–∞—Е—А—П—Й–љ–Є—З–љ–Њ (—А–Є—Б. 52). –У—А—Г–і–Є–љ—Г –њ–Њ–ї–љ–Њ—Б—В—М—О –≤—Л—Б–≤–Њ¬≠–±–Њ–ґ–і–∞—О—В –њ–Њ –Њ–±–µ–Є–Љ –±–Њ–Ї–Њ–≤—Л–Љ –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В—П–Љ –Њ—В –Љ—П–≥–Ї–Є—Е —В–Ї–∞–љ–µ–є, –њ—А–Є —Н—В–Њ–Љ –і–∞—В–Є—А—Г—О—В –≤–љ—Г—В—А–µ–љ–љ–Є–µ –≥—А—Г–і–љ—Л–µ –∞—А—В–µ—А–Є–Є. –У—А—Г–і–Є–љ—Г –њ–Њ–і–љ–Є–Љ–∞—О—В –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ –Ї–≤–µ—А—Е—Г –Ј–∞ –і–Є—Б—В–∞–ї—М–љ—Л–є –Ї–Њ–љ–µ—Ж –Ї—А—О—З–Ї–Њ–Љ –Є–ї–Є –њ—А–Њ–≤–Њ–ї–Њ—З–љ–Њ–є –њ–µ—В–ї–µ–є. –Я–µ—А–µ—Б–µ–Ї–∞—О—В –і–Њ–ї–Њ—В–Њ–Љ –Ј–∞–і–љ—О—О –µ–µ –њ–ї–∞—Б—В–Є–љ–Ї—Г –Є –≤ –Њ–±—А–∞–Ј–Њ–≤–∞–≤—И–Є–є—Б—П —А–∞–Ј—А–µ–Ј –≤—Б—В–∞–≤–ї—П—О—В –Ї–ї–Є–љ–Њ–≤–Є–і–љ—Г—О —А–∞—Б–њ–Њ—А–Ї—Г, –≤—Л–Ї—А–Њ–µ–љ–љ—Г—О –Є–Ј —Е—А—П—Й–µ–≤–Њ–є —З–∞—Б—В–Є —А–µ–±—А–∞, –Ї–Њ—В–Њ—А–∞—П —Д–Є–Ї—Б–Є—А—Г–µ—В –≥—А—Г–і–Є–љ—Г –≤ –≥–Є–њ–µ—А–Ї–Њ—А—А–Є–≥–Є—А–Њ–≤–∞–љ–љ–Њ–Љ —Б–Њ¬≠—Б—В–Њ—П–љ–Є–Є. –Ъ–ї–Є–њ —Д–Є–Ї—Б–Є—А—Г—О—В –Ї –≥—А—Г–і–Є–љ–µ –Ї–∞–њ—А–Њ–љ–Њ–≤—Л–Љ–Є —И–≤–∞–Љ–Є. –Ъ–Њ–љ—Ж—Л –Ї–Њ—Б–Њ –њ–µ—А–µ—Б–µ—З–µ–љ¬≠–љ—Л—Е —А–µ–±–µ—А —Б –Њ–±–µ–Є—Е —Б—В–Њ—А–Њ–љ —Б—И–Є–≤–∞—О—В –і—А—Г–≥ —Б –і—А—Г–≥–Њ–Љ –Ї–∞–њ—А–Њ–љ–Њ–≤—Л–Љ–Є —И–≤–∞–Љ–Є —В–∞–Ї, —З—В–Њ–±—Л –Љ–µ–і–Є–∞–ї—М–љ–∞—П —З–∞—Б—В—М —А–∞—Б–њ–Њ–ї–∞–≥–∞–ї–∞—Б—М –љ–∞ –ї–∞—В–µ—А–∞–ї—М–љ–Њ–є.
–Ъ–Њ–ґ–љ—Л–є —А–∞–Ј—А–µ–Ј —Г –Љ–∞–ї—М—З–Є–Ї–Њ–≤ –њ—А–Њ–≤–Њ–і—П—В –≤–µ—А—В–Є–Ї–∞–ї—М–љ–Њ, –љ–∞–і –≥—А—Г–і–Є–љ–Њ–є, —Г –і–µ–≤–Њ—З–µ–Ї вАФ –≤–Њ–ї–љ–Њ–Њ–±—А–∞–Ј–љ–Њ, —Б—Г–±–Љ–∞–Љ–Љ–∞—А–љ–Њ (—А–Є—Б. 51). –Ъ–Њ–ґ—Г —Б –њ–Њ–і–Ї–Њ–ґ–љ–Њ–є –Ї–ї–µ—В—З–∞—В–Ї–Њ–є –Њ—В—Б–ї–∞–Є–≤–∞—О—В –≤ –Њ–±–µ —Б—В–Њ—А–Њ–љ—Л, –≥—А—Г–і–љ—Л–µ –Љ—Л—И—Ж—Л –њ–µ—А–µ—Б–µ–Ї–∞—О—В –Є –Њ—В—Б–ї–∞–Є–≤–∞—О—В –Њ—В —А–µ–±–µ—А. –Ь–µ—З–µ–≤–Є–і–љ—Л–є –Њ—В¬≠—А–Њ—Б—В–Њ–Ї –Њ—В—Б–µ–Ї–∞—О—В –Њ—В –≥—А—Г–і–Є–љ—Л –Є —Г–і–∞–ї—П—О—В. –Ч–∞–≥—А—Г–і–Є–љ–љ–Њ —В—Г–њ—Л–Љ –њ—Г—В–µ–Љ –Њ—В—Б–ї–∞–Є–≤–∞—О—В –њ–ї–µ–≤¬≠—А–∞–ї—М–љ—Л–µ –ї–Є—Б—В–Ї–Є –≤ –Њ–±–µ —Б—В–Њ—А–Њ–љ—Л, –њ–Њ–ї–љ–Њ—Б—В—М—О –≤—Л—Б–≤–Њ–±–Њ–ґ–і–∞—О—В –Ј–∞–і–љ—О—О –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В—М –≥—А—Г¬≠–і–Є–љ—Л. –Я–Њ –Њ–±–µ–Є–Љ –њ–∞—А–∞—Б—В–µ—А–љ–∞–ї—М–љ—Л–Љ –ї–Є–њ–Є—П–Љ II –Є–ї–Є III —А–µ–±—А–Њ –њ–µ—А–µ—Б–µ–Ї–∞—О—В –≤ –Ї–Њ—Б–Њ–Љ –љ–∞¬≠–њ—А–∞–≤–ї–µ–љ–Є–Є. –Э–∞–і –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л–Љ–Є —Г—З–∞—Б—В–Ї–∞–Љ–Є —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–µ–є (–Њ–±—Л—З–љ–Њ —Б–Њ II –њ–Њ YII) —Б –Њ–±–µ–Є—Е —Б—В–Њ—А–Њ–љ –љ–∞–і—Е—А—П—Й–љ–Є—Ж—Г —А–∞—Б—Б–µ–Ї–∞—О—В –≤ –њ—А–Њ–і–Њ–ї—М–љ–Њ–Љ –њ–∞–њ—А–∞–≤–ї–µ–љ–Є–Є. –†–µ–±—А–∞ –њ–µ¬≠—А–µ—Б–µ–Ї–∞—О—В —Г –≥—А—Г–і–Є–љ—Л –Є –љ–Њ –љ–∞—А—Г–ґ–љ–Њ–є –≥—А–∞–љ–Є—Ж–µ –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є, –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л–µ —Г—З–∞—Б—В–Ї–Є —А–µ–±–µ—А —Б –Њ–±–Њ–Є—Е —Б—В–Њ—А–Њ–љ —Г–і–∞–ї—П—О—В –њ–Њ–і–љ–∞—Е—А—П—Й–љ–Є—З–љ–Њ (—А–Є—Б. 52). –У—А—Г–і–Є–љ—Г –њ–Њ–ї–љ–Њ—Б—В—М—О –≤—Л—Б–≤–Њ¬≠–±–Њ–ґ–і–∞—О—В –њ–Њ –Њ–±–µ–Є–Љ –±–Њ–Ї–Њ–≤—Л–Љ –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В—П–Љ –Њ—В –Љ—П–≥–Ї–Є—Е —В–Ї–∞–љ–µ–є, –њ—А–Є —Н—В–Њ–Љ –і–∞—В–Є—А—Г—О—В –≤–љ—Г—В—А–µ–љ–љ–Є–µ –≥—А—Г–і–љ—Л–µ –∞—А—В–µ—А–Є–Є. –У—А—Г–і–Є–љ—Г –њ–Њ–і–љ–Є–Љ–∞—О—В –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ –Ї–≤–µ—А—Е—Г –Ј–∞ –і–Є—Б—В–∞–ї—М–љ—Л–є –Ї–Њ–љ–µ—Ж –Ї—А—О—З–Ї–Њ–Љ –Є–ї–Є –њ—А–Њ–≤–Њ–ї–Њ—З–љ–Њ–є –њ–µ—В–ї–µ–є. –Я–µ—А–µ—Б–µ–Ї–∞—О—В –і–Њ–ї–Њ—В–Њ–Љ –Ј–∞–і–љ—О—О –µ–µ –њ–ї–∞—Б—В–Є–љ–Ї—Г –Є –≤ –Њ–±—А–∞–Ј–Њ–≤–∞–≤—И–Є–є—Б—П —А–∞–Ј—А–µ–Ј –≤—Б—В–∞–≤–ї—П—О—В –Ї–ї–Є–љ–Њ–≤–Є–і–љ—Г—О —А–∞—Б–њ–Њ—А–Ї—Г, –≤—Л–Ї—А–Њ–µ–љ–љ—Г—О –Є–Ј —Е—А—П—Й–µ–≤–Њ–є —З–∞—Б—В–Є —А–µ–±—А–∞, –Ї–Њ—В–Њ—А–∞—П —Д–Є–Ї—Б–Є—А—Г–µ—В –≥—А—Г–і–Є–љ—Г –≤ –≥–Є–њ–µ—А–Ї–Њ—А—А–Є–≥–Є—А–Њ–≤–∞–љ–љ–Њ–Љ —Б–Њ¬≠—Б—В–Њ—П–љ–Є–Є. –Ъ–ї–Є–њ —Д–Є–Ї—Б–Є—А—Г—О—В –Ї –≥—А—Г–і–Є–љ–µ –Ї–∞–њ—А–Њ–љ–Њ–≤—Л–Љ–Є —И–≤–∞–Љ–Є. –Ъ–Њ–љ—Ж—Л –Ї–Њ—Б–Њ –њ–µ—А–µ—Б–µ—З–µ–љ¬≠–љ—Л—Е —А–µ–±–µ—А —Б –Њ–±–µ–Є—Е —Б—В–Њ—А–Њ–љ —Б—И–Є–≤–∞—О—В –і—А—Г–≥ —Б –і—А—Г–≥–Њ–Љ –Ї–∞–њ—А–Њ–љ–Њ–≤—Л–Љ–Є —И–≤–∞–Љ–Є —В–∞–Ї, —З—В–Њ–±—Л –Љ–µ–і–Є–∞–ї—М–љ–∞—П —З–∞—Б—В—М —А–∞—Б–њ–Њ–ї–∞–≥–∞–ї–∞—Б—М –љ–∞ –ї–∞—В–µ—А–∞–ї—М–љ–Њ–є.
–Я–µ—А–µ—Б–µ—З–µ–љ–љ—Л–µ –≥—А—Г–і–љ—Л–µ –Љ—Л—И—Ж—Л —Б –Њ–±–µ–Є—Е —Б—В–Њ—А–Њ–љ –њ–Њ–і—И–Є–≤–∞—О—В –Ї –≥—А—Г–і–Є–љ–µ. –Т–∞–ґ–љ–Њ –Ј–∞–Ї—А—Л—В—М –Љ—Л—И—Ж–∞–Љ–Є —А–∞–љ–µ–≤—Л–µ –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–Є. –Э–∞ –Ї–Њ–ґ—Г –љ–∞–Ї–ї–∞–і—Л–≤–∞—О—В —И–µ–ї–Ї–Њ–≤—Л–µ —И–≤—Л.
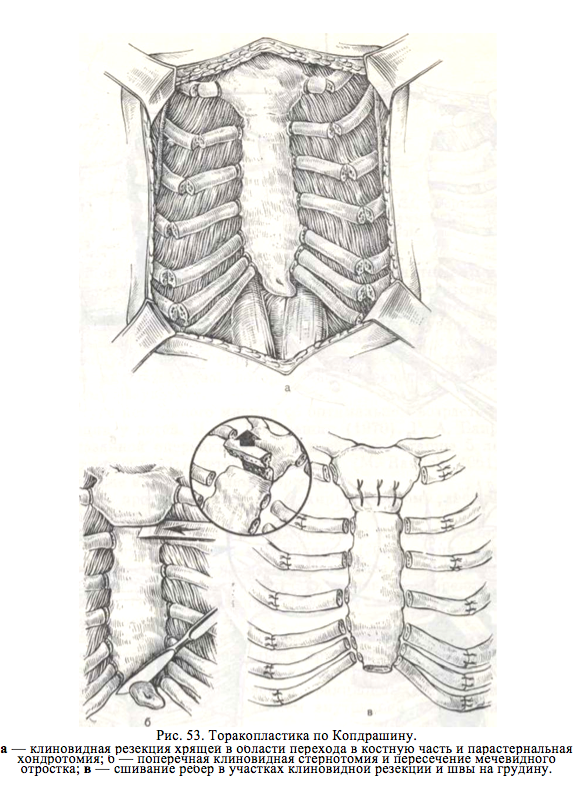
–Ґ–Њ—А–∞–Ї–Њ–њ–ї–∞—Б—В–Є–Ї–∞ –њ–Њ –Ъ–Њ–љ–і—А–∞—И–Є–љ—Г
–Я—А–µ–і—Г—Б–Љ–∞—В—А–Є–≤–∞–µ—В –Ї–ї–Є–љ–Њ–≤–Є–і–љ—Г—О —А–µ–Ј–µ–Ї¬≠—Ж–Є—О –љ–µ–±–Њ–ї—М—И–Є—Е —Г—З–∞—Б—В–Ї–Њ–≤ —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–µ–є –њ–Њ –љ–∞—А—Г–ґ–љ–Њ–є –≥—А–∞–љ–Є—Ж–µ –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є –Є –њ–µ—А–µ—Б–µ—З–µ–љ–Є–µ –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л—Е —А–µ–±–µ—А —Г –≥—А—Г–і–Є–љ—Л, –∞ —В–∞–Ї–ґ–µ –њ–Њ–њ–µ¬≠—А–µ—З–љ—Г—О –Ї–ї–Є–љ–Њ–≤–Є–і–љ—Г—О —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є—О –љ–∞ –≤–µ—А—Е–љ–µ–є –≥—А–∞–љ–Є—Ж–µ –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є. –Ъ—А–Њ¬≠–Љ–µ —В–Њ–≥–Њ, –њ—А–Њ–Є–Ј–≤–Њ–і—П—В —И–Є—А–Њ–Ї–Њ–µ –Њ—В—Б–ї–∞–Є–≤–∞–љ–Є–µ –і–Є–∞—Д—А–∞–≥–Љ—Л –Њ—В —А–µ–±–µ—А–љ—Л—Е –і—Г–≥. –†–µ–±–µ—А–љ—Л–µ —Е—А—П—Й–Є –≤ –Њ–±–ї–∞—Б—В–Є –Ї–ї–Є–љ–Њ–≤–Є–і–љ–Њ–є —А–µ–Ј–µ–Ї—Ж–Є–Є —Б—И–Є–≤–∞—О—В, –љ–∞ –≥—А—Г–і–Є–љ—Г –≤ –Њ–±–ї–∞—Б—В–Є –њ–µ—А–µ—Б–µ—З–µ–љ–Є—П –љ–∞–Ї–ї–∞–і—Л–≤–∞—О—В —И–≤—Л, —Г–і–µ—А–ґ–Є–≤–∞—О—Й–Є–µ –µ–µ –≤ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є –≥–Є–љ–µ—А–Ї–Њ—А—А–µ–Ї—Ж–Є–Є (—А–Є—Б. 53).
–Ъ –≥—А—Г–њ–њ–µ –Њ–њ–µ—А–∞—В–Є–≤–љ—Л—Е –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤ –±–µ–Ј –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–є —Д–Є–Ї—Б–∞—Ж–Є–Є –Њ—В–љ–Њ—Б–Є—В—Б—П –Њ–њ–µ—А–∞—Ж–Є—П –Є—Б—Б–µ—З–µ–љ–Є—П –≥—А—Г–і–Є–љ–Њ-—А–µ–±–µ—А–љ–Њ–≥–Њ –Ї–Њ–Љ–њ–ї–µ–Ї—Б–∞ –Є –њ–Њ–≤–Њ—А–Њ—В –µ–≥–Њ –љ–∞ 180¬∞ —Б —Д–Є–Ї—Б–∞—Ж–Є–µ–є –њ–µ—А–µ–≤–µ—А–љ—Г—В–Њ–≥–Њ —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—В–∞ –Ї —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–Є–Љ —А–µ–±—А–∞–Љ —И–µ–ї–Ї–Њ–≤—Л–Љ–Є —И–≤–∞–Љ–Є. –Э–∞—Б—В–Њ—П—Й–∞—П –Њ–њ–µ—А–∞—Ж–Є—П –њ–Њ–ї—Г—З–Є–ї–∞ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ¬≠–љ–Є–µ –њ—А–Є –њ–ї–Њ—Б–Ї–Њ–≤–Њ—А–Њ–љ–Њ—З–љ–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є, –Ї–Њ–≥–і–∞ —Б –њ–Њ–Љ–Њ—Й—М—О –і—А—Г–≥–Є—Е –Љ–µ—В–Њ–і–Њ–≤ –і–Њ—Б—В–Є–≥–љ—Г—В—М —Г–і–Њ–≤–ї–µ—В–≤–Њ—А–Є—В–µ–ї—М–љ–Њ–≥–Њ –Ї–Њ—Б–Љ–µ—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Н—Д—Д–µ–Ї—В–∞ –љ–µ —Г–і–∞–µ—В—Б—П.
–Т—В–Њ—А–∞—П –≥—А—Г–њ–њ–∞ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤ –њ—А–µ–і—Г—Б–Љ–∞—В—А–Є–≤–∞–µ—В —В–Њ—А–∞–Ї–Њ–њ–ї–∞—Б—В–Є–Ї—Г —Б –њ—А–Є¬≠–Љ–µ–љ–µ–љ–Є–µ–Љ –љ–∞—А—Г–ґ–љ–Њ—Д–Є–Ї—Б–Є—А—Г—О—Й–Є—Е —В—А–∞–Ї—Ж–Є–Њ–љ–љ—Л—Е –њ—А–Њ–≤–Њ–ї–Њ—З–љ—Л—Е —И–≤–Њ–≤ –Є–ї–Є –≤–љ—Г—В—А–µ–љ–љ—О—О —Д–Є–Ї—Б–∞—Ж–Є—О.
 –†–∞–і–Є–Ї–∞–ї—М–љ—Л–µ —В–Њ—А–∞–Ї–Њ–њ–ї–∞—Б—В–Є–Ї–Є —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ —В—А–∞–Ї—Ж–Є–Њ–њ–љ—Л—Е —И–≤–Њ–≤ –≤ –њ–Њ—Б–ї–µ–Њ–њ–µ¬≠—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –њ—А–Њ–Є–Ј–≤–µ–ї–Є –Р. Ochsner –Є –Ь. De –Т–∞–Ї–µ—Г (1939). –Я–Њ—Б–ї–µ –Љ–Њ–±–Є–ї–Є–Ј–∞—Ж–Є–Є —Е—А—П—Й–µ–≤–Њ–є —З–∞—Б—В–Є –њ–µ—А–µ–і–љ–µ–є —Б—В–µ–љ–Ї–Є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є, —З–∞—Б—В–Є—З–љ–Њ–є —А–µ–Ј–µ–Ї—Ж–Є–Є —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–µ–є, –Ї–ї–Є–љ–Њ–≤–Є–і–љ–Њ–є —Б—В–µ—А–њ–Њ—В–Њ–Љ–Є–љ –Є –Є—Б—Б–µ—З–µ–љ–Є—П –≥—А—Г–і–Є–љ–Њ-–і–Є–∞—Д—А–∞–≥–Љ–∞–ї—М–њ–Њ–є —Б–≤—П–Ј–Ї–Є –≤ –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –њ—А–Њ–Є–Ј–≤–Њ–і–Є–ї–Њ—Б—М –≤—Л—В—П–ґ–µ–љ–Є–µ –Ј–∞ —В–µ–ї–Њ –≥—А—Г–і–Є–љ—Л —Б –њ–Њ–Љ–Њ—Й—М—О –њ—А–Њ–≤–Њ–ї–Њ—З–љ–Њ–≥–Њ —И–≤–∞. –Т –Ї–∞—З–µ—Б—В–≤–µ —В—А–∞–Ї—Ж–Є–Њ–љ–љ—Л—Е —И–≤–Њ–≤ –Њ–і–љ–Є –∞–≤—В–Њ—А—Л –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є —В–Њ–ї¬≠—Б—В—Л–є —И–µ–ї–Ї, –Ї–∞–њ—А–Њ–љ –њ–ї–Є –ї–∞–≤—Б–∞–љ, –і—А—Г–≥–Є–µ –і–Њ–њ–Њ–ї–љ—П–ї–Є –Њ–њ–µ—А–∞—Ж–Є—О –С—А–∞—Г–љ–∞ –њ—А–Њ–і–Њ–ї—М–љ—Л–Љ —А–∞—Б—Б–µ—З–µ–љ–Є–µ–Љ –≥—А—Г–і–Є–љ—Л, –њ—А–Њ–Є–Ј–≤–Њ–і—П –Ґ-–Њ–±—А–∞–Ј–њ—Г—О —Б—В–µ—А–њ–Њ—В–Њ–Љ–Є—О (R. Gross, 1958; A. Brun- –њ–µ–≥, 1954).
–†–∞–і–Є–Ї–∞–ї—М–љ—Л–µ —В–Њ—А–∞–Ї–Њ–њ–ї–∞—Б—В–Є–Ї–Є —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ —В—А–∞–Ї—Ж–Є–Њ–њ–љ—Л—Е —И–≤–Њ–≤ –≤ –њ–Њ—Б–ї–µ–Њ–њ–µ¬≠—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –њ—А–Њ–Є–Ј–≤–µ–ї–Є –Р. Ochsner –Є –Ь. De –Т–∞–Ї–µ—Г (1939). –Я–Њ—Б–ї–µ –Љ–Њ–±–Є–ї–Є–Ј–∞—Ж–Є–Є —Е—А—П—Й–µ–≤–Њ–є —З–∞—Б—В–Є –њ–µ—А–µ–і–љ–µ–є —Б—В–µ–љ–Ї–Є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є, —З–∞—Б—В–Є—З–љ–Њ–є —А–µ–Ј–µ–Ї—Ж–Є–Є —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–µ–є, –Ї–ї–Є–љ–Њ–≤–Є–і–љ–Њ–є —Б—В–µ—А–њ–Њ—В–Њ–Љ–Є–љ –Є –Є—Б—Б–µ—З–µ–љ–Є—П –≥—А—Г–і–Є–љ–Њ-–і–Є–∞—Д—А–∞–≥–Љ–∞–ї—М–њ–Њ–є —Б–≤—П–Ј–Ї–Є –≤ –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –њ—А–Њ–Є–Ј–≤–Њ–і–Є–ї–Њ—Б—М –≤—Л—В—П–ґ–µ–љ–Є–µ –Ј–∞ —В–µ–ї–Њ –≥—А—Г–і–Є–љ—Л —Б –њ–Њ–Љ–Њ—Й—М—О –њ—А–Њ–≤–Њ–ї–Њ—З–љ–Њ–≥–Њ —И–≤–∞. –Т –Ї–∞—З–µ—Б—В–≤–µ —В—А–∞–Ї—Ж–Є–Њ–љ–љ—Л—Е —И–≤–Њ–≤ –Њ–і–љ–Є –∞–≤—В–Њ—А—Л –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є —В–Њ–ї¬≠—Б—В—Л–є —И–µ–ї–Ї, –Ї–∞–њ—А–Њ–љ –њ–ї–Є –ї–∞–≤—Б–∞–љ, –і—А—Г–≥–Є–µ –і–Њ–њ–Њ–ї–љ—П–ї–Є –Њ–њ–µ—А–∞—Ж–Є—О –С—А–∞—Г–љ–∞ –њ—А–Њ–і–Њ–ї—М–љ—Л–Љ —А–∞—Б—Б–µ—З–µ–љ–Є–µ–Љ –≥—А—Г–і–Є–љ—Л, –њ—А–Њ–Є–Ј–≤–Њ–і—П –Ґ-–Њ–±—А–∞–Ј–њ—Г—О —Б—В–µ—А–њ–Њ—В–Њ–Љ–Є—О (R. Gross, 1958; A. Brun- –њ–µ–≥, 1954).
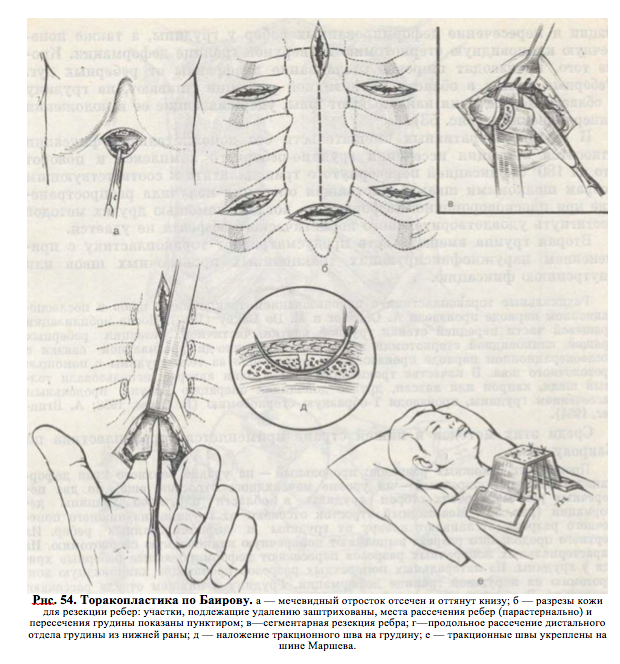
–°—А–µ–і–Є —Н—В–Є—Е –Љ–µ—В–Њ–і–Њ–≤ –≤ –љ–∞—И–µ–є —Б—В—А–∞–љ–µ –њ—А–Є–Љ–µ–љ—П–µ—В—Б—П —В–Њ—А–∞–Ї–Њ–њ–ї–∞—Б—В–Є–Ї–∞ –њ–Њ –С–∞–Є—А–Њ–≤—Г
–Я—А–Њ–Є–Ј–≤–Њ–і—П—В 6 –Ї–Њ–ґ–љ—Л—Е —А–∞–Ј—А–µ–Ј–Њ–≤: –њ—А–Њ–і–Њ–ї—М–љ—Л–є вАФ –љ–∞ —Г—А–Њ–≤–љ–µ –≤–µ—А—Е–љ–µ–≥–Њ –Ї—А–∞—П –і–µ—Д–Њ—А¬≠–Љ–∞—Ж–Є–Є –≥—А—Г–і–Є–љ—Л, –њ–Њ–њ–µ—А–µ—З–љ—Л–є вАФ –љ–∞ —Г—А–Њ–≤–љ–µ –Љ–µ—З–µ–≤–Є–і–љ–Њ–≥–Њ –Њ—В—А–Њ—Б—В–Ї–∞, –µ—Й–µ –њ–Њ –і–≤–∞ –њ–Њ¬≠–њ–µ—А–µ—З–љ—Л—Е —А–∞–Ј—А–µ–Ј–∞ —Б –Њ–±–µ–Є—Е —Б—В–Њ—А–Њ–љ –≥—А—Г–і–Є–љ—Л –≤ –Њ–±–ї–∞—Б—В–Є –љ–∞—А—Г–ґ–љ–Њ–є –≥—А–∞–љ–Є—Ж—Л –і–µ¬≠—Д–Њ—А–Љ–∞—Ж–Є–Є (—А–Є—Б. 54). –Ь–µ—З–µ–≤–Є–і–љ—Л–є –Њ—В—А–Њ—Б—В–Њ–Ї –Њ—В—Б–µ–Ї–∞—О—В –Њ—В –≥—А—Г–і–Є–љ—Л –Є–Ј –љ–Є–ґ–љ–µ–≥–Њ –њ–Њ–њ–µ¬≠—А–µ—З–љ–Њ–≥–Њ —А–∞–Ј—А–µ–Ј–∞, –Њ—В—Б–ї–∞–Є–≤–∞—О—В –њ–ї–µ–≤—А—Г –Њ—В –≥—А—Г–і–Є–љ—Л –Є –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л—Е —А–µ–±–µ—А. –Ш–Ј –≤–µ—А—Е–љ–µ–≥–Њ –њ—А–Њ–і–Њ–ї—М–љ–Њ–≥–Њ —А–∞–Ј—А–µ–Ј–∞ –≤—Л–њ–Њ–ї–љ—П—О—В –њ–Њ–њ–µ—А–µ—З–љ—Г—О –Ї–ї–Є–љ–Њ–≤–Є–і–љ—Г—О —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є—О. –Ш–Ј –њ–∞—А–∞—Б—В–µ—А–њ–∞–ї—М–ї—Л—Е –њ–Њ–њ–µ—А–µ—З–љ—Л—Е —А–∞–Ј—А–µ–Ј–Њ–≤ –њ–µ—А–µ—Б–µ–Ї–∞—О—В –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л–µ —А–µ–±–µ—А–љ—Л–µ —Е—А—П¬≠—Й–Є —Г –≥—А—Г–і–Є–љ—Л. –Ш–Ј –ї–∞—В–µ—А–∞–ї—М–љ—Л—Е –њ–Њ–њ–µ—А–µ—З–љ—Л—Е —А–∞–Ј—А–µ–Ј–∞–≤ –њ—А–Њ–Є–Ј–≤–Њ–і—П—В –Ї–ї–Є–љ–Њ–≤–Є–і–љ—Г—О —Е–Њ–њ–і—А–Њ—В–Њ–Љ–Є—О –љ–∞ –љ–∞—А—Г–ґ–љ–Њ–є –≥—А–∞–љ–Є—Ж–µ –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є. –У—А—Г–і–Є–љ—Г –≤ –љ–Є–ґ–љ–µ–Љ –Њ—В–і–µ–ї–µ —А–∞—Б—Б–µ–Ї–∞—О—В –њ—А–Њ–і–Њ–ї—М–љ–Њ. –Т –Њ–±–ї–∞—Б—В–Є –њ–Њ–њ–µ—А–µ—З–љ–Њ–є —Б—В–µ—А–њ–Њ—В–Њ–Љ–Є–Є –≥—А—Г–і–Є–љ—Г —Б—И–Є–≤–∞—О—В –Ї–∞–њ—А–Њ–њ–Њ–≤—Л–Љ–Є —И–≤–∞¬≠–Љ–Є. –Т –Њ–±–ї–∞—Б—В–Є –Ї–ї–Є–љ–Њ–≤–Є–і–љ–Њ–є —А–µ–Ј–µ–Ї—Ж–Є–Є —А–µ–±—А–∞ —В–∞–Ї–ґ–µ —Б—И–Є–≤–∞—О—В –Ї–∞–њ—А–Њ–љ–Њ–≤—Л–Љ–Є —И–≤–∞–Љ–Є, –Ї –≥—А—Г–і–Є–љ–µ –њ–µ—А–µ—Б–µ—З–µ–љ–љ—Л–µ —А–µ–±—А–∞ –љ–µ –њ–Њ–і—И–Є–≤–∞—О—В. –У—А—Г–і–Є–љ—Г –њ—А–Њ—И–Є–≤–∞—О—В –≤ —Б—А–µ–і–љ–µ–є —В—А–µ—В–Є —В–Њ–ї—Б—В–Њ–є –Ї–∞–њ—А–Њ–љ–Њ–≤–Њ–є –Є —И–µ–ї–Ї–Њ–≤–Њ–є –љ–Є—В—М—О –і–ї—П –њ–Њ—Б–ї–µ–і—Г—О—Й–µ–≥–Њ –њ–Њ—Б—В–Њ—П–љ–љ–Њ–≥–Њ –≤—Л—В—П–ґ–µ–љ–Є—П. –Э–∞ –Ї–Њ–ґ—Г –≤ –Њ–±–ї–∞—Б—В–Є —А–∞–Ј—А–µ–Ј–Њ–≤ –љ–∞–Ї–ї–∞–і—Л–≤–∞—О—В —И–µ–ї–Ї–Њ–≤—Л–µ —И–≤—Л. –Х—Б–ї–Є –Њ—Б—В–∞–µ—В—Б—П –і–µ—Д–Њ—А–Љ–∞¬≠—Ж–Є—П –≤ –Њ–±–ї–∞—Б—В–Є —А–µ–±–µ—А, —З–µ—А–µ–Ј —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—Й–µ–µ —А–µ–±—А–Њ –њ—А–Њ–≤–Њ–і—П—В –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ—Л–є —В—А–∞–Ї—Ж–Є–Њ–љ–љ—Л–є —И–Њ–≤. –Ф–ї—П –њ–Њ—Б—В–Њ—П–љ–љ–Њ–є —В—А–∞–Ї—Ж–Є–Є –љ–Є—В–Є —Д–Є–Ї—Б–Є—А—Г—О—В –њ–∞ —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ–є —И–Є–љ–µ –Ь–∞—А—И–µ–≤–∞, –Ї–Њ—В–Њ—А—Г—О —Г–Ї—А–µ–њ–ї—П—О—В –њ–∞ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–µ —Б —Г–њ–Њ—А–Њ–Љ –љ–∞ –љ–µ–њ–Њ–≤—А–µ–ґ–і–µ–љ–љ—Л–µ —З–∞¬≠—Б—В–Є —А–µ–±–µ—А. –Т—Л—В—П–ґ–µ–љ–Є–µ —Б–љ–Є–Љ–∞—О—В —Г –і–µ—В–µ–є –і–Њ 6 –ї–µ—В –њ–∞ 14вАФ18-–є –і–µ–љ—М, —Г –і–µ—В–µ–є –і–Њ 12 –ї–µ—ВвАФ —З–µ—А–µ–Ј 3 –љ–µ–і –Є —Г –±–Њ–ї–µ–µ —Б—В–∞—А—И–Є—Е вАФ —З–µ—А–µ–Ј 24вАФ27 –і–љ–µ–є.
–Т –њ–Њ—Б–ї–µ–і–љ–Є–µ –≥–Њ–і—Л –њ–Њ–ї—Г—З–Є–ї–Є —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є–µ –Њ–њ–µ—А–∞—Ж–Є–Є, –њ—А–Є –Ї–Њ—В–Њ—А—Л—Е —В–Њ—А–∞–Ї–Њ–њ–ї–∞—Б—В–Є–Ї–∞ —Б–Њ—З–µ—В–∞–µ—В—Б—П —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –≤–љ—Г—В—А–µ–љ–љ–µ–є —Д–Є–Ї—Б–∞—Ж–Є–Є –≥—А—Г–і–Є–љ—Л –Є —А–µ–±–µ—А –≤ –Ї–Њ—А—А–Є–≥–Є—А–Њ–≤–∞–љ–љ–Њ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є —Б –њ–Њ–Љ–Њ—Й—М—О —Б–њ–Є—Ж (R. Overholt, 1958; –Х. Sieber, 1959), –Љ–µ—В–∞–ї–ї–Є—З–µ—Б–Ї–Є—Е –њ–ї–∞—Б—В–Є–љ–Њ–Ї, –Ї–Њ—Б—В–љ—Л—Е –∞—Г—В–Њ- –Є –≥–Њ–Љ–Њ- —В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—В–Њ–≤ (–Р. –Я. –С–Є–µ–Ј–Є–њ—М, 1967; P. Adkins, 1958; R. Dorner, 1950).
 –£—З–Є—В—Л–≤–∞—П —В—А–∞–≤–Љ–∞—В–Є—З–љ–Њ—Б—В—М –Њ–њ–µ—А–∞—В–Є–≤–љ—Л—Е –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤, –≤–Њ –≤—А–µ–Љ—П –Њ–њ–µ—А–∞¬≠—Ж–Є–Є –њ—А–Њ–Є–Ј–≤–Њ–і—П—В –Ї–∞–њ–µ–ї—М–љ–Њ–µ –≤–љ—Г—В—А–Є–≤–µ–љ–љ–Њ–µ –≤–≤–µ–і–µ–љ–Є–µ –Ї—А–Њ–≤–Є, –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –Ї–Њ—В–Њ¬≠—А–Њ–є –Ј–∞–≤–Є—Б–Є—В –Њ—В –≤–µ–ї–Є—З–Є–љ—Л –Ї—А–Њ–≤–Њ–њ–Њ—В–µ—А–Є –Є –і–Њ–ї–ґ–љ–Њ –±—Л—В—М –≤–Њ—Б–њ–Њ–ї–љ–µ–љ–Њ –Ї –Љ–Њ¬≠–Љ–µ–љ—В—Г –Њ–Ї–Њ–љ—З–∞–љ–Є—П –Њ–њ–µ—А–∞—Ж–Є–Є. –°—А–∞–Ј—Г –ґ–µ –њ–Њ—Б–ї–µ –Њ–њ–µ—А–∞—Ж–Є–Є –њ—А–Њ–Є–Ј–≤–Њ–і—П—В —А–µ–љ—В–≥–µ¬≠–љ–Њ–≥—А–∞—Д–Є—О –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є —Б —Ж–µ–ї—М—О –Є—Б–Ї–ї—О—З–µ–љ–Є—П –њ–љ–µ–≤–Љ–Њ—В–Њ—А–∞–Ї—Б–∞, –≥–µ–Љ–Њ—В–Њ—А–∞–Ї¬≠—Б–∞ –Є –њ—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –њ—Г–љ–Ї—Ж–Є—О –Њ–±–µ–Є—Е –њ–ї–µ–≤—А–∞–ї—М–љ—Л—Е –њ–Њ–ї–Њ—Б—В–µ–є.
–£—З–Є—В—Л–≤–∞—П —В—А–∞–≤–Љ–∞—В–Є—З–љ–Њ—Б—В—М –Њ–њ–µ—А–∞—В–Є–≤–љ—Л—Е –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤, –≤–Њ –≤—А–µ–Љ—П –Њ–њ–µ—А–∞¬≠—Ж–Є–Є –њ—А–Њ–Є–Ј–≤–Њ–і—П—В –Ї–∞–њ–µ–ї—М–љ–Њ–µ –≤–љ—Г—В—А–Є–≤–µ–љ–љ–Њ–µ –≤–≤–µ–і–µ–љ–Є–µ –Ї—А–Њ–≤–Є, –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –Ї–Њ—В–Њ¬≠—А–Њ–є –Ј–∞–≤–Є—Б–Є—В –Њ—В –≤–µ–ї–Є—З–Є–љ—Л –Ї—А–Њ–≤–Њ–њ–Њ—В–µ—А–Є –Є –і–Њ–ї–ґ–љ–Њ –±—Л—В—М –≤–Њ—Б–њ–Њ–ї–љ–µ–љ–Њ –Ї –Љ–Њ¬≠–Љ–µ–љ—В—Г –Њ–Ї–Њ–љ—З–∞–љ–Є—П –Њ–њ–µ—А–∞—Ж–Є–Є. –°—А–∞–Ј—Г –ґ–µ –њ–Њ—Б–ї–µ –Њ–њ–µ—А–∞—Ж–Є–Є –њ—А–Њ–Є–Ј–≤–Њ–і—П—В —А–µ–љ—В–≥–µ¬≠–љ–Њ–≥—А–∞—Д–Є—О –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є —Б —Ж–µ–ї—М—О –Є—Б–Ї–ї—О—З–µ–љ–Є—П –њ–љ–µ–≤–Љ–Њ—В–Њ—А–∞–Ї—Б–∞, –≥–µ–Љ–Њ—В–Њ—А–∞–Ї¬≠—Б–∞ –Є –њ—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –њ—Г–љ–Ї—Ж–Є—О –Њ–±–µ–Є—Е –њ–ї–µ–≤—А–∞–ї—М–љ—Л—Е –њ–Њ–ї–Њ—Б—В–µ–є.
–Т –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –Њ—Б–Њ–±–Њ–µ –≤–љ–Є–Љ–∞–љ–Є–µ –Њ–±—А–∞—Й–∞—О—В –љ–∞ —Н—Д—Д–µ–Ї—В–Є–≤–љ–Њ–µ –Њ–±–µ–Ј–±–Њ–ї–Є–≤–∞–љ–Є–µ –Є –Њ–Ї—Б–Є–≥–µ–њ–Њ—В–µ—А–∞–њ–Є—О. –Я–Њ—Б–Ї–Њ–ї—М–Ї—Г —В–Њ—А–∞–Ї–Њ¬≠–њ–ї–∞—Б—В–Є–Ї–∞ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П –љ–∞—А—Г—И–µ–љ–Є–µ–Љ —Ж–µ–ї–Њ—Б—В–љ–Њ—Б—В–Є –Ї–∞—А–Ї–∞—Б–∞ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В¬≠–Ї–Є –Є –Њ–≥—А–∞–љ–Є—З–µ–љ–Є–µ–Љ —А–µ–±–µ—А–љ–Њ–≥–Њ –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–∞ –і—Л—Е–∞–љ–Є—П, –љ–µ–Њ–±—Е–Њ–і–Є–Љ —В—Й–∞—В–µ–ї—М¬≠–љ—Л–є –Ї–Њ–љ—В—А–Њ–ї—М –Ј–∞ –ї–µ–≥–Њ—З–љ–Њ–є –≤–µ–љ—В–Є–ї—П—Ж–Є–µ–є. –≠—В–Њ –Є–Љ–µ–µ—В –Њ—Б–Њ–±–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –њ—А–Є –Љ–µ—В–Њ–і–∞—Е, –љ–µ –њ—А–µ–і—Г—Б–Љ–∞—В—А–Є–≤–∞—О—Й–Є—Е –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–є —Д–Є–Ї—Б–∞—Ж–Є–Є. –Э–∞—А—П–і—Г —Б
–њ–Њ—Б—В–Њ—П–љ–љ—Л–Љ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Є–Љ –Ї–Њ–љ—В—А–Њ–ї–µ–Љ –Ј–∞ —З–∞—Б—В–Њ—В–Њ–є –Є –≥–ї—Г–±–Є–љ–Њ–є –і—Л—Е–∞–љ–Є—П, –Њ–Ї—А–∞—Б–Ї–Њ–є –Ї–Њ–ґ–љ—Л—Е –њ–Њ–Ї—А–Њ–≤–Њ–≤ –њ–µ—А–Є–Њ–і–Є—З–µ—Б–Ї–Є –њ—А–Њ–Є–Ј–≤–Њ–і–Є—В—Б—П –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–∞¬≠—А–∞–Љ–µ—В—А–Њ–≤ –Ъ–©–° –Є –≥–∞–Ј–Њ–≤–Њ–≥–Њ —Б–Њ—Б—В–∞–≤–∞ –Ї—А–Њ–≤–Є. –Я—А–Є –њ—А–Є–Ј–љ–∞–Ї–∞—Е –љ–∞—А–∞—Б—В–∞—О—Й–µ–є –≥–Є–њ–Њ–Ї—Б–Є–Є, –µ—Б–ї–Є –Є—Б–Ї–ї—О—З–µ–љ—Л —В–∞–Ї–Є–µ –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є—П, –Ї–∞–Ї —Б–Ї–Њ–њ–ї–µ–љ–Є–µ –Љ–Њ–Ї—А–Њ—В—Л –≤ –і—Л—Е–∞—В–µ–ї—М–љ—Л—Е –њ—Г—В—П—Е, –∞—В–µ–ї–µ–Ї—В–∞–Ј, –њ–љ–µ–≤–Љ–Њ- –Є –≥–µ–Љ–Њ—В–Њ—А–∞–Ї—Б, –њ–Њ–Ї–∞–Ј–∞–љ–∞ —В—А–∞—Е–µ–Њ—Б—В–Њ–Љ–Є—П –Є –Ш–Т–Ы —Б –њ–Њ–Љ–Њ—Й—М—О –Њ–±—К–µ–Љ–љ—Л—Е —А–µ—Б–њ–Є—А–∞—В–Њ—А–Њ–≤ –і–Њ –≤–Њ—Б—Б—В–∞–љ–Њ–≤–ї–µ–љ–Є—П –∞–і–µ¬≠–Ї–≤–∞—В–љ–Њ–≥–Њ —Б–њ–Њ–љ—В–∞–љ–љ–Њ–≥–Њ –і—Л—Е–∞–љ–Є—П. –Т –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –≤–Њ–Ј–Љ–Њ–ґ–љ—Л —В–∞–Ї–ґ–µ —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞, —Б–≤—П–Ј–∞–љ–љ—Л–µ –≤ –Њ—Б–љ–Њ–≤–љ–Њ–Љ —Б –љ–∞—А—Г¬≠—И–µ–љ–Є—П–Љ–Є –і—Л—Е–∞–љ–Є—П. –Я–Њ—Н—В–Њ–Љ—Г –љ–µ–Њ–±—Е–Њ–і–Є–Љ –њ–Њ—Б—В–Њ—П–љ–љ—Л–є –Ї–Њ–љ—В—А–Њ–ї—М –Ј–∞ —З–∞—Б—В–Њ—В–Њ–є –њ—Г–ї—М—Б–∞, –≤–µ–ї–Є—З–Є–љ–Њ–є –∞—А—В–µ—А–Є–∞–ї—М–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П, –≠–Ъ–У.
–Т –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –і–µ—В–µ–є —Г–Ї–ї–∞–і—Л–≤–∞—О—В –≤ –Ї—А–Њ–≤–∞—В–Є –љ–∞ —Й–Є—В –≤ –≥–Њ—А–Є–Ј–Њ–љ—В–∞–ї—М–љ–Њ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є –љ–∞ —Б–њ–Є–љ–µ. –Я–Њ—Б–ї–µ –Њ–њ–µ—А–∞—Ж–Є–є, –љ–µ —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞—О¬≠—Й–Є—Е—Б—П –і–Њ–њ–Њ–ї–љ–Є—В–µ–ї—М–љ–Њ–є —Д–Є–Ї—Б–∞—Ж–Є–µ–є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є, —Б–∞–і–Є—В—М—Б—П –≤ –Ї—А–Њ–≤–∞—В–Є —А–∞–Ј—А–µ—И–∞–µ—В—Б—П —З–µ—А–µ–Ј 3вАФ4 –љ–µ–і. –Я—А–Є –њ—А–Є–Љ–µ–љ–µ–љ–Є–Є —Д–Є–Ї—Б–∞—Ж–Є–Є —Н—В–Є —Б—А–Њ–Ї–Є –Ј–љ–∞—З–Є¬≠—В–µ–ї—М–љ–Њ —Б–Њ–Ї—А–∞—Й–∞—О—В—Б—П. –° –њ–µ—А–≤—Л—Е –і–љ–µ–є –њ–Њ—Б–ї–µ –Њ–њ–µ—А–∞—Ж–Є–Є –њ—А–Њ–≤–Њ–і—П—В –і—Л—Е–∞—В–µ–ї—М¬≠–љ—Г—О –≥–Є–Љ–љ–∞—Б—В–Є–Ї—Г –Є –Ы–§–Ъ.
–°–Љ–Њ—В—А–Є—В–µ —В–∞–Ї–ґ–µ:
–Ш—Б—В–Њ—З–љ–Є–Ї: –†—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ –њ–Њ —В–Њ—А–∞–Ї–∞–ї—М–љ–Њ–є —Е–Є—А—Г—А–≥–Є–Є —Г –і–µ—В–µ–є. –Р–≤—В–Њ—А—Л: –Ѓ.–§. –Ш—Б–∞–Ї–Њ–≤, –≠.–Р. –°—В–µ–њ–∞–љ–Њ–≤, –Т.–Ш. –У–µ—А–∞—Б—М–Ї–Є–љ. –Ь–Њ—Б–Ї–≤–∞, 1978 –≥–Њ–і. –Ш–Ј–і–∞—В–µ–ї—М—Б—В–≤–Њ "–Ь–µ–і–Є—Ж–Є–љ–∞"


 –Ъ–Њ–ґ–љ—Л–є —А–∞–Ј—А–µ–Ј —Г –Љ–∞–ї—М—З–Є–Ї–Њ–≤ –њ—А–Њ–≤–Њ–і—П—В –≤–µ—А—В–Є–Ї–∞–ї—М–љ–Њ, –љ–∞–і –≥—А—Г–і–Є–љ–Њ–є, —Г –і–µ–≤–Њ—З–µ–Ї вАФ –≤–Њ–ї–љ–Њ–Њ–±—А–∞–Ј–љ–Њ, —Б—Г–±–Љ–∞–Љ–Љ–∞—А–љ–Њ (—А–Є—Б. 51). –Ъ–Њ–ґ—Г —Б –њ–Њ–і–Ї–Њ–ґ–љ–Њ–є –Ї–ї–µ—В—З–∞—В–Ї–Њ–є –Њ—В—Б–ї–∞–Є–≤–∞—О—В –≤ –Њ–±–µ —Б—В–Њ—А–Њ–љ—Л, –≥—А—Г–і–љ—Л–µ –Љ—Л—И—Ж—Л –њ–µ—А–µ—Б–µ–Ї–∞—О—В –Є –Њ—В—Б–ї–∞–Є–≤–∞—О—В –Њ—В —А–µ–±–µ—А. –Ь–µ—З–µ–≤–Є–і–љ—Л–є –Њ—В¬≠—А–Њ—Б—В–Њ–Ї –Њ—В—Б–µ–Ї–∞—О—В –Њ—В –≥—А—Г–і–Є–љ—Л –Є —Г–і–∞–ї—П—О—В. –Ч–∞–≥—А—Г–і–Є–љ–љ–Њ —В—Г–њ—Л–Љ –њ—Г—В–µ–Љ –Њ—В—Б–ї–∞–Є–≤–∞—О—В –њ–ї–µ–≤¬≠—А–∞–ї—М–љ—Л–µ –ї–Є—Б—В–Ї–Є –≤ –Њ–±–µ —Б—В–Њ—А–Њ–љ—Л, –њ–Њ–ї–љ–Њ—Б—В—М—О –≤—Л—Б–≤–Њ–±–Њ–ґ–і–∞—О—В –Ј–∞–і–љ—О—О –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В—М –≥—А—Г¬≠–і–Є–љ—Л. –Я–Њ –Њ–±–µ–Є–Љ –њ–∞—А–∞—Б—В–µ—А–љ–∞–ї—М–љ—Л–Љ –ї–Є–њ–Є—П–Љ II –Є–ї–Є III —А–µ–±—А–Њ –њ–µ—А–µ—Б–µ–Ї–∞—О—В –≤ –Ї–Њ—Б–Њ–Љ –љ–∞¬≠–њ—А–∞–≤–ї–µ–љ–Є–Є. –Э–∞–і –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л–Љ–Є —Г—З–∞—Б—В–Ї–∞–Љ–Є —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–µ–є (–Њ–±—Л—З–љ–Њ —Б–Њ II –њ–Њ YII) —Б –Њ–±–µ–Є—Е —Б—В–Њ—А–Њ–љ –љ–∞–і—Е—А—П—Й–љ–Є—Ж—Г —А–∞—Б—Б–µ–Ї–∞—О—В –≤ –њ—А–Њ–і–Њ–ї—М–љ–Њ–Љ –њ–∞–њ—А–∞–≤–ї–µ–љ–Є–Є. –†–µ–±—А–∞ –њ–µ¬≠—А–µ—Б–µ–Ї–∞—О—В —Г –≥—А—Г–і–Є–љ—Л –Є –љ–Њ –љ–∞—А—Г–ґ–љ–Њ–є –≥—А–∞–љ–Є—Ж–µ –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є, –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л–µ —Г—З–∞—Б—В–Ї–Є —А–µ–±–µ—А —Б –Њ–±–Њ–Є—Е —Б—В–Њ—А–Њ–љ —Г–і–∞–ї—П—О—В –њ–Њ–і–љ–∞—Е—А—П—Й–љ–Є—З–љ–Њ (—А–Є—Б. 52). –У—А—Г–і–Є–љ—Г –њ–Њ–ї–љ–Њ—Б—В—М—О –≤—Л—Б–≤–Њ¬≠–±–Њ–ґ–і–∞—О—В –њ–Њ –Њ–±–µ–Є–Љ –±–Њ–Ї–Њ–≤—Л–Љ –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В—П–Љ –Њ—В –Љ—П–≥–Ї–Є—Е —В–Ї–∞–љ–µ–є, –њ—А–Є —Н—В–Њ–Љ –і–∞—В–Є—А—Г—О—В –≤–љ—Г—В—А–µ–љ–љ–Є–µ –≥—А—Г–і–љ—Л–µ –∞—А—В–µ—А–Є–Є. –У—А—Г–і–Є–љ—Г –њ–Њ–і–љ–Є–Љ–∞—О—В –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ –Ї–≤–µ—А—Е—Г –Ј–∞ –і–Є—Б—В–∞–ї—М–љ—Л–є –Ї–Њ–љ–µ—Ж –Ї—А—О—З–Ї–Њ–Љ –Є–ї–Є –њ—А–Њ–≤–Њ–ї–Њ—З–љ–Њ–є –њ–µ—В–ї–µ–є. –Я–µ—А–µ—Б–µ–Ї–∞—О—В –і–Њ–ї–Њ—В–Њ–Љ –Ј–∞–і–љ—О—О –µ–µ –њ–ї–∞—Б—В–Є–љ–Ї—Г –Є –≤ –Њ–±—А–∞–Ј–Њ–≤–∞–≤—И–Є–є—Б—П —А–∞–Ј—А–µ–Ј –≤—Б—В–∞–≤–ї—П—О—В –Ї–ї–Є–љ–Њ–≤–Є–і–љ—Г—О —А–∞—Б–њ–Њ—А–Ї—Г, –≤—Л–Ї—А–Њ–µ–љ–љ—Г—О –Є–Ј —Е—А—П—Й–µ–≤–Њ–є —З–∞—Б—В–Є —А–µ–±—А–∞, –Ї–Њ—В–Њ—А–∞—П —Д–Є–Ї—Б–Є—А—Г–µ—В –≥—А—Г–і–Є–љ—Г –≤ –≥–Є–њ–µ—А–Ї–Њ—А—А–Є–≥–Є—А–Њ–≤–∞–љ–љ–Њ–Љ —Б–Њ¬≠—Б—В–Њ—П–љ–Є–Є. –Ъ–ї–Є–њ —Д–Є–Ї—Б–Є—А—Г—О—В –Ї –≥—А—Г–і–Є–љ–µ –Ї–∞–њ—А–Њ–љ–Њ–≤—Л–Љ–Є —И–≤–∞–Љ–Є. –Ъ–Њ–љ—Ж—Л –Ї–Њ—Б–Њ –њ–µ—А–µ—Б–µ—З–µ–љ¬≠–љ—Л—Е —А–µ–±–µ—А —Б –Њ–±–µ–Є—Е —Б—В–Њ—А–Њ–љ —Б—И–Є–≤–∞—О—В –і—А—Г–≥ —Б –і—А—Г–≥–Њ–Љ –Ї–∞–њ—А–Њ–љ–Њ–≤—Л–Љ–Є —И–≤–∞–Љ–Є —В–∞–Ї, —З—В–Њ–±—Л –Љ–µ–і–Є–∞–ї—М–љ–∞—П —З–∞—Б—В—М —А–∞—Б–њ–Њ–ї–∞–≥–∞–ї–∞—Б—М –љ–∞ –ї–∞—В–µ—А–∞–ї—М–љ–Њ–є.
–Ъ–Њ–ґ–љ—Л–є —А–∞–Ј—А–µ–Ј —Г –Љ–∞–ї—М—З–Є–Ї–Њ–≤ –њ—А–Њ–≤–Њ–і—П—В –≤–µ—А—В–Є–Ї–∞–ї—М–љ–Њ, –љ–∞–і –≥—А—Г–і–Є–љ–Њ–є, —Г –і–µ–≤–Њ—З–µ–Ї вАФ –≤–Њ–ї–љ–Њ–Њ–±—А–∞–Ј–љ–Њ, —Б—Г–±–Љ–∞–Љ–Љ–∞—А–љ–Њ (—А–Є—Б. 51). –Ъ–Њ–ґ—Г —Б –њ–Њ–і–Ї–Њ–ґ–љ–Њ–є –Ї–ї–µ—В—З–∞—В–Ї–Њ–є –Њ—В—Б–ї–∞–Є–≤–∞—О—В –≤ –Њ–±–µ —Б—В–Њ—А–Њ–љ—Л, –≥—А—Г–і–љ—Л–µ –Љ—Л—И—Ж—Л –њ–µ—А–µ—Б–µ–Ї–∞—О—В –Є –Њ—В—Б–ї–∞–Є–≤–∞—О—В –Њ—В —А–µ–±–µ—А. –Ь–µ—З–µ–≤–Є–і–љ—Л–є –Њ—В¬≠—А–Њ—Б—В–Њ–Ї –Њ—В—Б–µ–Ї–∞—О—В –Њ—В –≥—А—Г–і–Є–љ—Л –Є —Г–і–∞–ї—П—О—В. –Ч–∞–≥—А—Г–і–Є–љ–љ–Њ —В—Г–њ—Л–Љ –њ—Г—В–µ–Љ –Њ—В—Б–ї–∞–Є–≤–∞—О—В –њ–ї–µ–≤¬≠—А–∞–ї—М–љ—Л–µ –ї–Є—Б—В–Ї–Є –≤ –Њ–±–µ —Б—В–Њ—А–Њ–љ—Л, –њ–Њ–ї–љ–Њ—Б—В—М—О –≤—Л—Б–≤–Њ–±–Њ–ґ–і–∞—О—В –Ј–∞–і–љ—О—О –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В—М –≥—А—Г¬≠–і–Є–љ—Л. –Я–Њ –Њ–±–µ–Є–Љ –њ–∞—А–∞—Б—В–µ—А–љ–∞–ї—М–љ—Л–Љ –ї–Є–њ–Є—П–Љ II –Є–ї–Є III —А–µ–±—А–Њ –њ–µ—А–µ—Б–µ–Ї–∞—О—В –≤ –Ї–Њ—Б–Њ–Љ –љ–∞¬≠–њ—А–∞–≤–ї–µ–љ–Є–Є. –Э–∞–і –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л–Љ–Є —Г—З–∞—Б—В–Ї–∞–Љ–Є —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–µ–є (–Њ–±—Л—З–љ–Њ —Б–Њ II –њ–Њ YII) —Б –Њ–±–µ–Є—Е —Б—В–Њ—А–Њ–љ –љ–∞–і—Е—А—П—Й–љ–Є—Ж—Г —А–∞—Б—Б–µ–Ї–∞—О—В –≤ –њ—А–Њ–і–Њ–ї—М–љ–Њ–Љ –њ–∞–њ—А–∞–≤–ї–µ–љ–Є–Є. –†–µ–±—А–∞ –њ–µ¬≠—А–µ—Б–µ–Ї–∞—О—В —Г –≥—А—Г–і–Є–љ—Л –Є –љ–Њ –љ–∞—А—Г–ґ–љ–Њ–є –≥—А–∞–љ–Є—Ж–µ –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є, –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л–µ —Г—З–∞—Б—В–Ї–Є —А–µ–±–µ—А —Б –Њ–±–Њ–Є—Е —Б—В–Њ—А–Њ–љ —Г–і–∞–ї—П—О—В –њ–Њ–і–љ–∞—Е—А—П—Й–љ–Є—З–љ–Њ (—А–Є—Б. 52). –У—А—Г–і–Є–љ—Г –њ–Њ–ї–љ–Њ—Б—В—М—О –≤—Л—Б–≤–Њ¬≠–±–Њ–ґ–і–∞—О—В –њ–Њ –Њ–±–µ–Є–Љ –±–Њ–Ї–Њ–≤—Л–Љ –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В—П–Љ –Њ—В –Љ—П–≥–Ї–Є—Е —В–Ї–∞–љ–µ–є, –њ—А–Є —Н—В–Њ–Љ –і–∞—В–Є—А—Г—О—В –≤–љ—Г—В—А–µ–љ–љ–Є–µ –≥—А—Г–і–љ—Л–µ –∞—А—В–µ—А–Є–Є. –У—А—Г–і–Є–љ—Г –њ–Њ–і–љ–Є–Љ–∞—О—В –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ –Ї–≤–µ—А—Е—Г –Ј–∞ –і–Є—Б—В–∞–ї—М–љ—Л–є –Ї–Њ–љ–µ—Ж –Ї—А—О—З–Ї–Њ–Љ –Є–ї–Є –њ—А–Њ–≤–Њ–ї–Њ—З–љ–Њ–є –њ–µ—В–ї–µ–є. –Я–µ—А–µ—Б–µ–Ї–∞—О—В –і–Њ–ї–Њ—В–Њ–Љ –Ј–∞–і–љ—О—О –µ–µ –њ–ї–∞—Б—В–Є–љ–Ї—Г –Є –≤ –Њ–±—А–∞–Ј–Њ–≤–∞–≤—И–Є–є—Б—П —А–∞–Ј—А–µ–Ј –≤—Б—В–∞–≤–ї—П—О—В –Ї–ї–Є–љ–Њ–≤–Є–і–љ—Г—О —А–∞—Б–њ–Њ—А–Ї—Г, –≤—Л–Ї—А–Њ–µ–љ–љ—Г—О –Є–Ј —Е—А—П—Й–µ–≤–Њ–є —З–∞—Б—В–Є —А–µ–±—А–∞, –Ї–Њ—В–Њ—А–∞—П —Д–Є–Ї—Б–Є—А—Г–µ—В –≥—А—Г–і–Є–љ—Г –≤ –≥–Є–њ–µ—А–Ї–Њ—А—А–Є–≥–Є—А–Њ–≤–∞–љ–љ–Њ–Љ —Б–Њ¬≠—Б—В–Њ—П–љ–Є–Є. –Ъ–ї–Є–њ —Д–Є–Ї—Б–Є—А—Г—О—В –Ї –≥—А—Г–і–Є–љ–µ –Ї–∞–њ—А–Њ–љ–Њ–≤—Л–Љ–Є —И–≤–∞–Љ–Є. –Ъ–Њ–љ—Ж—Л –Ї–Њ—Б–Њ –њ–µ—А–µ—Б–µ—З–µ–љ¬≠–љ—Л—Е —А–µ–±–µ—А —Б –Њ–±–µ–Є—Е —Б—В–Њ—А–Њ–љ —Б—И–Є–≤–∞—О—В –і—А—Г–≥ —Б –і—А—Г–≥–Њ–Љ –Ї–∞–њ—А–Њ–љ–Њ–≤—Л–Љ–Є —И–≤–∞–Љ–Є —В–∞–Ї, —З—В–Њ–±—Л –Љ–µ–і–Є–∞–ї—М–љ–∞—П —З–∞—Б—В—М —А–∞—Б–њ–Њ–ї–∞–≥–∞–ї–∞—Б—М –љ–∞ –ї–∞—В–µ—А–∞–ї—М–љ–Њ–є.
 –†–∞–і–Є–Ї–∞–ї—М–љ—Л–µ —В–Њ—А–∞–Ї–Њ–њ–ї–∞—Б—В–Є–Ї–Є —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ —В—А–∞–Ї—Ж–Є–Њ–њ–љ—Л—Е —И–≤–Њ–≤ –≤ –њ–Њ—Б–ї–µ–Њ–њ–µ¬≠—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –њ—А–Њ–Є–Ј–≤–µ–ї–Є –Р. Ochsner –Є –Ь. De –Т–∞–Ї–µ—Г (1939). –Я–Њ—Б–ї–µ –Љ–Њ–±–Є–ї–Є–Ј–∞—Ж–Є–Є —Е—А—П—Й–µ–≤–Њ–є —З–∞—Б—В–Є –њ–µ—А–µ–і–љ–µ–є —Б—В–µ–љ–Ї–Є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є, —З–∞—Б—В–Є—З–љ–Њ–є —А–µ–Ј–µ–Ї—Ж–Є–Є —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–µ–є, –Ї–ї–Є–љ–Њ–≤–Є–і–љ–Њ–є —Б—В–µ—А–њ–Њ—В–Њ–Љ–Є–љ –Є –Є—Б—Б–µ—З–µ–љ–Є—П –≥—А—Г–і–Є–љ–Њ-–і–Є–∞—Д—А–∞–≥–Љ–∞–ї—М–њ–Њ–є —Б–≤—П–Ј–Ї–Є –≤ –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –њ—А–Њ–Є–Ј–≤–Њ–і–Є–ї–Њ—Б—М –≤—Л—В—П–ґ–µ–љ–Є–µ –Ј–∞ —В–µ–ї–Њ –≥—А—Г–і–Є–љ—Л —Б –њ–Њ–Љ–Њ—Й—М—О –њ—А–Њ–≤–Њ–ї–Њ—З–љ–Њ–≥–Њ —И–≤–∞. –Т –Ї–∞—З–µ—Б—В–≤–µ —В—А–∞–Ї—Ж–Є–Њ–љ–љ—Л—Е —И–≤–Њ–≤ –Њ–і–љ–Є –∞–≤—В–Њ—А—Л –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є —В–Њ–ї¬≠—Б—В—Л–є —И–µ–ї–Ї, –Ї–∞–њ—А–Њ–љ –њ–ї–Є –ї–∞–≤—Б–∞–љ, –і—А—Г–≥–Є–µ –і–Њ–њ–Њ–ї–љ—П–ї–Є –Њ–њ–µ—А–∞—Ж–Є—О –С—А–∞—Г–љ–∞ –њ—А–Њ–і–Њ–ї—М–љ—Л–Љ —А–∞—Б—Б–µ—З–µ–љ–Є–µ–Љ –≥—А—Г–і–Є–љ—Л, –њ—А–Њ–Є–Ј–≤–Њ–і—П –Ґ-–Њ–±—А–∞–Ј–њ—Г—О —Б—В–µ—А–њ–Њ—В–Њ–Љ–Є—О (R. Gross, 1958; A. Brun- –њ–µ–≥, 1954).
–†–∞–і–Є–Ї–∞–ї—М–љ—Л–µ —В–Њ—А–∞–Ї–Њ–њ–ї–∞—Б—В–Є–Ї–Є —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ —В—А–∞–Ї—Ж–Є–Њ–њ–љ—Л—Е —И–≤–Њ–≤ –≤ –њ–Њ—Б–ї–µ–Њ–њ–µ¬≠—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –њ—А–Њ–Є–Ј–≤–µ–ї–Є –Р. Ochsner –Є –Ь. De –Т–∞–Ї–µ—Г (1939). –Я–Њ—Б–ї–µ –Љ–Њ–±–Є–ї–Є–Ј–∞—Ж–Є–Є —Е—А—П—Й–µ–≤–Њ–є —З–∞—Б—В–Є –њ–µ—А–µ–і–љ–µ–є —Б—В–µ–љ–Ї–Є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є, —З–∞—Б—В–Є—З–љ–Њ–є —А–µ–Ј–µ–Ї—Ж–Є–Є —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–µ–є, –Ї–ї–Є–љ–Њ–≤–Є–і–љ–Њ–є —Б—В–µ—А–њ–Њ—В–Њ–Љ–Є–љ –Є –Є—Б—Б–µ—З–µ–љ–Є—П –≥—А—Г–і–Є–љ–Њ-–і–Є–∞—Д—А–∞–≥–Љ–∞–ї—М–њ–Њ–є —Б–≤—П–Ј–Ї–Є –≤ –њ–Њ—Б–ї–µ–Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ –њ–µ—А–Є–Њ–і–µ –њ—А–Њ–Є–Ј–≤–Њ–і–Є–ї–Њ—Б—М –≤—Л—В—П–ґ–µ–љ–Є–µ –Ј–∞ —В–µ–ї–Њ –≥—А—Г–і–Є–љ—Л —Б –њ–Њ–Љ–Њ—Й—М—О –њ—А–Њ–≤–Њ–ї–Њ—З–љ–Њ–≥–Њ —И–≤–∞. –Т –Ї–∞—З–µ—Б—В–≤–µ —В—А–∞–Ї—Ж–Є–Њ–љ–љ—Л—Е —И–≤–Њ–≤ –Њ–і–љ–Є –∞–≤—В–Њ—А—Л –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–ї–Є —В–Њ–ї¬≠—Б—В—Л–є —И–µ–ї–Ї, –Ї–∞–њ—А–Њ–љ –њ–ї–Є –ї–∞–≤—Б–∞–љ, –і—А—Г–≥–Є–µ –і–Њ–њ–Њ–ї–љ—П–ї–Є –Њ–њ–µ—А–∞—Ж–Є—О –С—А–∞—Г–љ–∞ –њ—А–Њ–і–Њ–ї—М–љ—Л–Љ —А–∞—Б—Б–µ—З–µ–љ–Є–µ–Љ –≥—А—Г–і–Є–љ—Л, –њ—А–Њ–Є–Ј–≤–Њ–і—П –Ґ-–Њ–±—А–∞–Ј–њ—Г—О —Б—В–µ—А–њ–Њ—В–Њ–Љ–Є—О (R. Gross, 1958; A. Brun- –њ–µ–≥, 1954).
 –£—З–Є—В—Л–≤–∞—П —В—А–∞–≤–Љ–∞—В–Є—З–љ–Њ—Б—В—М –Њ–њ–µ—А–∞—В–Є–≤–љ—Л—Е –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤, –≤–Њ –≤—А–µ–Љ—П –Њ–њ–µ—А–∞¬≠—Ж–Є–Є –њ—А–Њ–Є–Ј–≤–Њ–і—П—В –Ї–∞–њ–µ–ї—М–љ–Њ–µ –≤–љ—Г—В—А–Є–≤–µ–љ–љ–Њ–µ –≤–≤–µ–і–µ–љ–Є–µ –Ї—А–Њ–≤–Є, –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –Ї–Њ—В–Њ¬≠—А–Њ–є –Ј–∞–≤–Є—Б–Є—В –Њ—В –≤–µ–ї–Є—З–Є–љ—Л –Ї—А–Њ–≤–Њ–њ–Њ—В–µ—А–Є –Є –і–Њ–ї–ґ–љ–Њ –±—Л—В—М –≤–Њ—Б–њ–Њ–ї–љ–µ–љ–Њ –Ї –Љ–Њ¬≠–Љ–µ–љ—В—Г –Њ–Ї–Њ–љ—З–∞–љ–Є—П –Њ–њ–µ—А–∞—Ж–Є–Є. –°—А–∞–Ј—Г –ґ–µ –њ–Њ—Б–ї–µ –Њ–њ–µ—А–∞—Ж–Є–Є –њ—А–Њ–Є–Ј–≤–Њ–і—П—В —А–µ–љ—В–≥–µ¬≠–љ–Њ–≥—А–∞—Д–Є—О –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є —Б —Ж–µ–ї—М—О –Є—Б–Ї–ї—О—З–µ–љ–Є—П –њ–љ–µ–≤–Љ–Њ—В–Њ—А–∞–Ї—Б–∞, –≥–µ–Љ–Њ—В–Њ—А–∞–Ї¬≠—Б–∞ –Є –њ—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –њ—Г–љ–Ї—Ж–Є—О –Њ–±–µ–Є—Е –њ–ї–µ–≤—А–∞–ї—М–љ—Л—Е –њ–Њ–ї–Њ—Б—В–µ–є.
–£—З–Є—В—Л–≤–∞—П —В—А–∞–≤–Љ–∞—В–Є—З–љ–Њ—Б—В—М –Њ–њ–µ—А–∞—В–Є–≤–љ—Л—Е –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤, –≤–Њ –≤—А–µ–Љ—П –Њ–њ–µ—А–∞¬≠—Ж–Є–Є –њ—А–Њ–Є–Ј–≤–Њ–і—П—В –Ї–∞–њ–µ–ї—М–љ–Њ–µ –≤–љ—Г—В—А–Є–≤–µ–љ–љ–Њ–µ –≤–≤–µ–і–µ–љ–Є–µ –Ї—А–Њ–≤–Є, –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ –Ї–Њ—В–Њ¬≠—А–Њ–є –Ј–∞–≤–Є—Б–Є—В –Њ—В –≤–µ–ї–Є—З–Є–љ—Л –Ї—А–Њ–≤–Њ–њ–Њ—В–µ—А–Є –Є –і–Њ–ї–ґ–љ–Њ –±—Л—В—М –≤–Њ—Б–њ–Њ–ї–љ–µ–љ–Њ –Ї –Љ–Њ¬≠–Љ–µ–љ—В—Г –Њ–Ї–Њ–љ—З–∞–љ–Є—П –Њ–њ–µ—А–∞—Ж–Є–Є. –°—А–∞–Ј—Г –ґ–µ –њ–Њ—Б–ї–µ –Њ–њ–µ—А–∞—Ж–Є–Є –њ—А–Њ–Є–Ј–≤–Њ–і—П—В —А–µ–љ—В–≥–µ¬≠–љ–Њ–≥—А–∞—Д–Є—О –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є —Б —Ж–µ–ї—М—О –Є—Б–Ї–ї—О—З–µ–љ–Є—П –њ–љ–µ–≤–Љ–Њ—В–Њ—А–∞–Ї—Б–∞, –≥–µ–Љ–Њ—В–Њ—А–∞–Ї¬≠—Б–∞ –Є –њ—А–Є –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ—Б—В–Є –њ—Г–љ–Ї—Ж–Є—О –Њ–±–µ–Є—Е –њ–ї–µ–≤—А–∞–ї—М–љ—Л—Е –њ–Њ–ї–Њ—Б—В–µ–є.










