–Т–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–∞—П –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є: –Ї–ї–Є–љ–Є–Ї–∞, –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞, –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П–Ю–≥–ї–∞–≤–ї–µ–љ–Є–µ –≠—В–Є–Њ–ї–Њ–≥–Є—П, –њ–∞—В–Њ–≥–µ–љ–µ–Ј–Ф–ї–Є—В–µ–ї—М–љ–Њ–µ –≤—А–µ–Љ—П —Б—З–Є—В–∞–ї–Њ—Б—М, —З—В–Њ –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–∞—П –і–µ—Д–Њ—А¬≠–Љ–∞—Ж–Є—П —П–≤–ї—П–µ—В—Б—П —Б–ї–µ–і—Б—В–≤–Є–µ–Љ —А–∞—Е–Є—В–∞. –Ю–і–љ–∞–Ї–Њ —А–∞–±–Њ—В–∞–Љ–Є –Ь. Makene (1959) –±—Л–ї–Њ —Г–±–µ–і–Є¬≠—В–µ–ї—М–љ–Њ –і–Њ–Ї–∞–Ј–∞–љ–Њ, —З—В–Њ –≤ —Н—В–Є–Њ–ї–Њ–≥–Є–Є –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є —А–∞—Е–Є—В –љ–µ –Є–Љ–µ–µ—В –Ј–љ–∞¬≠—З–µ–љ–Є—П. –Яo –Љ–љ–µ–љ–Є—О –∞–≤—В–Њ—А–∞, –≤ –Њ—Б–љ–Њ–≤–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –ї–µ–ґ–Є—В –љ–∞—А—Г—И–µ–љ–Є–µ –њ—А–Њ—Ж–µ—Б—Б–∞ —Б–Њ–µ–і–Є¬≠–љ–µ–љ–Є—П –Њ–±–µ–Є—Е –њ–Њ–ї–Њ–≤–Є–љ –≥—А—Г–і–Є–љ—Л –≤ –њ–µ—А–Є–Њ–і —Н–Љ–±—А–Є–Њ–љ–∞–ї—М–љ–Њ–≥–Њ —А–∞–Ј–≤–Є—В–Є—П (–Љ–µ–ґ–і—Г 6-–є –Є 9-–є –љ–µ–і–µ–ї—П–Љ–Є). –Э–µ–Ї–Њ—В–Њ—А—Л–µ –∞–≤—В–Њ—А—Л —Б–≤—П–Ј—Л–≤–∞–ї–Є –і–µ—Д–Њ—А–Љ–∞—Ж–Є—О —Б –Є–Ј–±—Л—В–Њ—З–љ—Л–Љ —А–Њ—Б—В–Њ–Љ –≥—А—Г–і–Є–љ—Л –≤ –і–ї–Є–љ—Г, –љ–µ—А–∞–≤–љ–Њ–Љ–µ—А–љ—Л–Љ —А–Њ—Б—В–Њ–Љ —А–µ–±–µ—А, —Г–Ї–Њ—А–Њ—З–µ–љ–Є–µ–Љ –≥—А—Г–і–Є–љ–Њ-–і–Є–∞—Д—А–∞–≥–Љ–∞–ї—М–љ–Њ–є —Б–≤—П–Ј–Ї–Є. –Я–Њ–ї—Г—З–Є–ї–∞ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ–Є–µ —В–µ–Њ—А–Є—П, —Б–Њ–≥–ї–∞—Б–љ–Њ –Ї–Њ—В–Њ—А–Њ–є –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ—Г—О –і–µ—Д–Њ—А–Љ–∞¬≠—Ж–Є—О –Њ–±—К—П—Б–љ—П—О—В –љ–µ–і–Њ—А–∞–Ј–≤–Є—В–Є–µ–Љ —Б–Њ–µ–і–Є–љ–Є—В–µ–ї—М–љ–Њ–є —В–Ї–∞–љ–Є (–Э. Gunter, 1951). –Т –њ–Њ—Б–ї–µ–і–љ–µ–µ –≤—А–µ–Љ—П –±–Њ–ї—М—И–Њ–µ –Ј–љ–∞—З–µ–љ–Є–µ –њ—А–Є–і–∞–µ—В—Б—П –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ–Њ–Љ—Г —Д–∞–Ї—В–Њ—А—Г. –Ґ–∞–Ї, –Э. Nowak (1936) –≤ —Б–µ–Љ—М—П—Е, –≥–і–µ –µ—Б—В—М –і–µ—В–Є —Б –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–µ–є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є, –Њ–±–љ–∞—А—Г–ґ–Є–ї –њ–Њ–і–Њ–±–љ—Г—О –і–µ—Д–Њ—А–Љ–∞—Ж–Є—О —Г 38% —А–Њ–і—Б—В–≤–µ–љ–љ–Є–Ї–Њ–≤. –Я–Њ –і–∞–љ–љ—Л–Љ Z. –Ъ–Њ—А–µ–≥, W. Krol (1957), –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П –≤—Л—П–≤–ї–µ–љ —Г 17% –±–Њ–ї—М–љ—Л—Е. –Ъ–∞–Ї –њ–Њ–Ї–∞–Ј–∞–ї–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –Э. –Ш. –Ъ–Њ–љ–і—А–∞—И–Є–љ–∞ (1968), –≤ –Њ—Б–љ–Њ–≤–µ —Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–Є—П –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –ї–µ–ґ–Є—В –≤—А–Њ–ґ–і–µ–љ–љ–∞—П –љ–µ–њ–Њ–ї–љ–Њ—Ж–µ–љ–љ–Њ—Б—В—М —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–µ–є –і–Є—Б–њ–ї–∞—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ —Е–∞—А–∞–Ї—В–µ—А–∞. –Я—А–Є –≥–Є—Б—В–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Є—Е –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П—Е –≤—Л—П–≤–ї–µ¬≠–љ—Л –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≤ —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–∞—Е –Є –Љ–µ–ґ—Г—В–Њ—З–љ–Њ–Љ –≤–µ—Й–µ—Б—В–≤–µ, –Ї–ї–µ¬≠—В–Њ—З–љ—Л–є –Є —П–і–µ—А–љ—Л–є –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ, –љ–∞–ї–Є—З–Є–µ –њ–µ—А–≤–Є—З–љ–Њ-—Н–Љ–±—А–Є–Њ–љ–∞–ї—М–љ—Л—Е —Е—А—П—Й–µ–≤—Л—Е —Б—В—А—Г–Ї¬≠—В—Г—А. –Э–∞—А—П–і—Г —Б —Н—В–Є–Љ –Њ—В–Љ–µ—З–µ–љ—Л –њ—А–Є–Ј–љ–∞–Ї–Є –і–Є—Б—В—А–Њ—Д–Є–Є —Е—А—П—Й–∞. –Ъ–ї–Є–љ–Є–Ї–∞, –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–∞
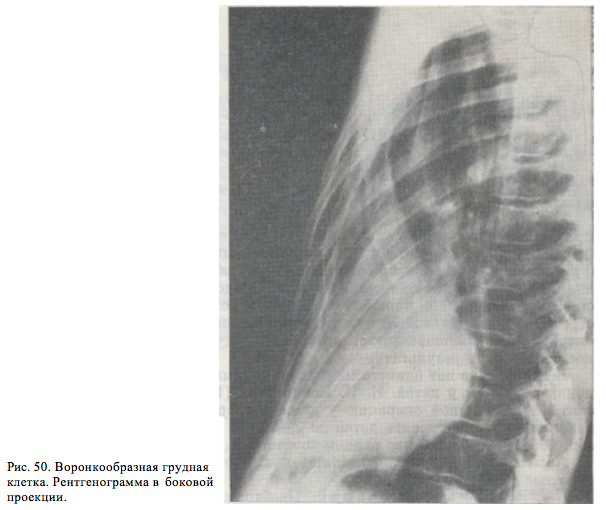
–Ъ–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П —Б—А–∞–Ј—Г –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П, –њ—А–Є —Н—В–Њ–Љ —Е–∞—А–∞–Ї—В–µ—А–µ–љ —Б–Є–Љ–њ—В–Њ–Љ –њ–∞—А–∞–і–Њ–Ї—Б–∞ –≤–і–Њ—Е–∞ (–Ј–∞–њ–∞–і–µ–љ–Є–µ –≥—А—Г–і–Є–љ—Л –Є —А–µ–±–µ—А –њ—А–Є –≤–і–Њ—Е–µ), –Њ—Б–Њ–±–µ–љ–љ–Њ –Ј–∞–Љ–µ—В–љ—Л–є –њ—А–Є –Ї—А–Є–Ї–µ –Є –њ–ї–∞—З–µ. –Я—А–Є–Љ–µ—А–љ–Њ —Г –њ–Њ–ї–Њ–≤–Є–љ—Л –±–Њ–ї—М–љ—Л—Е –њ–Њ –Љ–µ—А–µ —А–Њ—Б—В–∞ –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П –њ—А–Њ–≥—А–µ—Б—Б–Є—А—Г–µ—В, —Б—В–∞–љ–Њ–≤–Є—В—Б—П –±–Њ–ї–µ–µ –Ј–∞¬≠–Љ–µ—В–љ—Л–Љ –≤–і–∞–≤–ї–µ–љ–Є–µ –≥—А—Г–і–Є–љ—Л. –Т —Н—В–Є—Е —Б–ї—Г—З–∞—П—Е –і–µ—В–Є –Њ—В—Б—В–∞—О—В –≤ —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–Љ —А–∞–Ј–≤–Є—В–Є–Є, —Б–Ї–ї–Њ–љ–љ—Л –Ї –њ–Њ–≤—В–Њ—А–љ—Л–Љ –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ –і—Л—Е–∞—В–µ–ї—М¬≠–љ—Л—Е –њ—Г—В–µ–є (–Ї–∞—В–∞—А—Л, –±—А–Њ–љ—Е–Є—В—Л, –њ–љ–µ–≤–Љ–Њ–љ–Є–Є); —А–µ–ґ–µ –Њ—В–Љ–µ—З–∞—О—В—Б—П —Б—В—А–Є–і–Њ—А–Њ–Ј–љ–Њ–µ –і—Л—Е–∞–љ–Є–µ –Є –і–Є—Б—Д–∞–≥–Є—З–µ—Б–Ї–Є–µ —П–≤–ї–µ–љ–Є—П. –Т –і–Њ—И–Ї–Њ–ї—М–љ–Њ–Љ –Є —И–Ї–Њ–ї—М–љ–Њ–Љ –≤–Њ–Ј¬≠—А–∞—Б—В–µ –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П —Б—В–∞–љ–Њ–≤–Є—В—Б—П –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є, –≥–ї—Г–±–Є–љ–∞ –Є –Њ–±—И–Є—А–љ–Њ—Б—В—М –µ–µ –≤ —Б–≤—П–Ј–Є —Б —А–Њ—Б—В–Њ–Љ –Љ–Њ–≥—Г—В –Є–Ј–Љ–µ–љ–Є—В—М—Б—П, –љ–∞–Љ–µ—З–∞–µ—В—Б—П –≥—А—Г–і–љ–Њ–є –Ї–Є—Д–Њ–Ј –Є –±–Њ–Ї–Њ–≤—Л–µ –Є—Б–Ї—А–Є–≤–ї–µ–љ–Є—П –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞. –Ф–µ—В–Є –Њ–±—Л—З–љ–Њ –Є–Љ–µ—О—В –∞—Б—В–µ–љ–Є—З–µ—Б–Ї—Г—О –Ї–Њ–љ—Б—В–Є—В—Г¬≠—Ж–Є—О, —Г –љ–Є—Е –Њ—В–Љ–µ—З–∞–µ—В—Б—П –њ–Њ–≤—Л—И–µ–љ–љ–∞—П —Г—В–Њ–Љ–ї—П–µ–Љ–Њ—Б—В—М, –Њ–і—Л—И–Ї–∞ –Є —В–∞—Е–Є–Ї–∞—А–і–Є—П –њ—А–Є —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–∞–≥—А—Г–Ј–Ї–µ. –§—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ —А–∞—Б—Б—В—А–Њ–є—Б—В–≤–∞ –Њ—Б–Њ–±–µ–љ–љ–Њ –≤—Л—А–∞¬≠–ґ–µ–љ—Л –≤ —В–µ—Е —Б–ї—Г—З–∞—П—Е, –Ї–Њ–≥–і–∞ –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–∞—П –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П —Б–Њ—З–µ—В–∞–µ—В—Б—П —Б –±–Њ–ї–µ–Ј–љ—М—О –Ь–∞—А—Д–∞–љ–∞ вАФ —Б–Є—Б—В–µ–Љ–љ—Л–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–µ–Љ, –≤ –Њ—Б–љ–Њ–≤–µ –Ї–Њ—В–Њ—А–Њ–≥–Њ –ї–µ–ґ–Є—В –њ–Њ—А–∞–ґ–µ–љ–Є–µ —Б–Њ–µ–і–Є–љ–Є—В–µ–ї—М–љ–Њ–є —В–Ї–∞–љ–Є. –£ —Н—В–Є—Е –і–µ—В–µ–є –Њ—В–Љ–µ—З–∞—О—В—Б—П –Њ—Б–Њ–±–µ–љ–љ–Њ –≥–ї—Г–±–Њ–Ї–Є–µ –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є, –≤—Б–ї–µ–і¬≠—Б—В–≤–Є–µ –љ–µ–њ–Њ–ї–љ–Њ—Ж–µ–љ–љ–Њ—Б—В–Є –Љ–µ–Ј–µ–љ—Е–Є–Љ–∞–ї—М–љ–Њ–є —В–Ї–∞–љ–Є –Є–Љ–µ—О—В—Б—П –њ–Њ–і–≤—Л–≤–Є—Е –Є –≤—Л–≤–Є—Е —Е—А—Г—Б—В–∞¬≠–ї–Є–Ї–Њ–≤ —Б–Њ —Б–љ–Є–ґ–µ–љ–Є–µ–Љ –Ј—А–µ–љ–Є—П, –∞—А–∞—Е–љ–Њ–і–∞–Ї—В–Є–ї–Є—П, —Б–ї–∞–±–Њ–µ —А–∞–Ј–≤–Є—В–Є–µ –Љ—Л—И–µ—З–љ–Њ–є —Б–Є—Б—В–µ–Љ—Л, —А–∞–Ј–±–Њ–ї—В–∞–љ–љ–Њ—Б—В—М –≤ —Б—Г—Б—В–∞–≤–∞—Е. –Э–µ—А–µ–і–Ї–Њ –љ–∞¬≠–±–ї—О–і–∞—О—В—Б—П —А–∞—Б—Б–ї–∞–Є–≤–∞—О—Й–∞—П –∞–љ–µ–≤—А–Є–Ј–Љ–∞ –∞–Њ—А—В—Л, –≤—А–Њ–ґ–і–µ–љ–љ—Л–µ –њ–Њ—А–Њ–Ї–Є —Б–µ—А–і—Ж–∞. –£ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є —З–∞—Б—В–Є –і–µ—В–µ–є –њ—А–Є –≤–Њ—А–Њ–љ¬≠–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –ґ–∞–ї–Њ–± –Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ –љ–µ –Њ—В–Љ–µ—З–∞–µ—В—Б—П, –њ—А–µ–≤–∞–ї–Є—А—Г–µ—В –Ї–Њ—Б–Љ–µ—В–Є—З–µ—Б–Ї–Є–є –і–µ—Д–µ–Ї—В. –І–µ–Љ —Б—В–∞—А—И–µ —А–µ–±–µ–љ–Њ–Ї, —В–µ–Љ —Б–Є–ї—М–љ–µ–µ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П —Б–Њ–Ј–љ–∞–љ–Є–µ —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–µ–њ–Њ–ї¬≠–љ–Њ—Ж–µ–љ–љ–Њ—Б—В–Є –Є –і–µ—В–Є —Б—В–∞—А–∞—О—В—Б—П —Б–Ї—А—Л—В—М —Б–≤–Њ–є –і–µ—Д–µ–Ї—В. –Ч–∞–њ–Є—Б–∞—В—М—Б—П –Њ–љ–ї–∞–є–љ–Э–∞—А—П–і—Г —Б –і–∞–љ–љ—Л–Љ–Є –Њ—Б–Љ–Њ—В—А–∞ –≤ –і–Є–∞–≥–љ–Њ¬≠—Б—В–Є–Ї–µ –Є–Љ–µ—О—В –Ј–љ–∞—З–µ–љ–Є–µ –і–∞–љ–љ—Л–µ —А–µ–љ—В–≥–µ¬≠–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є—Е –Љ–µ—В–Њ–і–Њ–≤ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П. –Ш–Ј–Љ–µ—А—П–µ—В—Б—П –≥–ї—Г–±–Є–љ–∞ –≤–Њ—А–Њ–љ–Ї–Є, –њ—Г—В–µ–Љ –µ–µ –Ј–∞¬≠–њ–Њ–ї–љ–µ–љ–Є—П –Њ–њ—А–µ–і–µ–ї—П—О—В –Њ–±—К–µ–Љ —Г–≥–ї—Г–±–ї–µ–љ–Є—П. –Я—А–Є —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –≤ –њ—А—П–Љ–Њ–є –њ—А–Њ–µ–Ї—Ж–Є–Є —Б—Г–і—П—В –Њ —Б—В–µ–њ–µ–љ–Є —Б–Љ–µ—Й–µ¬≠–љ–Є—П —Б–µ—А–і—Ж–∞ –Є –Њ—А–≥–∞–љ–Њ–≤ —Б—А–µ–і–Њ—Б—В–µ–љ–Є—П, –Є–Ј–Љ–µ¬≠–љ–µ–љ–Є—П—Е –≤ –ї–µ–≥–Ї–Є—Е. –Т –±–Њ–Ї–Њ–≤–Њ–є –њ—А–Њ–µ–Ї—Ж–Є–Є –Њ–њ—А–µ–і–µ–ї—П—О—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В—М –і–µ—Д–Њ—А–Љ–∞¬≠—Ж–Є–Є, –Њ—А–Є–µ–љ—В–Є—А—Г—П—Б—М –љ–∞ —А–∞—Б—Б—В–Њ—П–љ–Є–µ –Љ–µ–ґ–і—Г –≥—А—Г–і–Є–љ–Њ–є –Є –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–Њ–Љ (—А–Є—Б. 50). –°–µ—А–і—Ж–µ –Њ–±—Л—З–љ–Њ —Б–Љ–µ—Й–µ–љ–Њ –≤–ї–µ–≤–Њ –Є —А–Њ—В–Є—А–Њ–≤–∞–љ–Њ –њ–Њ —З–∞—Б–Њ–≤–Њ–є —Б—В—А–µ–ї–Ї–µ. –Т–Њ–Ј–Љ–Њ–ґ–љ–Њ —Б–Љ–µ—Й–µ–љ–Є–µ —В—А–∞—Е–µ–Є, —А–µ–ґ–µ вАФ –њ–Є—Й–µ–≤–Њ–і–∞. –Я—А–Є –љ–∞–ї–Є—З–Є–Є –≤ –∞–љ–∞–Љ–љ–µ–Ј–µ –њ–Њ–≤—В–Њ—А–љ—Л—Е –±—А–Њ–љ—Е–Є—В–Њ–≤ –Є –њ–љ–µ–≤–Љ–Њ–љ–Є–є —Ж–µ–ї–µ—Б–Њ¬≠–Њ–±—А–∞–Ј–љ–Њ –њ—А–Њ–≤–µ—Б—В–Є –±—А–Њ–љ—Е–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ. –С—А–Њ–љ—Е–Њ—Н–Ї—В–∞–Ј–Є–Є –≤—Л—П–≤¬≠–ї—П—О—В—Б—П —Г 6% –±–Њ–ї—М–љ—Л—Е (–Э. –Ш. –Ъ–Њ–љ–і—А–∞–њ–≥–Є–љ, 1969).
–Э–∞—А—Г—И–µ–љ–Є—П –≤–љ–µ—И–љ–µ–≥–Њ –і—Л—Е–∞–љ–Є—П –Ј–∞–≤–Є—Б—П—В –Њ—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є –Є –Ј–∞–Ї–ї—О—З–∞—О—В—Б—П –≤ —Б–љ–Є–ґ–µ–љ–Є–Є –Ц–Х–Ы, –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–є –≤–µ–љ—В–Є–ї—П—Ж–Є–Є –ї–µ–≥–Ї–Є—Е (MB–Ы), —Г–≤–µ–ї–Є—З–µ–љ–Є—П –Ь–Ю–Ф –Є –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П –њ–Њ—В—А–µ–±–ї–µ–љ–Є—П –Ї–Є—Б–ї–Њ—А–Њ–і–∞ –≤ –Љ–Є–љ—Г—В—Г, –Ї–Њ—Н—Д—Д–Є—Ж–Є–µ–љ—В –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є—П –Ї–Є—Б–ї–Њ—А–Њ–і–∞ (–Ъ–Ш–Ю2) –Њ–±—Л—З–љ–Њ —Б–љ–Є–ґ–µ–љ. –Т—Л—П–≤–ї—П¬≠—О—В—Б—П –Є–Ј–Љ–µ–љ–µ–љ–Є—П –Ї–Є—Б–ї–Њ—В–љ–Њ-—Й–µ–ї–Њ—З–љ–Њ–≥–Њ —Б–Њ—Б—В–Њ—П–љ–Є—П (–Ъ–©–°). –Ъ–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П–Ю–і–љ–Њ–є –Є–Ј –њ–µ—А–≤—Л—Е —П–≤–ї—П–µ—В—Б—П –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П –•—А–Є—Б—Е–∞–±–µ—А–∞, –Ї–Њ—В–Њ¬≠—А—Л–є –≤—Л–і–µ–ї—П–ї 5 –≥—А—Г–њ–њ –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –Є —В—П–ґ–µ—Б—В–Є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є, –∞ —В–∞–Ї–ґ–µ —Б—В–µ–њ–µ–љ–Є —Б–Љ–µ—Й–µ–љ–Є—П —Б–µ—А–і—Ж–∞. –Т –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є–Є W. Evans –≤—Л–і–µ–ї—П—О—В—Б—П 3 —Б—В–µ–њ–µ–љ–Є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є, –Њ—В–ї–Є—З–∞—О—Й–Є–µ—Б—П –≥–ї—Г–±–Є–љ–Њ–є –≤–Њ—А–Њ–љ–Ї–Є, –Є–Ј–Љ–µ—А—П–µ–Љ–Њ–є –≤ –љ–µ—А–µ–і–љ–µ–Ј–∞–і–љ–µ–Љ –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–Є. W. Schmitt —А–∞–Ј–ї–Є—З–∞–µ—В –і–≤–∞ —В–Є–њ–∞ –і–µ—Д–Њ—А¬≠–Љ–∞—Ж–Є–Є: —Б–Є–Љ–Љ–µ—В—А–Є—З–љ—Г—О –Є –∞—Б–Є–Љ–Љ–µ—В—А–Є—З–љ—Г—О, F. Rehbein –≤—Л–і–µ–ї—П–µ—В —Б–Є–Љ–Љ–µ—В—А–Є—З–љ—Г—О, –∞—Б–Є–Љ¬≠–Љ–µ—В—А–Є—З–љ—Г—О –Є —И–Є—А–Њ–Ї—Г—О –њ–ї–Њ—Б–Ї—Г—О –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ—Г—О –≥—А—Г–і–љ—Г—О –Ї–ї–µ—В–Ї—Г. –Ч–∞—Б–ї—Г–ґ–Є–≤–∞–µ—В –≤–љ–Є–Љ–∞–љ–Є—П –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—П Z. –Ъ–Њ—А–µr–∞ –Є W. Krol (1957), –њ–Њ—Б—В—А–Њ–µ–љ–љ–∞—П —Б —Г—З–µ—В–Њ–Љ –≥—А—Г–і–Є–љ–Њ-–њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Њ–≥–Њ –Є–љ–і–µ–Ї—Б–∞. –Т –Њ—Б–љ–Њ–≤—Г –њ–Њ–ї–Њ–ґ–µ–љ–Њ —Б–Њ–Њ—В–љ–Њ—И–µ–љ–Є–µ –≤–µ—А—Е–љ–µ¬≠–≥–Њ –Є –љ–Є–ґ–љ–µ–≥–Њ –≥—А—Г–і–Є–љ–Њ-–њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Њ–≥–Њ —А–∞—Б—Б—В–Њ—П–љ–Є—П: –≤–µ—А—Е–љ–µ–µ –Є–Ј–Љ–µ—А—П–µ—В—Б—П –љ–∞ —Г—А–Њ–≤–љ–µ —А—Г–Ї–Њ—П—В–Ї–Є –≥—А—Г–і–Є–љ—Л, –љ–Є–ґ–љ–µ–µ вАФ –њ–∞ —Г—А–Њ–≤–љ–µ –љ–∞–Є–±–Њ–ї—М—И–µ–≥–Њ –Ј–∞–њ–∞–і–µ–љ–љ—П. –Т –љ–Њ—А–Љ–µ –Є–љ–і–µ–Ї—Б —А–∞–≤–µ–љ 1, –њ—А–Є –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–µ –Њ–љ –≤—Б–µ–≥–і–∞ –±–Њ–ї—М—И–µ. –Я—А–Є I —Б—В–µ–њ–µ–љ–Є –і–µ¬≠—Д–Њ—А–Љ–∞—Ж–Є–Є –Њ–љ —А–∞–≤–µ–љ 1; –њ—А–Є II вАФ 1,1вАФ1,3; –њ—А–Є III вАФ 1,3вАФ1,6. –°—В–µ–њ–µ–љ—М –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є, –њ–Њ –і–∞–љ–љ—Л–Љ J. Gizycka (1962), –Њ–њ—А–µ–і–µ–ї—П—О—В –њ–∞ —А–µ–љ—В–≥–µ–љ–Њ–≥—А–∞–Љ–Љ–∞—Е –Њ—В–љ–Њ—И–µ–љ–Є–µ–Љ –љ–∞–Є–Љ–µ–љ—М—И–µ–≥–Њ —А–∞–Ј–Љ–µ—А–∞ —А–µ—В—А–Њ—Б—В–µ—А–љ–∞–ї—М–њ–Њ–≥–Њ –њ—А–Њ—Б—В—А–∞–љ—Б—В–≤–∞ (–Њ—В –≥—А—Г–і–Є–љ—Л –і–Њ –њ–µ—А–µ–і–љ–µ–є –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–Є –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞) –Ї –љ–∞–Є–±–Њ–ї—М—И–µ–є —И–Є—А–Є–љ–µ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є. –Я–Њ–ї—Г—З–µ–љ–љ–Њ–µ –њ—А–Є –і–µ–ї–µ–љ–Є–Є —З–∞—Б—В–љ–Њ–µ –±–Њ–ї–µ–µ 0,8 —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В –і–µ—Д–Њ—А–Љ–∞—Ж–Є—О I —Б—В–µ–њ–µ–њ–Є, –Њ—В 0,7 –і–Њ 0,5вАФII —Б—В–µ–њ–µ–љ–Є, –Љ–µ–љ–µ–µ 0,5вАФIII —Б—В–µ–њ–µ–љ–Є.
H. –Ш. –Ъ–Њ–љ–і—А–∞—И–Є–љ –њ—А–µ–і–ї–∞–≥–∞–µ—В –Ї–ї–∞—Б—Б–Є—Д–Є–Ї–∞—Ж–Є—О, –њ—А–µ–і—Г—Б–Љ–∞—В—А–Є–≤–∞—О—Й—Г—О –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ —В–µ—З–µ–љ–Є–µ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, —Д–Њ—А–Љ—Г –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є –Є —Б—В–µ–њ–µ–љ—М –µ–µ –≤—Л—А–∞¬≠–ґ–µ–љ–љ–Њ—Б—В–Є. 1. –Я–Њ –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–Љ—Г —В–µ—З–µ–љ–Є—О —А–∞–Ј–ї–Є—З–∞—О—В –Ї–Њ–Љ–њ–µ–љ—Б–Є—А–Њ–≤–∞–љ–љ—Г—О, —Б—Г–±–Ї–Њ–Љ- –њ–µ–љ—Б–Є—А–Њ–≤–∞–љ–љ—Г—О –Є –і–µ–Ї–Њ–Љ–њ–µ–љ—Б–Є—А–Њ–≤–∞–њ–љ—Г—О —Б—В–∞–і–Є–Є. –Т –Ї–Њ–Љ–њ–µ–љ—Б–Є—А–Њ–≤–∞–љ–љ–Њ–є —Б—В–∞¬≠–і–Є–Є –Є–Љ–µ–µ—В—Б—П —В–Њ–ї—М–Ї–Њ –Ї–Њ—Б–Љ–µ—В–Є—З–µ—Б–Ї–Є–є –і–µ—Д–µ–Ї—В, –ґ–∞–ї–Њ–±—Л –Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П –Њ—В—Б—Г—В—Б—В–≤—Г—О—В. –°—Г–±–Ї–Њ–Љ–њ–µ–љ—Б–Є—А–Њ–≤–∞–љ–љ–∞—П —Б—В–∞–і–Є—П —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П –љ–µ—А–µ–Ј–Ї–Њ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є —Б–Њ —Б—В–Њ—А–Њ–љ—Л —Б–µ—А–і—Ж–∞ –Є –ї–µ–≥–Ї–Є—Е. –Я—А–Є –і–µ–Ї–Њ–Љ–њ–µ–љ—Б–Є—А–Њ–≤–∞–љ–љ–Њ–є —Б—В–∞–і–Є–Є –Є–Љ–µ–µ—В—Б—П —А–µ–Ј–Ї–Њ –≤—Л—А–∞–ґ–µ–љ–љ–∞—П –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–∞—П –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П, —Б–Њ—З–µ—В–∞—О—Й–∞—П—Б—П —Б–Њ –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–Љ–Є —Д—Г–љ–Ї—Ж–Є–Њ¬≠–љ–∞–ї—М–љ—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є. 2. –Я–Њ –≤–љ–µ—И–љ–µ–Љ—Г –≤–Є–і—Г —А–∞–Ј–ї–Є—З–∞—О—В —В—А–Є —Д–Њ—А–Љ—Л: —Б–Є–Љ–Љ–µ—В—А–Є—З–љ—Г—О, –∞—Б–Є–Љ–Љ–µ—В¬≠—А–Є—З–љ—Г—О –Є –њ–ї–Њ—Б–Ї–Њ-–≤–Њ—А–Њ–љ–Њ—З–љ—Г—О. 3. –Т –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В –≥–ї—Г–±–Є–љ—Л –≤–Њ—А–Њ–љ–Ї–Є –Є —Б—В–µ–њ–µ–љ–Є —Б–Љ–µ—Й–µ–љ–Є—П —Б–µ—А–і—Ж–∞ –≤—Л¬≠–і–µ–ї—П—О—В —В—А–Є —Б—В–µ–њ–µ–љ–Є: I вАФ –≥–ї—Г–±–Є–љ–∞ –≤–Њ—А–Њ–љ–Ї–Є –≤ –њ—А–µ–і–µ–ї–∞—Е 2 —Б–Љ, —Б–Љ–µ—Й–µ–љ–Є—П —Б–µ—А–і—Ж–∞ –љ–µ –љ–∞–±–ї—О–і–∞–µ—В—Б—П, II —Б—В–µ–њ–µ–љ—М вАФ –≥–ї—Г–±–Є–љ–∞ –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є –љ–µ –±–Њ–ї–µ–µ 4 —Б–Љ, —Б–Љ–µ—Й–µ–љ–Є–µ —Б–µ—А–і—Ж–∞ –≤ –њ—А–µ–і–µ–ї–∞—Е 2вАФ3 —Б–Љ, III —Б—В–µ–њ–µ–љ—М вАФ –≥–ї—Г–±–Є–љ–∞ –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є –±–Њ–ї–µ–µ 4 —Б–Љ, —Б–µ—А–і—Ж–µ —Б–Љ–µ—Й–µ–љ–Њ –±–Њ–ї–µ–µ —З–µ–Љ –љ–∞ 3 —Б–Љ. –Ъ –Њ—Б–Њ–±–Њ–є –≥—А—Г–њ–њ–µ –Њ—В–љ–Њ—Б—П—В –і–µ—В–µ–є —Б —Б–Є–љ–і—А–Њ–Љ–Њ–Љ –Ь–∞—А—Д–∞–љ–∞, —Г –Ї–Њ—В–Њ—А—Л—Е, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –Є–Љ–µ–µ—В—Б—П –≥–ї—Г–±–Њ–Ї–∞—П –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–∞—П –≥—А—Г–і–љ–∞—П –Ї–ї–µ—В–Ї–∞, —Б–Њ—З–µ—В–∞—О—Й–∞—П—Б—П —Б–Њ –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–Љ–Є —Д—Г–љ–Ї¬≠—Ж–Є–Њ–љ–∞–ї—М–љ—Л–Љ–Є –љ–∞—А—Г—И–µ–љ–Є—П–Љ–Є. –Ш—Б—В–Њ—З–љ–Є–Ї: –†—Г–Ї–Њ–≤–Њ–і—Б—В–≤–Њ –њ–Њ —В–Њ—А–∞–Ї–∞–ї—М–љ–Њ–є —Е–Є—А—Г—А–≥–Є–Є —Г –і–µ—В–µ–є. –Р–≤—В–Њ—А—Л: –Ѓ.–§. –Ш—Б–∞–Ї–Њ–≤, –≠.–Р. –°—В–µ–њ–∞–љ–Њ–≤, –Т.–Ш. –У–µ—А–∞—Б—М–Ї–Є–љ. –Ь–Њ—Б–Ї–≤–∞, 1978 –≥–Њ–і. –Ш–Ј–і–∞—В–µ–ї—М—Б—В–≤–Њ "–Ь–µ–і–Є—Ж–Є–љ–∞"–Э–∞–Ј–∞–і –≤ —А–∞–Ј–і–µ–ї –Ч–∞–њ–Є—Б–∞—В—М—Б—П –Ї —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В—Г |


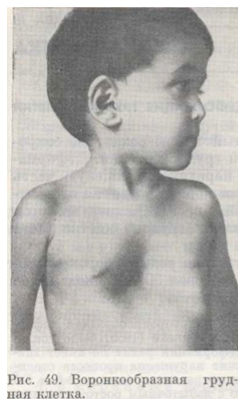 –Т–љ–µ—И–љ–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Є –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—В—Б—П –Ј–∞–њ–∞–і–µ–љ–Є–µ–Љ –≥—А—Г–і–Є–љ—Л –Є –њ—А–Є–ї–µ–ґ–∞—Й–µ–є —З–∞—Б—В–Є —А–µ–±–µ—А (—А–Є—Б. 49). –Ф–љ–Њ–Љ –≤–Њ—А–Њ–љ–Ї–Є —П–≤–ї—П–µ—В—Б—П —В–µ–ї–Њ –≥—А—Г–і–Є–љ—Л –Є –Љ–µ—З–µ–≤–Є–і–љ—Л–є –Њ—В—А–Њ—Б—В–Њ–Ї, –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П —А–µ–±–µ—А –Љ–Њ–ґ–µ—В –±—Л—В—М –≤—Л—А–∞–ґ–µ–љ–∞ –≤ —А–∞–Ј–ї–Є—З–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –Є –і–Њ—Б—В–Є–≥–∞—В—М —Г—А–Њ–≤–љ—П —Б–Њ—Б–Ї–Њ–≤—Л—Е –ї–Є–љ–Є–є. –†–µ–±–µ—А–љ—Л–µ –і—Г–≥–Є, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ—Л, —А–∞–Ј–≤–µ—А–љ—Г—В—Л –Ї–њ–µ—А–µ–і–Є, —Н–њ–Є–≥–∞—Б—В—А–∞–ї—М–љ–∞—П –Њ–±–ї–∞—Б—В—М –≤—Л–±—Г—Е–∞–µ—В. –≠–њ–Є–≥–∞—Б—В—А–∞–ї—М–љ—Л–є —Г–≥–Њ–ї –Њ—Б—В—А—Л–є, –Љ–µ—З–µ–≤–Є–і–љ—Л–є –Њ—В—А–Њ—Б—В–Њ–Ї –љ–µ–і–Њ—А–∞–Ј–≤–Є—В –Є —З–∞—Б—В–Њ –њ–Њ–≤–µ—А–љ—Г—В –Ї–њ–µ—А–µ–і–Є, —Г –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –і–µ—В–µ–є –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Б–Ї–Њ–ї–Є–Њ–Ј.
–Т–љ–µ—И–љ–Є–µ –њ—А–Є–Ј–љ–∞–Ї–Є –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г—О—В—Б—П –Ј–∞–њ–∞–і–µ–љ–Є–µ–Љ –≥—А—Г–і–Є–љ—Л –Є –њ—А–Є–ї–µ–ґ–∞—Й–µ–є —З–∞—Б—В–Є —А–µ–±–µ—А (—А–Є—Б. 49). –Ф–љ–Њ–Љ –≤–Њ—А–Њ–љ–Ї–Є —П–≤–ї—П–µ—В—Б—П —В–µ–ї–Њ –≥—А—Г–і–Є–љ—Л –Є –Љ–µ—З–µ–≤–Є–і–љ—Л–є –Њ—В—А–Њ—Б—В–Њ–Ї, –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П —А–µ–±–µ—А –Љ–Њ–ґ–µ—В –±—Л—В—М –≤—Л—А–∞–ґ–µ–љ–∞ –≤ —А–∞–Ј–ї–Є—З–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –Є –і–Њ—Б—В–Є–≥–∞—В—М —Г—А–Њ–≤–љ—П —Б–Њ—Б–Ї–Њ–≤—Л—Е –ї–Є–љ–Є–є. –†–µ–±–µ—А–љ—Л–µ –і—Г–≥–Є, –Ї–∞–Ї –њ—А–∞–≤–Є–ї–Њ, –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ—Л, —А–∞–Ј–≤–µ—А–љ—Г—В—Л –Ї–њ–µ—А–µ–і–Є, —Н–њ–Є–≥–∞—Б—В—А–∞–ї—М–љ–∞—П –Њ–±–ї–∞—Б—В—М –≤—Л–±—Г—Е–∞–µ—В. –≠–њ–Є–≥–∞—Б—В—А–∞–ї—М–љ—Л–є —Г–≥–Њ–ї –Њ—Б—В—А—Л–є, –Љ–µ—З–µ–≤–Є–і–љ—Л–є –Њ—В—А–Њ—Б—В–Њ–Ї –љ–µ–і–Њ—А–∞–Ј–≤–Є—В –Є —З–∞—Б—В–Њ –њ–Њ–≤–µ—А–љ—Г—В –Ї–њ–µ—А–µ–і–Є, —Г –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –і–µ—В–µ–є –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Б–Ї–Њ–ї–Є–Њ–Ј.
 –§—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –≤–љ–µ—И–љ–µ–≥–Њ –і—Л—Е–∞–љ–Є—П –Є –≥–µ–Љ–Њ–і–Є–љ–∞–Љ–Є–Ї–Є –њ–Њ–Ј–≤–Њ–ї–Є–ї–Є –≤—Л—П–≤–Є—В—М –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П —Г –і–µ—В–µ–є —Б –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –≤–Њ¬≠—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–µ–є. –Ю—В–Љ–µ—З–µ–љ–Њ –њ–Њ–≤—Л—И–µ–љ–Є–µ –≤–µ–љ–Њ–Ј–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П, —В–∞—Е–Є–Ї–∞—А–і–Є—П. –Я—А–Є —Н–ї–µ–Ї—В—А–Њ–Ї–∞—А–і–Є–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –≤—Л—П–≤–ї—П—О—В—Б—П –Є–Ј¬≠–Љ–µ–љ–µ–љ–Є–µ –Љ–Њ—А—Д–Њ–ї–Њ–≥–Є–Є –Ј—Г–±—Ж–Њ–≤ QRS –Є –† –≤ –њ—А–∞–≤—Л—Е –≥—А—Г–і–љ—Л—Е –Њ—В–≤–µ–і–µ–љ–Є—П—Е –Є –Є–љ–≤–µ—А—Б–Є—П –Ј—Г–±—Ж–∞ –Ґ-III. –£ —З–∞—Б—В–Є –±–Њ–ї—М–љ—Л—Е –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Б–љ–Є–ґ–µ–љ–Є–µ –µ–≥–Њ –≤–Њ–ї—М—В–∞–ґ–∞.
–§—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –≤–љ–µ—И–љ–µ–≥–Њ –і—Л—Е–∞–љ–Є—П –Є –≥–µ–Љ–Њ–і–Є–љ–∞–Љ–Є–Ї–Є –њ–Њ–Ј–≤–Њ–ї–Є–ї–Є –≤—Л—П–≤–Є—В—М –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П —Г –і–µ—В–µ–є —Б –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –≤–Њ¬≠—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–µ–є. –Ю—В–Љ–µ—З–µ–љ–Њ –њ–Њ–≤—Л—И–µ–љ–Є–µ –≤–µ–љ–Њ–Ј–љ–Њ–≥–Њ –і–∞–≤–ї–µ–љ–Є—П, —В–∞—Е–Є–Ї–∞—А–і–Є—П. –Я—А–Є —Н–ї–µ–Ї—В—А–Њ–Ї–∞—А–і–Є–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–Њ–Љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –≤—Л—П–≤–ї—П—О—В—Б—П –Є–Ј¬≠–Љ–µ–љ–µ–љ–Є–µ –Љ–Њ—А—Д–Њ–ї–Њ–≥–Є–Є –Ј—Г–±—Ж–Њ–≤ QRS –Є –† –≤ –њ—А–∞–≤—Л—Е –≥—А—Г–і–љ—Л—Е –Њ—В–≤–µ–і–µ–љ–Є—П—Е –Є –Є–љ–≤–µ—А—Б–Є—П –Ј—Г–±—Ж–∞ –Ґ-III. –£ —З–∞—Б—В–Є –±–Њ–ї—М–љ—Л—Е –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Б–љ–Є–ґ–µ–љ–Є–µ –µ–≥–Њ –≤–Њ–ї—М—В–∞–ґ–∞.










