|
|
–Т–Ф–У–Ъ: –Љ–∞—В–µ—А–Є–∞–ї –Є –Љ–µ—В–Њ–і
–Я—А–Њ–∞–љ–∞–ї–Є–Ј–Є—А–Њ–≤–∞–љ—Л –і–∞–љ–љ—Л–µ –Љ–Є—А–Њ–≤–Њ–є –ї–Є—В–µ—А–∞—В—Г—А—Л, –Ї–∞—Б–∞—О—Й–Є–µ—Б—П –Є—Б—В–Њ—А–Є–Є —А–∞–Ј–≤–Є—В–Є—П –њ—А–Њ–±–ї–µ–Љ—Л –Т–Ф–У–Ъ –≤ —Е–Є—А—Г—А–≥–Є–Є. –Я–µ—А–≤—Л–µ –∞–љ–∞—В–Њ–Љ–Є—З–µ—Б–Ї–Њ–µ –Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–µ –Њ–њ–Є—Б–∞–љ–Є–µ –і–∞–љ–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є –±—Л–ї–Њ –њ—А–Є–≤–µ–і–µ–љ–Њ –∞–љ–∞—В–Њ–Љ–Њ–Љ –Є –≤—А–∞—З–Њ–Љ –Є–Ј –§—А–∞–љ–Ї—Д—Г—А—В–∞ Bauhinus –≤ 1854 –≥. –Я–µ—А–≤–Њ–µ –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–µ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–Њ –њ–Њ –њ–Њ–≤–Њ–і—Г —Н—В–Њ–≥–Њ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П, –Ј–∞–Ї–ї—О—З–∞–≤—И–µ–µ—Б—П –≤ —А–µ–Ј–µ–Ї—Ж–Є–Є —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–µ–є, –±—Л–ї–Њ –≤—Л–њ–Њ–ї–љ–µ–љ–Њ –∞–Љ–µ—А–Є–Ї–∞–љ—Б–Ї–Є–Љ —Е–Є—А—Г—А–≥–Њ–Љ Ludwig –Ь–µ—Гer –і–∞—В–Є—А–Њ–≤–∞–љ–Њ 1911 –≥. –Љ–µ—В–Њ–і–Є–Ї–Є —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –ї–µ—З–µ–љ–Є—П –Т–Ф–У–Ъ —А–∞–Ј—А–∞–±–∞—В—Л–≤–∞–ї–Є—Б—М –Є –≤ –°–°–°—А, –Є –†–Њ—Б—Б–Є–Є. –Т –°–°–°–† –≤–њ–µ—А–≤—Л–µ –≤–Ј—А–Њ—Б–ї–Њ–≥–Њ –њ–∞—Ж–Є–µ–љ—В–∞ —Б –Т–Ф–У–Ъ –њ—А–Њ–Њ–њep–Єp–Њ–≤–∞–ї –Э.–Р. –С–Њ–≥–Њ—А–∞–Ј –≤ 1948 –≥., –≤—Л–њ–Њ–ї–љ–Є–≤ —А–µ–Ј–µ–Ї—Ж–Є—О —В–µ–ї–∞ –≥—А—Г–і–Є–љ—Л –Є –Љ–µ—З–µ–≤–Є–і–љ–Њ–≥–Њ –Њ—В—А–Њ—Б—В–Ї–∞ —Б –њ–ї–∞—Б—В–Є–Ї–Њ–є –і–µ—Д–µ–Ї—В–∞ –≥—А—Г–і–љ–Њ–є —Б—В–µ–љ–Ї–Є —А–∞—Б—Й–µ–њ–ї–µ–љ–љ—Л–Љ–Є —Е—А—П—Й–µ–≤—Л–Љ–Є –∞—Г—В–Њ—В—А–∞–љ—Б–њ–ї–∞–љ—В–∞—В–∞–Љ–Є. –Я–Є–Њ–љ–µ—А–∞–Љ–Є —А–∞–і–Є–Ї–∞–ї—М–љ—Л—Е –Њ–њ–µ—А–∞—Ж–Є–є —Б—В–∞–ї–Є –У.–Ш. –С–∞–Є—А–Њ–≤ (1960) –Є –Э.–Ш. –Ъ–Њ–љ–і—А–∞—И–Є–љ (1961). –Т –†–Њ—Б—Б–Є–Є –≤ –љ–∞c—Вo—П—Йee –≤—А–µ–Љ—П —А–∞–Ј—А–∞–±–Њ—В–Ї–Њ–є –Є –≤–љ–µ–і—А–µ–љ–Є–µ–Љ –љ–Њ–≤—Л—Е –Љ–µ—В–Њ–і–Є–Ї –і–Є–∞–≥–љ–Њ—Б—В–Є–Ї–Є –Є –ї–µ—З–µ–љ–Є—П –Т–Ф–У–Ъ –Ј–∞–љ–Є–Љ–∞—О—В—Б—П –Љ–љ–Њ–≥–Є–µ —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В—Л, –≤ —В–Њ–Љ —З–Є—Б–ї–µ —Б–Њ—В—А—Г–і–љ–Є–Ї–Є –Ш–љ—Б—В–Є—В—Г—В–∞ —Е–Є—А—Г—А–≥–Є–Є –Є–Љ. –Р.–Т. –Т–Є—И–љ–µ–≤—Б–Ї–Њ–≥–Њ [6-7].
–Ь–љ–Њ–ґ–µ—Б—В–≤–Њ —В–µ–Њ—А–Є–є —Н—В–Є–Њ–ї–Њ–≥–Є–Є –Є –њ–∞—В–Њ–≥–µ–љ–µ–Ј–∞ –Т–Ф–У–Ъ —Б–Є—Б—В–µ–Љ–∞—В–Є–Ј–Є—А–Њ–≤–∞–ї –Є –Ї–ї–∞—Б—Б–Є—Д–Є—Ж–Є—А–Њ–≤–∞–ї –Т.–Ш. –Ъ—Г—А–Є—Ж—Л–љ:
1. –Ґ–µ–Њ—А–Є—П –і–Є—Б–њ–ї–∞–Ј–Є–Є —Б–Њ–µ–і–Є–љ–Є—В–µ–ї—М–љ–Њ–є —В–Ї–∞–љ–Є- –і–Є—Б–≥–Є—Б—В–Њ–≥–µ–љ–µ–Ј–∞ (–љ–µ–і–Њ—А–∞–Ј–≤–Є—В–Є–µ –≥—А—Г–і–Є–љ—Л –≤ –њ–µ—А–≤—Л–µ 8 –љ–µ–і–µ–ї—М —Н–Љ–±—А–Є–Њ–≥–µ–љ–µ–Ј–∞, —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–∞—П –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ—Б—В—М –Ї–ї–µ—В–Њ–Ї —Д–Є–±—А–Њ–±–ї–∞—Б—В–Є—З–µ—Б–Ї–Њ–≥–Њ —А—П–і–∞, –ї–Њ–Ї–∞–ї—М–љ–Њ–є –і–Є—Б–њ–ї–∞–Ј–Є–Є —Б–Њ–µ–і–Є–љ–Є—В–µ–ї—М–љ–Њ–є —В–Ї–∞–љ–Є —Б—А–µ–і–Њ—Б—В–µ–љ–Є—П –Є —В–Ї–∞–љ–Є –≥—А—Г–і–љ–Њ–є —Б—В–µ–љ–Ї–Є).
2. –Ґ–µ–Њ—А–Є–Є ¬Ђ–љ–µ—А–∞–≤–љ–Њ–Љ–µ—А–љ–Њ—Б—В–Є —А–Њ—Б—В–∞¬ї(–Є–Ј–±—Л—В–Њ—З–љ—Л–є —А–Њ—Б—В –≥—А—Г–і–Є–љ—Л –≤ –і–ї–Є–љ—Г, –љ–µ–њ—А–∞–≤–Є–ї—М–љ—Л–є '—А–Њ—Б—В —А–µ–±–µ—А –≤ –Љ–µ—Б—В–∞—Е –њ–µ—А–µ—Е–Њ–і–∞ –Ї–Њ—Б—В–љ–Њ–є —З–∞—Б—В–Є –≤ —Е—А—П—Й–µ–≤—Г—О).
3. –Ґ–µ–Њ—А–Є–Є ¬Ђ–≤—В—П–ґ–µ–љ–Є—П –і–Є–∞—Д—А–∞–≥–Љ–Њ–є¬ї(—Г–Ї–Њ—А–Њ—З–µ–љ–Є–µ –≥—А—Г–і–љ–Њ–є —З–∞—Б—В–Є –і–Є–∞—Д—А–∞–≥–Љ—Л, –Є–Ј–Љ–µ–љ–µ–љ–Є—П —Б—Г—Е–Њ–ґ–Є–ї—М–љ–Њ–≥–Њ —Ж–µ–љ—В—А–∞ –і–Є–∞—Д—А–∞–≥–Љ—Л).
4. –Я—А–Њ—З–Є–µ –≥–Є–њ–Њ—В–µ–Ј—Л (–љ–µ–њ—А–∞–≤–Є–ї—М–љ–∞—П –±–Є–Њ–Љ–µ—Е–∞–љ–Є–Ї–∞ –і—Л—Е–∞–љ–Є—П –њ—А–Є –∞–і–µ–љ–Њ–Є–і–∞—Е –љ–Њ—Б–Њ–≥–ї–Њ—В–Ї–Є, –њ–µ—А–µ–љ–µ—Б–µ–љ–љ—Л–є –њ–Њ–ї–Є–Њ–Љ–Є–µ–ї–Є—В, –∞–љ—В–µ–љ–∞—В–∞–ї—М–љ—Л–µ —В—А–∞–≤–Љ—Л –њ–ї–Њ–і–∞ –Є —В—А–∞–≤–Љ—Л –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є).
–Т –љ–∞—Б—В–Њ—П—Й–µ–µ –≤—А–µ–Љ—П –љ–∞–Є–±–Њ–ї—М—И–µ–µ –њ—А–Є–Ј–љ–∞–љ–Є–µ –≤ –≤–Њ–њ—А–Њ—Б–µ —Н—В–Є–Њ–њ–∞—В–Њ–≥–µ–љ–µ–Ј–∞ –Т–Ф–У–Ъ –њ–Њ–ї—Г—З–Є–ї–∞ —В–µ–Њ—А–Є—П –і–Є—Б–≥–Є—Б—В–Њ–≥–µ–љ–µ–Ј–∞ (–і–Є—Б—Е–Њ–љ–і—А–Њ–≥–µ–љ–µ–Ј–∞). –Я—А–Њ—Ж–µ—Б—Б –њ—А–µ–і—Б—В–∞–≤–ї—П–µ—В —Б–Њ–±–Њ–є –≤—А–Њ–ґ–і–µ–љ–љ–Њ–µ –љ–∞—А—Г—И–µ–љ–Є–µ –Њ—А–≥–∞–љ–Є–Ј–∞—Ж–Є–Є —Е—А—П—Й–µ–≤–Њ–є –Є –і—А—Г–≥–Є—Е —Б–Њ–µ–і–Є–љ–Є—В–µ–ї—М–љ—Л—Е —В–Ї–∞–љ–µ–є, –њ–µ—А–µ—А–∞—Б–њ—А–µ–і–µ–ї–µ–љ–Є–µ —В–Ї–∞–љ–µ–≤—Л—Е —Б—В—А—Г–Ї—В—Г—А —Б –Њ—В—Б—Г—В—Б—В–≤–Є–µ–Љ —Б–њ–µ—Ж–Є—Д–Є—З–µ—Б–Ї–Є—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є. –Ъ –Љ–Њ–Љ–µ–љ—В—Г —А–Њ–ґ–і–µ–љ–Є—П –≤ –У–†–Ъ —Б–Њ—Е—А–∞–љ—П–µ—В—Б—П ¬Ђ–Љ—П–≥–Ї–Є–є" —Н–Љ–±—А–Є–Њ–љ–∞–ї—М–љ—Л–є —Е—А—П—Й, –Ї–Њ—В–Њ—А–Њ–Љ—Г –њ—А–Є—Б—Г—Й –Ї–ї–µ—В–Њ—З–љ—Л–є –Є —П–і–µ—А–љ—Л–є –њ–Њ–ї–Є–Љ–Њ—А—Д–Є–Ј–Љ, –±–Њ–ї—М—И–Њ–µ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ —Б–Њ—Б—Г–і–Њ–≤ [8].
–Э.–Ш. –Ъ–Њ–љ–і—А–∞—И–Є–љ –Є—Б—Б–ї–µ–і–Њ–≤–∞–ї –≥–Є—Б—В–Њ–ї–Њ–≥–Є—О —Е—А—П—Й–∞ –њ—А–Є –Т–Ф–У–Ъ. –Э–∞–і—Е—А—П—Й–љ–Є—Ж–∞ –±—Л–ї–∞ –Є—Б—В–Њ–љ—З–µ–љ–∞, —Б–ї–∞–±–Њ –≤–Њ–ї–Њ–Ї–љ–Є—Б—В–∞—П, —Б –Љ–∞–ї—Л–Љ –Ї–Њ–ї–Є—З–µ—Б—В–≤–Њ–Љ —Д–Є–±—А–Њ–±–ї–∞—Б—В–Њ–≤ –Љ–µ–ґ–і—Г –Ї–Њ–ї–ї–∞–≥–µ–љ–Њ–≤—Л–Љ–Є –≤–Њ–ї–Њ–Ї–љ–∞–Љ–Є. –Ъ–ї–µ—В–Ї–Є –љ–∞–і—Е—А—П—Й–љ–Є—Ж—Л - —Б –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –≤–∞–Ї—Г–Њ–ї–Є–Ј–∞—Ж–Є–µ–є —Ж–Є—В–Њ–њ–ї–∞–Ј–Љ—Л. –Т –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В–љ—Л—Е —Б–ї–Њ—П—Е —Е—А—П—Й–∞ –Є–Љ–µ–ї–∞—Б—М —Ж–Є—В–Њ–њ–µ–љ–Є—П - –≤—Л—В—П–љ—Г—В—Л–µ –Ї–ї–µ—В–Ї–Є —Б–Њ —Б–≤–µ—В–ї—Л–Љ–Є –Ї—А—Г–њ–љ—Л–Љ–Є —П–і—А–∞–Љ–Є –ї–µ–ґ–∞—В —А–∞–Ј—А–µ–ґ–µ–љ–љ–Њ –Є –њ–∞—А–∞–ї–ї–µ–ї—М–љ–Њ –љ–∞–і—Е—А—П—Й–љ–Є—Ж–µ, –Є–љ–Њ–≥–і–∞ –Є–Љ–µ—О—В –і–≤–∞ —П–і—А–∞. –Т —Б–ї–Њ–µ –Ї–ї–µ—В–Њ–Ї, –±–ї–Є–Ј–Ї–Є—Е –Ї –љ–∞–і—Е—А—П—Й–љ–Є—Ж–µ, –љ–µ—В –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –і–µ–ї–µ–љ–Є—П –Ї–ї–µ—В–Њ–Ї. –Ш–Ј–Њ–≥–µ–љ–љ—Л–µ –≥—А—Г–њ–њ—Л –њ–Њ –±–Њ–ї—М—И–µ–є —З–∞—Б—В–Є –Њ—В—Б—Г—В—Б—В–≤—Г—О—В. –Я—А–Њ–Љ–µ–ґ—Г—В–Њ—З–љ–Њ–µ –≤–µ—Й–µ—Б—В–≤–Њ –љ–µ—А–∞–≤–љ–Њ–Љ–µ—А–љ–Њ –Њ–Ї—А–∞—И–Є–≤–∞–µ—В—Б—П - –Њ—В —Б–≤–µ—В–ї–Њ—А–Њ–Ј–Њ–≤–Њ–≥–Њ –і–Њ –њ—Г—А–њ—Г—А–љ–Њ–≥–Њ. –Т —Е—А—П—Й–µ –Њ—В–Љ–µ—З–∞—О—В—Б—П –±–µ—Б–Ї–ї–µ—В–Њ—З–љ—Л–µ –Ј–Њ–љ—Л, –њ—Г—Б—В—Л–µ –њ–Њ–ї–Њ—Б—В–Є, –∞ —В–∞–Ї–ґ–µ —Г—З–∞—Б—В–Ї–Є —Б –Ї—А–Њ–≤–µ–љ–Њ—Б–љ—Л–Љ–Є —Б–Њ—Б—Г–і–∞–Љ–Є. –Т –≥–ї—Г–±–Њ–Ї–Є—Е —Б–ї–Њ—П—Е —Е—А—П—Й–∞ –Є–Ј–Њ–≥–µ–љ–љ—Л–µ –≥—А—Г–њ–њ—Л –њ–Њ–ї–љ–Њ—Б—В—М—О –Ю—В—Б—Г—В—Б—В–≤—Г—О—В, –≤—Л—П–≤–ї—П—О—В—Б—П –≤–∞–Ї—Г–Њ–ї—М–љ–∞—П –і–µ–≥–µ–љ–µ—А–∞—Ж–Є—П –•–Ю–љ–і—А–Њ—Ж–Є—В–Њ–≤, –Ї–∞—А–Є–Њ–њ–Є–Ї–љ–Њ–Ј –Є —Г—З–∞—Б—В–Ї–Є —А–∞—Б–њ–∞–і–∞ –њ—А–Њ–Љ–µ–ґ—Г—В–Њ—З–љ–Њ–≥–Њ –≤–µ—Й–µ—Б—В–≤–∞. –Э–∞–ї–Є—З–Є–µ —Г –њ–∞—Ж–Є–µ–љ—В–Њ–≤ —А–∞–Ј–љ—Л—Е –≤–Њ–Ј—А–∞—Б—В–љ—Л—Е –Ї–∞—В–µ–≥–Њ—А–Є–є —Б –Т–Ф–У–Ъ —Б—Е–Њ–ґ–Є—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≥–Є–∞–ї–Є–љ–Њ–≤–Њ–≥–Њ —Е—А—П—Й–∞ –Є –≤ –і—А—Г–≥–Є—Е –Њ—А–≥–∞–љ–∞—Е (—Е—А—П—Й–∞—Е –≥–Њ—А—В–∞–љ–Є –Є —В—А–∞—Е–µ–Є, —Й–Є—В–Њ–≤–Є–і–љ–Њ–є –ґ–µ–ї–µ–Ј–µ) –≥–Њ–≤–Њ—А–Є—В –Њ —Б–Є—Б—В–µ–Љ–љ–Њ–Љ —Е–∞—А–∞–Ї—В–µ—А–µ –і–Є—Б–≥–Є—Б—В–Њ–≥–µ–љ–µ–Ј–∞ —Б–Њ–µ–і–Є–љ–Є—В–µ–ї—М–љ–Њ–є —В–Ї–∞–љ–Є [9-10].
–У–Є—Б—В–Њ—Е–Є–Љ–Є—З–µ—Б–Ї–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–Ї–∞–Ј–∞–ї–Є, —З—В–Њ –њ–∞—В–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ —Б—В—А–Њ–µ–љ–Є—П –Ї–Њ–ї–ї–∞–≥–µ–љ–∞ –Є –і–Є—Б–њ–ї–∞—Б—В–Є—З–µ—Б–Ї–Є–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П —Д–Њ—А–Љ–Є—А—Г—О—В—Б—П –≤—Б–ї–µ–і—Б—В–≤–Є–µ –§–µ—А–Љ–µ–љ—В–∞—В–Є–≤–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є, –≤–ї–µ–Ї—Г—Й–Є—Е –Ј–∞ —Б–Њ–±–Њ–є –Є—Б–Ї–∞–ґ–µ–љ–Є–µ –Њ–±—А–∞–Ј–Њ–≤–∞–љ–Є—П –Ї–Є—Б–ї—Л—Е –Љ—Г–Ї–Њ–њ–Њ–ї–Є—Б–∞—Е–∞—А–Є–і–Њ–≤. –Ґ–∞–Ї–ґ–µ –Є–≥—А–∞—О—В —А–Њ–ї—М –≤ —Н—В–Є—Е –њ—А–Њ—Ж–µ—Б—Б–∞—Е –Њ—В–Ї–ї–Њ–љ–µ–љ–Є—П –≤ –Њ–±–Љ–µ–љ–µ –≥–µ–Ї—Б–Њ–∞–Љ–Є–і–∞–Ј—Л, —Д–µ—А–Љ–µ–љ—В–Њ–≤ –Ї–∞—В–∞–±–Њ–ї–Є–Ј–Љ–∞ –Љ—Г–Ї–Њ–њ–Њ–ї–Є—Б–∞—Е–∞—А–Є–і–Њ–≤ - –≥–ї—О–Ї—Г—А–Њ–љ–Є–і–∞–Ј—Л –Є –Ї–Є—Б–ї–Њ–є –Ї–∞—А–±–Њ–Ї—Б–Є–њ–µ–њ—В–Є–і–∞–Ј—Л, —Д–µ—А–Љ–µ–љ—В–Њ–≤, –Њ–±–µ—Б–њ–µ—З–Є–≤–∞—О—Й–Є—Е –Ї–∞—В–∞–±–Њ–ї–Є–Ј–Љ –њ—А–Њ—В–µ–Є–љ—Е–Њ–љ–і—А–Њ—В–Є–љ—Б—Г–ї—М—Д–∞—В–Њ–≤ [10-11].
–Ф–Є—Б–≥–Є—Б—В–Њ–≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Њ–µ –њ—А–Њ–Є—Б—Е–Њ–ґ–і–µ–љ–Є–µ –Т–Ф–У–Ъ –њ–Њ–і—В–≤–µ—А–ґ–і–∞–µ—В—Б—П –Є –±—Л—Б—В—А—Л–Љ –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є–µ–Љ –њ–Њ—А–Њ–Ї–∞ –≤ –њ—А–µ- –Є –њ—Г–±–µ—А—В–∞—В–љ–Њ–Љ –њ–µ—А–Є–Њ–і–∞—Е –Є —В–µ–Љ, —З—В–Њ ¬Ђ–≤–Њ—А–Њ–љ–Ї–∞¬ї —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Є–Љ –Є–Ј –њ—А–Њ—П–≤–ї–µ–љ–Є–є –Њ–Ї–Њ–ї–Њ 40 –љ–∞—Б–ї–µ–і—Б—В–≤–µ–љ–љ—Л—Е —Б–Є–љ–і—А–Њ–Љ–Њ–≤ (–Ь–∞—А—Д–∞–љ–∞, –≠–ї–µ—А—Б–∞-–Ф–∞–љ–ї–Њ—Б–∞, –°—В–Є–ї–Ї–µ—А–∞ –Є –і—А.). –°–Є–љ–і—А–Њ–Љ –Ь–∞—А—Д–∞–љ–∞ (–°–Ь) –љ–∞—Б–ї–µ–і—Г–µ—В—Б—П –∞—Г—В–Њ—Б–Њ–Љ–љ–Њ-–і–Њ–Љ–Є–љ–∞–љ—В–љ–Њ –Є –љ–∞–Є–±–Њ–ї–µ–µ —А–∞—Б–њ—А–Њ—Б—В—А–∞–љ–µ–љ (4-6 –љ–∞ 100 000 –ґ–Є—В–µ–ї–µ–є –Є–ї–Є 1-3 —Б–ї—Г—З–∞—П –љ–∞ 5000 —З–µ–ї–Њ–≤–µ–Ї). –Ф–ї—П –°–Ь —Е–∞—А–∞–Ї—В–µ—А–љ–Њ –њ–Њ—А–∞–ґ–µ–љ–Є–µ —В—А–µ—Е —Б–Є—Б—В–µ–Љ –Њ—А–≥–∞–љ–Є–Ј–Љ–∞: –Њ–њ–Њ—А–љ–Њ-–і–≤–Є–≥–∞—В–µ–ї—М–љ–Њ–є, —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В–Њ–є –Є –Ј—А–Є—В–µ–ї—М–љ–Њ–є, –Ї–Њ—В–Њ—А—Л–µ —И–Є—А–Њ–Ї–Њ –Њ–њ–Є—Б–∞–љ—Л –≤ –ї–Є—В–µ—А–∞—В—Г—А–µ. –Я–Њ–Љ–Є–Љ–Њ —В—А–Є–∞–і—Л –Ь–∞—А—Д–∞–љ–∞, –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≤—Б—В—А–µ—З–∞—О—В—Б—П –Є –≤ –і—А—Г–≥–Є—Е –Њ—А–≥–∞–љ–∞—Е. –Т –±—А–Њ–љ—Е–Њ–ї–µ–≥–Њ—З–љ–Њ–є —Б–Є—Б—В–µ–Љ–µ –Њ–љ–Є –Љ–Њ–≥—Г—В –њ—А–Њ—П–≤–ї—П—В—М—Б—П —Б–њ–Њ–љ—В–∞–љ–љ—Л–Љ –њ–љ–µ–≤–Љ–Њ—В–Њ—А–∞–Ї—Б–Њ–Љ, –∞–њ–Є–Ї–∞–ї—М–љ–Њ–є –±—Г–ї–ї–µ–Ј–љ–Њ–є —Н–Љ—Д–Є–Ј–µ–Љ–Њ–є –ї–µ–≥–Ї–Є—Е. –Я–Њ—А–∞–ґ–µ–љ–Є–µ –Ї–Њ–ґ–Є —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В—Б—П –≤–Њ–Ј–љ–Є–Ї–љ–Њ–≤–µ–љ–Є–µ–Љ —Б—В—А–Є–є, –љ–µ —Б–≤—П–Ј–∞–љ–љ—Л—Е —Б –Є–Ј–Љ–µ–љ–µ–љ–Є–µ–Љ –Љ–∞—Б—Б—Л —В–µ–ї–∞, —А–µ—Ж–Є–і–Є–≤–Є—А—Г—О—Й–Є–Љ–Є –≥—А—Л–ґ–∞–Љ–Є. –Т–∞–ґ–љ—Л–Љ –њ—А–Є–Ј–љ–∞–Ї–Њ–Љ –°–Ь —П–≤–ї—П–µ—В—Б—П –Њ—В—Б—Г—В—Б—В–≤–Є–µ –≥–Њ–Љ–Њ—Ж–Є—Б—В–Є–љ–∞ –≤ –Љ–Њ—З–µ. –Ъ –≥–µ–љ–µ—В–Є—З–µ—Б–Ї–Є–Љ –њ—А–Є–Ј–љ–∞–Ї–∞–Љ –°–Ь –Њ—В–љ–Њ—Б—П—В –Љ—Г—В–∞—Ж–Є–Є –≤ –≥–µ–љ–µ —Д–Є–±—А–Є–ї–ї–∞-1 [12-14].
–Ь–µ—Е–∞–љ–Є–Ј–Љ—Л –≥–µ–Љ–Њ–і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Є—Е –Є —А–µ—Б–њ–Є—А–∞—В–Њ—А–љ—Л—Е —А–∞—Б—Б—В—А–Њ–є—Б—В–≤ –њ—А–Є –Т–Ф–У–Ъ —В–∞–Ї–Њ–≤—Л. –°–і–∞–≤–ї–µ–љ–Є–µ —Б–µ—А–і—Ж–∞, –њ–µ—А–µ–≥–Є–± –Ї—А—Г–њ–љ—Л—Е —Б–Њ—Б—Г–і–Њ–≤ –≤–µ–і—Г—В –Ї —Д—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ–Њ–є –њ–µ—А–µ–≥—А—Г–Ј–Ї–µ –ґ–µ–ї—Г–і–Њ—З–Ї–Њ–≤, –Є—Е –≥–Є–њ–µ—А—В—А–Њ—Д–Є–Є. –£–Љ–µ–љ—М—И–µ–љ–Є–Є –Њ–±—К–µ–Љ–∞ –≥—А—Г–і–љ–Њ–є –њ–Њ–ї–Њ—Б—В–Є –љ–∞—А—Г—И–∞–µ—В –±–Є–Њ–Љ–µ—Е–∞–љ–Є–Ї—Г –і—Л—Е–∞–љ–Є—П. –Ы–µ–≥–Ї–Є–µ –љ–µ–і–Њ—Б—В–∞—В–Њ—З–љ–Њ —А–∞—Б–њ—А–∞–≤–ї—П—О—В—Б—П, —Г–Љ–µ–љ—М—И–∞–µ—В—Б—П –њ–ї–Њ—Й–∞–і—М ¬Ђ–ї–µ–≥–Њ—З–љ–Њ–є –Љ–µ–Љ–±—А–∞–љ—Л¬ї. –Ъ–Њ–Љ–њ–µ–љ—Б–∞—В–Њ—А–љ–∞—П –≥–Є–њ–µ—А–њ–µ—А—Д—Г–Ј–Є—П –ї–µ–≥–Ї–Є—Е –њ—А–Є–≤–Њ–і–Є—В –Ї —Д–Є–Ј–Є–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–Љ—Г –ї–µ–≥–Њ—З–љ–Њ–Љ—Г —И—Г–љ—В—Г –Є —Б–Ї—А—Л—В–Њ–є –≥–Є–њ–Њ–Ї—Б–µ–Љ–Є–Є, —З—В–Њ –≤—Л—П–≤–ї—П–µ—В—Б—П –њ—А–Є –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–Є –Ъ–©–° –Ї—А–Њ–≤–Є [15].
–°–Њ–≤—А–µ–Љ–µ–љ–љ—Л–µ –∞–≤—В–Њ—А—Л —Б—З–Є—В–∞—О—В –Ї–Њ–љ—Б–µ—А–≤–∞—В–Є–≤–љ—Г—О —В–µ—А–∞–њ–Є—О –њ—А–Є –Т–Ф–У–Ъ (–Ы–§–Ъ, –Љ–∞—Б—Б–∞–ґ –Є –њ—А.) –±–µ—Б–њ–µ—А—Б–њ–µ–Ї—В–Є–≤–љ–Њ–є [16]. –°–Њ –≤—А–µ–Љ–µ–љ Ludwig Meyer –њ—А–µ–і–ї–Њ–ґ–µ–љ—Л –і–µ—Б—П—В–Ї–Є —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Є—Е –Љ–µ—В–Њ–і–Њ–≤ –ї–µ—З–µ–љ–Є—П –Т–Ф–У–Ъ –Є –Є—Е –Љ–Њ–і–Є—Д–Є–Ї–∞—Ж–Є–Є. –Т–њ–µ—А–≤—Л–µ —Б–Є—Б—В–µ–Љ–∞—В–Є–Ј–Є—А–Њ–≤–∞–ї –Є –Ї–ї–∞—Б—Б–Є—Д–Є—Ж–Є—А–Њ–≤–∞–ї –Э.–Ш. –Ъ–Њ–љ–і—А–∞—И–Є–љ –≤ 1968 –≥., –∞ –і–Њ–њ–Њ–ї–љ–Є–ї –Ш.–§. –Ш—Б–∞–Ї–Њ–≤ –Є —Б–Њ–∞–≤—В. [9, 17]:
1. –†–∞–і–Є–Ї–∞–ї—М–љ—Л–µ –Њ–њ–µ—А–∞—Ж–Є–Є - —В–Њ—А–∞–Ї–Њ–њ–ї–∞—Б—В–Є–Ї–Є: - –њ–Њ —Б–њ–Њ—Б–Њ–±—Г –Љ–Њ–±–Є–ї–Є–Ј–∞—Ж–Є–Є –У–†–Ъ:
–∞) –њ–Њ–і–љ–∞–і—Е—А—П—Й–љ–Є—З–љ–∞—П —А–µ–Ј–µ–Ї—Ж–Є—П –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л—Е —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–µ–є, –њ–Њ–њ–µ—А–µ—З–љ–∞—П —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є—П;
–±) –і–≤–Њ–є–љ–∞—П —Е–Њ–љ–і—А–Њ—В–Њ–Љ–Є—П, –њ–Њ–њ–µ—А–µ—З–љ–∞—П —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є—П;
–≤) –ї–∞—В–µ—А–∞–ї—М–љ–∞—П —Е–Њ–љ–і—А–Њ—В–Њ–Љ–Є—П, –Ґ-–Њ–±—А–∞–Ј–љ–∞—П —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є—П;
–≥) —Б–Њ—З–µ—В–∞–љ–Є—П, –Љ–Њ–і–Є—Д–Є–Ї–∞—Ж–Є–Є –Є —А–µ–і–Ї–Є–µ —Б–њ–Њ—Б–Њ–±—Л –Љ–Њ–±–Є–ї–Є–Ј–∞—Ж–Є–Є –У–†–Ъ;
- –њ–Њ —Б–њ–Њ—Б–Њ–±—Г —Б—В–∞–±–Є–ї–Є–Ј–∞—Ж–Є–Є –У–†–Ъ:
–∞) —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –љ–∞—А—Г–ґ–љ–Њ–≥–Њ –≤—Л—В—П–ґ–µ–љ–Є—П –≥py–і–Є–љ—Л;
–±) —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –≤–љ—Г—В—А–µ–љ–љ–Є—Е –Љ–µ—В–∞–ї–ї–Є—З–µ—Б–Ї–Є—Е —Д–Є–Ї—Б–∞—В–Њ—А–Њ–≤;
–≤) —Б –њ—А–Є–Љ–µ–љ–µ–љ–Є–µ–Љ –Ї–Њ—Б—В–љ—Л—Е –Є–Љ–њ–ї–∞–љ—В–Њ–≤;
–≥) –±–µ–Ј –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Б–њ–µ—Ж–Є–∞–ї—М–љ—Л—Е —Д–Є–Ї—Б–∞—В–Њ—А–Њ–≤.
2. –†–∞–і–Є–Ї–∞–ї—М–љ—Л–µ –Њ–њ–µ—А–∞—Ж–Є–Є - –њ–µ—А–µ–≤–Њ—А–Њ—В –У–†–Ъ
–љ–∞ 180 –≥—А–∞–і—Г—Б–Њ–≤: -
- —Б–≤–Њ–±–Њ–і–љ—Л–є –њ–µ—А–µ–≤–Њ—А–Њ—В –У–†–Ъ;
- –њ–µ—А–µ–≤–Њ—А–Њ—В –У–†–Ъ –љ–∞ 180 –≥—А–∞–і—Г—Б–Њ–≤ —Б —Б–Њ—Е—А–∞–љ–µ–љ–Є–µ–Љ
¬Ђ–≤–µ—А—Е–љ–µ–є —Б–Њ—Б—Г–і–Є—Б—В–Њ–є –љ–Њ–ґ–Ї–Є¬ї;
- –њ–µ—А–µ–≤–Њ—А–Њ—В –У–†–Ъ –љ–∞ 180 –≥—А–∞–і—Г—Б–Њ–≤ —Б —Б–Њ—Е—А–∞–љ–µ–љ–Є–µ–Љ ¬Ђ–љ–Є–ґ–љ–µ–є —Б–Њ—Б—Г–і–Є—Б—В–Њ–є –љ–Њ–ґ–Ї–Є¬ї.
3. –Я–∞–ї–ї–Є–∞—В–Є–≤–љ—Л–µ –Њ–њ–µ—А–∞—Ж–Є–Є:
- –Љ–∞—Б–Ї–Є—А–Њ–≤–Ї–∞ –Т–Ф–У–Ъ —Н–љ–і–Њ–њ—А–Њ—В–µ–Ј–Є—А–Њ–≤–∞–љ–Є–Є.
–Я–Њ–Ї–∞–Ј–∞–љ–Є–µ –Ї —В–Њ—А–∞–Ї–Њ–њ–ї–∞—Б—В–Є–Ї–µ –Њ–і–љ–Є –Њ—Б–љ–Њ–≤—Л–≤–∞—О—В –љ–∞ –Є–љ–і–µ–Ї—Б–µ –У–Є–ґ–Є—Ж–Ї–Њ–є, –і—А—Г–≥–Є–µ - –љ–∞ –њ–Њ–Ї–∞–Ј–∞—В–µ–ї—П—Е –§–Ю–Х, —В—А–µ—В—М–Є —Б—З–Є—В–∞—О—В —В–∞–Ї–Њ–≤—Л–Љ –љ–∞–ї–Є—З–Є–µ —Г–њ–ї–Њ—Й–µ–љ–Є—П –њ–Њ—П—Б–љ–Є—З–љ–Њ–≥–Њ –ї–Њ—А–і–Њ–Ј–∞ –Є–ї–Є —Г—Б–Є–ї–µ–љ–Є–µ –≥—А—Г–і–љ–Њ–≥–Њ –Ї–Є—Д–Њ–Ј–∞, —Б–Ї–Њ–ї–Є–Њ–Ј. –Ґ–∞–Ї, —О.–њ. –Т–Њ—А–Њ–љ—Ж–Њ–≤ –≤—Л–і–µ–ї—П–ї –Ї–Њ—А—А–µ–ї—П—Ж–Є—О –§–Ю–Х –Є —Б—В–µ–њ–µ–љ–Є –Т–Ф–У–Ъ (–§–Ю–Х 80 % –Њ—В –љ–Њ—А–Љ—Л - –Т–Ф–У–Ъ 1-–є —Б—В–µ–њ–µ–љ–Є, 60-80 %- 2-–є —Б—В–µ–њ–µ–љ–Є, –љ–Є–ґ–µ 60 % - 3-–є —Б—В–µ–њ–µ–љ–Є) [15, 18-19].
–Ю–њ–µ—А–∞—Ж–Є–Є –±–µ–Ј –њ—А–Є–Љ–µ–љ–µ–љ–Є—П —Б–њ–µ—Ж–Є–∞–ї—М–љ—Л—Е —Д–Є–Ї—Б–∞—В–Њ—А–Њ–≤ (–њ–Њ –Ь. Ravitch, –Э.–Ш. –Ъ–Њ–љ–і—А–∞—И–Є–љ—Г, –Т.–Ъ. –£—А–Љ–Њ–љ–∞—Б—Г) —Н—Д—Д–µ–Ї—В–Є–≤–љ—Л, –Њ–і–љ–∞–Ї–Њ —В—А–∞–≤–Љ–∞—В–Є—З–љ—Л –Є —В–µ—Е–љ–Є—З–µ—Б–Ї–Є —Б–ї–Њ–ґ–љ—Л.
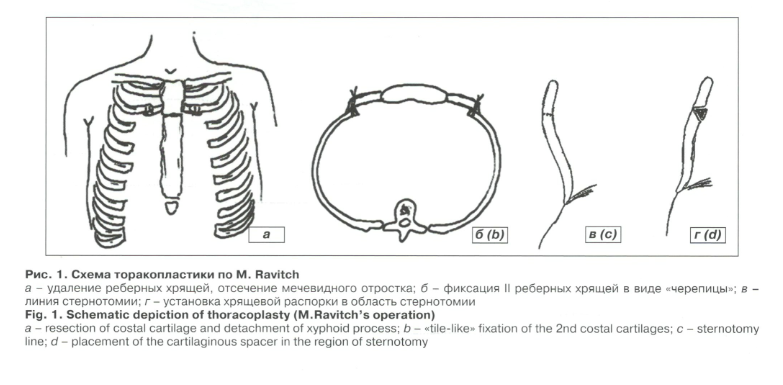
–Ю–њ–µ—А–∞—Ж–Є—О –њ–Њ –Ь. Ravitch (–њ–Њ –†–∞–≤–Є—З—Г) –љ–∞—З–Є–љ–∞—О—В —Б –≤–µ—А—В–Є–Ї–∞–ї—М–љ–Њ–≥–Њ —А–∞–Ј—А–µ–Ј–∞ –Ї–Њ–ґ–Є –Њ—В —П—А–µ–Љ–љ–Њ–є –≤—Л—А–µ–Ј–Ї–Є –і–Њ –Љ–µ—З–µ–≤–Є–і–љ–Њ–≥–Њ –Њ—В—А–Њ—Б—В–Ї–∞ (—А–Є—Б. 1–∞-–≥). –Ю—В—Б–µ–Ї–∞—О—В –Љ–µ—З–µ–≤–Є–і–љ—Л–є –Њ—В—А–Њ—Б—В–Њ–Ї –≥—А—Г–і–Є–љ—Л. –Ю—В —Г—А–Њ–≤–љ—П 111 —А–µ–±—А–∞ –і–Њ —А–µ–±–µ—А–љ—Л—Е –і—Г–≥ –њ–Њ–і–љ–∞–і—Е—А—П—Й–љ–Є—З–љ–Њ —А–µ–Ј–µ—Ж–Є—А—Г—О—В –≤—Б–µ —А–µ–±–µ—А–љ—Л–µ —Е—А—П—Й–Є. –†–µ–±–µ—А–љ—Л–µ —Е—А—П—Й–Є 11 —А–µ–±–µ—А –њ–µ—А–µ—Б–µ–Ї–∞—О—В, –љ–∞ –Є—Е —Г—А–Њ–≤–љ–µ –≤—Л–њ–Њ–ї–љ—П—О—В –Ј–∞–і–љ—О—О –њ–Њ–њ–µ—А–µ—З–љ—Г—О —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є—О, –Ї—Г–і–∞ —Г—Б—В–∞–љ–∞–≤–ї–Є–≤–∞—О—В —Е—А—П—Й–µ–≤—Г—О —А–∞—Б–њ–Њ—А–Ї—Г —Б —Ж–µ–ї—М—О —Б—В–∞–±–Є–ї–Є–Ј–∞—Ж–Є–Є –≥—А—Г–і–Є–љ—Л. –Я–µ—А–µ—Б–µ—З–µ–љ–љ—Л–µ –Ї–Њ–љ—Ж—Л 11 —А–µ–±–µ—А —Г–Ї–ї–∞–і—Л–≤–∞—О—В –і—А—Г–≥ –љ–∞ –і—А—Г–≥–∞ –њ–Њ —В–Є–њ—Г ¬Ђ—З–µ—А–µ–њ–Є—Ж—Л¬ї [20].
–Ю–њ–µ—А–∞—Ж–Є—О –њ–Њ –Э.–Ш. –Ъ–Њ–љ–і—А–∞—И–Є–љ—Г –≤—Л–њ–Њ–ї–љ—П—О—В –Є–Ј –і—Г–≥–Њ–Њ–±—А–∞–Ј–љ–Њ–≥–Њ —А–∞–Ј—А–µ–Ј–∞; –њ–Њ–Љ–Є–Љ–Њ –њ—А–Њ—З–µ–≥–Њ –Љ–Њ–±–Є–ї–Є–Ј—Г—О—В –Њ–±–∞ –Ї—Г–њ–Њ–ї–∞ –і–Є–∞—Д—А–∞–≥–Љ—Л, –њ–µ—А–µ—Б–µ–Ї–∞—О—В –≥—А—Г–і–Є–љ–љ–Њ-–і–Є–∞—Д—А–∞–≥–Љ–∞–ї—М–љ—Г—О —Б–≤—П–Ј–Ї—Г (—А–Є—Б. 2–∞-–≤) [9].
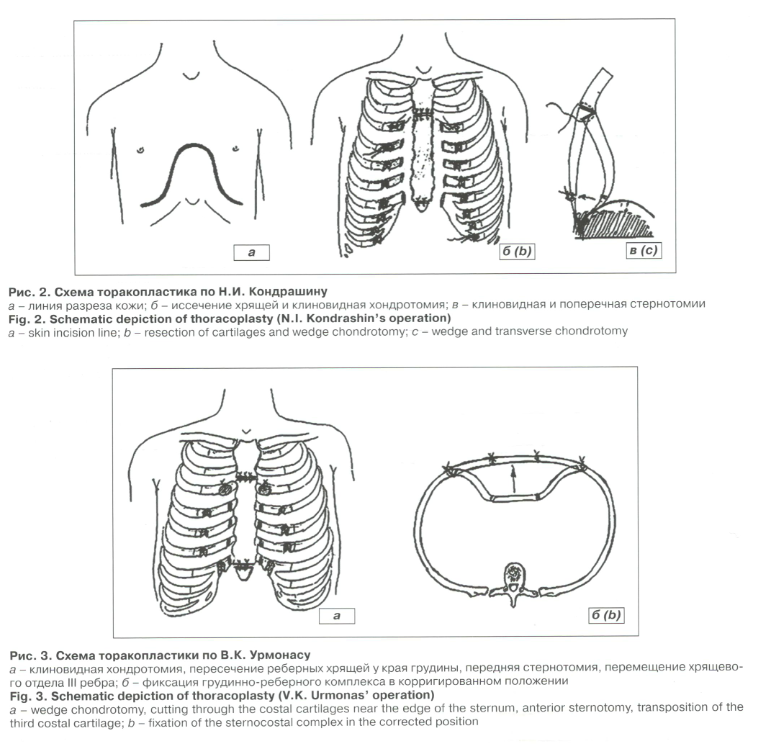
 –Т–Њ–≥–љ—Г—В–Њ—Б—В—М –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –≤ –≤–∞—А–Є–∞–љ—В–µ –њ–Њ –Т. –Ъ. –£—А–Љ–Њ–љ–∞—Б—Г (—А–Є—Б. 3–∞-–±) –Ї–Њ—А—А–Є–≥–Є—А—Г—О—В –њ—Г—В–µ–Љ –њ–Њ–і–љ–∞–і–Ї–Њ—Б—В–љ–Є—З–љ–Њ–є –Ї–ї–Є–љ–Њ–≤–Є–і–љ–Њ–є —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є–Є –њ–µ—А–µ–і–љ–µ–є –њ–ї–∞—Б—В–Є–љ–Ї–Є —Б –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–Љ –љ–∞–ї–Њ–ґ–µ–љ–Є–µ–Љ –Ї–∞–њ—А–Њ–љ–Њ–≤—Л—Е —И–≤–Њ–≤ –Є –Ї–ї–Є–љ–Њ–≤–Є–і–љ–Њ–є —А–µ–Ј–µ–Ї—Ж–Є–Є —Е—А—П—Й–µ–≤—Л—Е —Г—З–∞—Б—В–Ї–Њ–≤ IV-VII —А–µ–±–µ—А [21-22]. –Т–Њ–≥–љ—Г—В–Њ—Б—В—М –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –≤ –≤–∞—А–Є–∞–љ—В–µ –њ–Њ –Т. –Ъ. –£—А–Љ–Њ–љ–∞—Б—Г (—А–Є—Б. 3–∞-–±) –Ї–Њ—А—А–Є–≥–Є—А—Г—О—В –њ—Г—В–µ–Љ –њ–Њ–і–љ–∞–і–Ї–Њ—Б—В–љ–Є—З–љ–Њ–є –Ї–ї–Є–љ–Њ–≤–Є–і–љ–Њ–є —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є–Є –њ–µ—А–µ–і–љ–µ–є –њ–ї–∞—Б—В–Є–љ–Ї–Є —Б –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–Љ –љ–∞–ї–Њ–ґ–µ–љ–Є–µ–Љ –Ї–∞–њ—А–Њ–љ–Њ–≤—Л—Е —И–≤–Њ–≤ –Є –Ї–ї–Є–љ–Њ–≤–Є–і–љ–Њ–є —А–µ–Ј–µ–Ї—Ж–Є–Є —Е—А—П—Й–µ–≤—Л—Е —Г—З–∞—Б—В–Ї–Њ–≤ IV-VII —А–µ–±–µ—А [21-22].
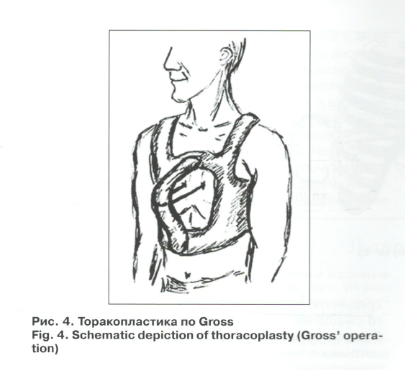
–Ю–њ–µ—А–∞—Ж–Є–Є —Б –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–Љ –≤—Л—В—П–ґ–µ–љ–Є–µ–Љ –≥—А—Г–і–Є–љ—Л –Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Є–Љ–Є —Г—Б—В—А–Њ–є—Б—В–≤–∞–Љ–Є (–њ–Њ Gross, —А–Є—Б. 4) —З–∞—Б—В–Њ –Њ—Б–ї–Њ–ґ–љ—П—О—В—Б—П –њ—А–Њ—А–µ–Ј—Л–≤–∞–љ–Є–µ–Љ –Є–ї–Є –Њ—В—А—Л–≤–Њ–Љ –љ–Є—В–µ–є —Н—В–Є—Е —Г—Б—В—А–Њ–є—Б—В–≤, –Є–љ—Д–Є—Ж–Є—А–Њ–≤–∞–љ–Є–µ–Љ —В–Ї–∞–љ–µ–є –њ–Њ —Е–Њ–і—Г –љ–Є—В–µ–є –Є —Б—В—А—Г–љ. –Ф–µ—Д–Њ—А–Љ–∞—Ж–Є—П –Є—Б–њ—А–∞–≤–ї—П–µ—В—Б—П –њ—Г—В–µ–Љ –њ–Њ—Б—В–Њ—П–љ–љ–Њ–є —В—А–∞–Ї—Ж–Є–Є –≤ —В–µ—З–µ–љ–Є–µ 6-12 –љ–µ–і–µ–ї—М.
–Ь–∞–≥–љ–Є—В–Њ—Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Є–є –Љ–µ—В–Њ–і (1978 –≥., –Ѓ. –§. –Ш—Б–∞–Ї–Њ–≤) –њ–Њ–Ј–≤–Њ–ї—П–µ—В –≤—Л—В—П–≥–Є–≤–∞—В—М –Є —Г–і–µ—А–ґ–Є–≤–∞—В—М –У–†–Ъ –±–µ—Б–Ї–Њ–љ—В–∞–Ї—В–љ—Л–Љ —Б–њ–Њ—Б–Њ–±–Њ–Љ –Ј–∞ —Б—З–µ—В —Б–≤–Њ–є—Б—В–≤ –Љ–∞–≥–љ–Є—В–љ–Њ–≥–Њ –њ–Њ–ї—П. –Я–Њ—Б–ї–µ —В–Њ—В–∞–ї—М–љ–Њ–є —А–µ–Ј–µ–Ї—Ж–Є–Є –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л—Е —Г—З–∞—Б—В–Ї–Њ–≤ —А–µ–±–µ—А –Є –њ–Њ–њ–µ—А–µ—З–љ–Њ–є —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є–Є –≤ –Ј–∞–≥—А—Г–і–Є–љ–љ–Њ–µ –њ—А–Њ—Б—В—А–∞–љ—Б—В–≤–Њ –њ–Њ–Љ–µ—Й–∞—О—В –≤–љ—Г—В—А–µ–љ–љ—О—О –Љ–∞–≥–љ–Є—В–љ—Г—О–њ–ї–∞—Б—В–Є–љ—Г –≤ —Б–Є–ї–Є–Ї–Њ–љ–Њ–≤–Њ–є –Њ–±–Њ–ї–Њ—З–Ї–µ. –Я—А—П–Љ–Њ –љ–∞ –Њ–њ–µ—А–∞—Ж–Є–Њ–љ–љ–Њ–Љ —Б—В–Њ–ї–µ –љ–∞ –њ–∞—Ж–Є–µ–љ—В–∞ –љ–∞–і–µ–≤–∞–µ—В—Б—П —Б–њ–µ—Ж–Є–∞–ї—М–љ—Л–є –Ї–Њ—А—Б–µ—В —Б –≤–љ–µ—И–љ–Є–Љ –Љ–∞–≥–љ–Є—В–Њ–Љ. –Ъ–Њ—А—А–µ–Ї—Ж–Є—П –њ—А–Њ –≤–Њ–і–Є—В—Б—П –≤ —В–µ—З–µ–љ–Є–µ 4-6 –Љ–µ—Б—П—Ж–µ–≤, –њ–Њ—Б–ї–µ —З–µ–≥–Њ –≤–љ—Г—В—А–µ–љ–љ–Є–є –Љ–∞–≥–љ–Є—В —Г–і–∞–ї—П–µ—В—Б—П [4, 17, 19].
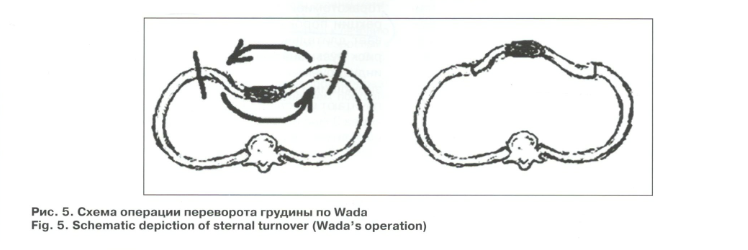
–°–≤–Њ–±–Њ–і–љ—Л–є –њ–µ—А–µ–≤–Њ—А–Њ—В –≥—А—Г–і–Є–љ—Л (–Њ–њ–µ—А–∞—Ж–Є—П –њ–Њ Wada, —А–Є—Б. 5) –≤—Л–њ–Њ–ї–љ—П—О—В —Б—А–µ–і–Є–љ–љ—Л–Љ –і–Њ—Б—В—Г–њ–Њ–Љ, —А–∞–Ј—А–µ–Ј –Ї–Њ–ґ–Є –њ—А–Њ–≤–Њ–і—П—В —З–µ—А–µ–Ј —Ж–µ–љ—В—А –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є –Њ—В —П—А–µ–Љ–љ–Њ–є –≤—Л—А–µ–Ј–Ї–Є –і–Њ –Љ–µ—З–µ–≤–Є–і–љ–Њ–≥–Њ –Њ—В—А–Њ—Б—В–Ї–∞. –У—А—Г–і–Є–љ–Њ-—А–µ–±–µ—А–љ—Л–є –Ї–Њ–Љ–њ–ї–µ–Ї—Б–њ–Њ–ї–љ–Њ—Б—В—М—О –Љ–Њ–±–Є–ї–Є–Ј—Г—О—В,–њ–µ—А–µ–≤–Њ—А–∞—З–Є–≤–∞—О—В –Є –Ј–∞–љ–Њ–≤–Њ—Д–Є–Ї—Б–Є—А—Г—О—В –Ї —А–µ–±—А–∞–Љ.–Я—А–Є —Н—В–Њ–Љ –љ–∞—А—Г—И–∞–µ—В—Б—П –Ї—А–Њ–≤–Њ—Б–љ–∞–±–ґ–µ–љ–Є–µ –≥—А—Г–і–Є–љ—Л –Є –≤–Њ–Ј–Љ–Њ–ґ–љ–∞ –њ—А–Њ—В—А—Г–Ј–Є—П –≥—А—Г–і–љ–Њ–є —Б—В–µ–љ–Ї–Є.
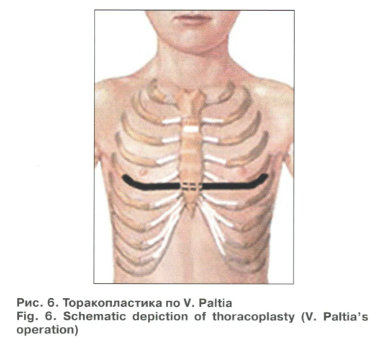 –Э–∞–Є–±–Њ–ї–µ–µ –љ–∞–і–µ–ґ–љ–Њ –§–Є–Ї—Б–Є—А–Њ–≤–∞—В—М –У–†–Ъ –≤ –Ї–Њ—А—А–Є–≥–Є—А–Њ–≤–∞–љ–љ–Њ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є –њ–Њ–Ј–≤–Њ–ї—П—О—В –≤–љ—Г—В—А–µ–љ–љ–Є–µ –Љ–µ—В–∞–ї–ї–Є—З–µ—Б–Ї–Є–µ —Д–Є–Ї—Б–∞—В–Њ—А—Л (–Љ–µ—В–Њ–і—Л V. Paltia, –Њ. Nuss). –°—Е–µ–Љ–∞ –Њ–њ–µ—А–∞—Ж–Є–Є –њ–Њ Paltia (1958) –≤–Ї–ї—О—З–∞–µ—В –њ–Њ–і–љ–∞–і—Е—А—П—Й–љ–Є—З–љ—Г—О —А–µ–Ј–µ–Ї—Ж–Є—О –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л—Е —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–µ–є, —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є—О –њ–Њ–њ–µ—А–µ—З–љ–Њ –љ–∞ —Г—А–Њ–≤–љ–µ –≤–µ—А—Е–љ–µ–є –≥—А–∞–љ–Є—Ж—Л –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є, —Д–Є–Ї—Б–∞—Ж–Є—О –њ–ї–∞—Б—В–Є–љ—Л –Ї –Ї–Њ—Б—В–љ—Л–Љ —З–∞—Б—В—П–Љ V-VI —А–µ–±–µ—А (—А–Є—Б. 6) [23]. –Э–∞–Є–±–Њ–ї–µ–µ –љ–∞–і–µ–ґ–љ–Њ –§–Є–Ї—Б–Є—А–Њ–≤–∞—В—М –У–†–Ъ –≤ –Ї–Њ—А—А–Є–≥–Є—А–Њ–≤–∞–љ–љ–Њ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є –њ–Њ–Ј–≤–Њ–ї—П—О—В –≤–љ—Г—В—А–µ–љ–љ–Є–µ –Љ–µ—В–∞–ї–ї–Є—З–µ—Б–Ї–Є–µ —Д–Є–Ї—Б–∞—В–Њ—А—Л (–Љ–µ—В–Њ–і—Л V. Paltia, –Њ. Nuss). –°—Е–µ–Љ–∞ –Њ–њ–µ—А–∞—Ж–Є–Є –њ–Њ Paltia (1958) –≤–Ї–ї—О—З–∞–µ—В –њ–Њ–і–љ–∞–і—Е—А—П—Й–љ–Є—З–љ—Г—О —А–µ–Ј–µ–Ї—Ж–Є—О –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л—Е —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–µ–є, —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є—О –њ–Њ–њ–µ—А–µ—З–љ–Њ –љ–∞ —Г—А–Њ–≤–љ–µ –≤–µ—А—Е–љ–µ–є –≥—А–∞–љ–Є—Ж—Л –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є, —Д–Є–Ї—Б–∞—Ж–Є—О –њ–ї–∞—Б—В–Є–љ—Л –Ї –Ї–Њ—Б—В–љ—Л–Љ —З–∞—Б—В—П–Љ V-VI —А–µ–±–µ—А (—А–Є—Б. 6) [23].
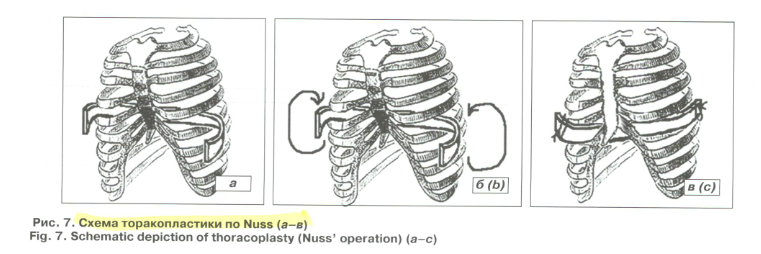
Donald Nuss (1998) –њ—А–µ–і—Б—В–∞–≤–Є–ї —Б–≤–Њ–є –Њ–њ—Л—В –≤ –њ—Г–±–ї–Є–Ї–∞—Ж–Є–Є "–Р 10-—Г–µ–∞–≥ review of minimally invasive technique for the correction of pectus –µ—Е—Б–∞vatum" (—А–Є—Б. 7–∞-–≤). –Я–ї–∞—Б—В–Є–љ—Г —Д–Є–Ї—Б–Є—А—Г—О—В –Ї —А–µ–±—А–∞–Љ –Є –Њ—Б—В–∞–≤–ї—П—О—В –љ–∞ —Б—А–Њ–Ї –Њ—В 1 –і–Њ 4 –ї–µ—В –≤ –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В–Є –Њ—В —Б—В–µ–њ–µ–љ–Є –Т–Ф–У–Ъ [7, 24]. –†–Њ–ї—М –≤–Є–і–µ–Њ—В–Њ—А–∞–Ї–Њ—Б–Ї–Њ–њ–Є–Є (–Т–Ґ–°) –њ—А–Є –Њ–њ–µ—А–∞—Ж–Є–Є –Э–∞—Б—Б–∞ –њ–Њ–њ—Л—В–∞–ї–Є—Б—М –Њ–њ—А–µ–і–µ–ї–Є—В—М —Б–Њ—В—А—Г–і–љ–Є–Ї–Є –Ь–Ю–Э–Ш–Ъ–Ш –Є–Љ. –Ь.–§. –Т–ї–∞–і–Є–Љ–Є—А—Б–Ї–Њ–≥–Њ (–Ь–Њ—Б–Ї–≤–∞). –Т–Ґ–°-–Ї–Њ–љ—В—А–Њ–ї—М –Њ—Б—Г—Й–µ—Б—В–≤–ї—П–ї–Є —Г 7 (14 %) –Є–Ј 49 –±–Њ–ї—М–љ—Л—Е. –Э–Є —Г –Њ–і–љ–Њ–≥–Њ –Є–Ј –љ–Є—Е –њ—А–Є —В–Њ—А–∞–Ї–Њ–њ–ї–∞—Б—В–Є–Ї–µ –љ–µ –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М –њ–Њ–≤—А–µ–ґ–і–µ–љ–Є—П –ї–µ–≥–Ї–Є—Е, –њ–µ—А–Є–Ї–∞—А–і–∞ –Є–ї–Є –≤–љ—Г—В—А–Є–≥—А—Г–і–љ—Л—Е —Б–Њ—Б—Г–і–Њ–≤. –Ш—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ –Т–Ґ–°-–Ї–Њ–љ—В—А–Њ–ї—П –њ–Њ–Ї–∞–Ј–∞–љ–Њ –њ—А–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л—Е –Є –∞—Б–Є–Љ–Љ–µ—В—А–Є—З–љ—Л—Е –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П—Е, –∞ —В–∞–Ї–ґ–µ –њ—А–Є –њ–Њ–і–Њ–Ј—А–µ–љ–Є–Є –љ–∞ –љ–∞–ї–Є—З–Є–µ —А—Г–±—Ж–Њ–≤–Њ-—Б–њ–∞–µ—З–љ–Њ–≥–Њ –њ—А–Њ—Ж–µ—Б—Б–∞ –њ–Њ—Б–ї–µ –њ–µ—А–µ–љ–µ—Б–µ–љ–љ—Л—Е —А–∞–љ–µ–µ –Њ–њ–µ—А–∞—Ж–Є–є –Є–ї–Є –≤–Њ—Б–њ–∞–ї–Є—В–µ–ї—М–љ—Л—Е –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є–є [24].
–°–Њ—В—А—Г–і–љ–Є–Ї–∞–Љ–Є –Ш–љ—Б—В–Є—В—Г—В–∞ —Е–Є—А—Г—А–≥–Є–Є –Є–Љ. –Р.–Т. –Т–Є—И–љ–µ–≤–Њ–≥–Њ —А–∞–Ј—А–∞–±–∞—В—Л–≤–∞–µ—В—Б—П –Є –≤–љ–µ–і—А—П–µ—В—Б—П –≤ —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї—Г—О –њ—А–∞–Ї—В–Є–Ї—Г –Љ–Њ–і–Є—Д–Є—Ж–Є—А–Њ–≤–∞–љ–љ—Л–є –Љ–µ—В–Њ–і —В–Њ—А–∞–Ї–Њ–њ–ї–∞—Б—В–Є–Ї–Є –Э–∞—Б—Б–∞ —Б –Є—Б–њ–Њ–ї—М–Ј–Њ–≤–∞–љ–Є–µ–Љ –Њ–њ–Њ—А–љ–Њ–є –њ–ї–∞—Б—В–Є–љ—Л –Є–Ј –љ–Є—В–Є–љ–Њ–ї–∞. –Я–ї–∞—Б—В–Є–љ–∞ –Є–Ј –љ–Є–Ї–µ–ї–Є–і–∞ —В–Є—В–∞–љ–∞–ї–µ–≥–Ї–Њ –і–µ—Д–Њ—А–Љ–Є—А—Г–µ—В—Б—П –њ—А–Є –Њ—Е–ї–∞–ґ–і–µ–љ–Є–Є –љ–Є–ґ–µ +10 ¬Ј–°, –њ—А–Є —Н—В–Њ–Љ –µ–є –њ—А–Є–і–∞—О—В —Д–Њ—А–Љ—Г, —Г–і–Њ–±–љ—Г—О –і–ї—П –њ—А–Њ–≤–µ–і–µ–љ–Є—П –≤ —Б—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ–Њ–Љ —А–µ—В—А–Њ—Б—В–µ—А–љ–∞–ї—М–љ–Њ–Љ –Ї–∞–љ–∞–ї–µ. –§–Є–Ї—Б–∞—В–Њ—А –њ—А–Є–Њ–±—А–µ—В–∞–µ—В –њ–µ—А–≤–Њ–љ–∞—З–∞–ї—М–љ—Г—О —Д–Њ—А–Љ—Г –њ—А–Є —В–µ–Љ–њ–µ—А–∞—В—Г—А–µ —В–µ–ї–∞ –Є —В–∞–Ї–Є–Љ –Њ–±—А–∞–Ј–Њ–Љ –Љ–µ–і–ї–µ–љ–љ–Њ –њ—А–Њ–Є—Б—Е–Њ–і–Є—В –Ї–Њ—А—А–µ–Ї—Ж–Є—П –њ–Њ–ї–Њ–ґ–µ–љ–Є—П –≥—А—Г–і–Є–љ—Л. –Ь–µ—В–Њ–і –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Є–Ј–±–µ–ґ–∞—В—М –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ–≥–Њ —А–∞–љ–µ–љ–Є—П –≤–љ—Г—В—А–Є –≥—А—Г–і–љ—Л—Е –Є –Љ–µ–ґ—А–µ–±–µ—А–љ—Л—Е —Б–Њ—Б—Г–і–Њ–≤ [7, 25-27].
–Ю—Б–љ–Њ–≤–љ—Л–µ –њ—А–Є—З–Є–љ—Л —Б–Љ–µ—А—В–Є –њ—А–Є —Б–Є–љ–і—А–Њ–Љ–∞–ї—М–љ–Њ–є –Т–Ф–У–Ъ - –∞–љ–µ–≤—А–Є–Ј–Љ–∞ –≤–Њ—Б—Е–Њ–і—П—Й–µ–є –∞–Њ—А—В—Л –Є –і–Є—Б—Б–µ–Ї—Ж–Є—П –∞–Њ—А—В—Л —Б —А–∞–Ј–≤–Є—В–Є–µ–Љ –∞–Њ—А—В–∞–ї—М–љ–Њ–є —А–µ–≥—Г—А–≥–Є—В–∞—Ж–Є–Є. –Я—А–Є –Њ—В—Б—Г—В—Б—В–≤–Є–Є –±–Њ–ї—М—И–Є—Е –њ—А–Є–Ј–љ–∞–Ї–Њ–≤ –њ–∞—В–Њ–ї–Њ–≥–Є–Є —Б–Њ–µ–і–Є–љ–Є—В–µ–ї—М–љ–Њ–є —В–Ї–∞–љ–Є –њ—А–µ–і–њ–Њ—З—В–µ–љ–Є–µ –≤ –≤—Л–±–Њ—А–µ –Љ–µ—В–Њ–і–∞ —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–є –Ї–Њ—А—А–µ–Ї—Ж–Є–Є —Б–ї–µ–і—Г–µ—В –Њ—В–і–∞–≤–∞—В—М –Ї–ї–∞–њ–∞–љ —Б–Њ—Е—А–∞–љ—П—О—Й–Є–Љ –Њ–њ–µ—А–∞—Ж–Є—П–Љ, –∞ –њ—А–Є –Є—Е –љ–∞–ї–Є—З–Є–Є - –њ—А–Њ—В–µ–Ј–Є—А–Њ–≤–∞–љ–Є—О –≤–Њ—Б—Е–Њ–і—П—Й–µ–є –∞–Њ—А—В—Л –њ–Њ –Љ–µ—В–Њ–і–Є–Ї–µ –С–µ–љ—В–∞–ї–ї–∞-–і–µ –С–Њ–љ –Њ –≤ —А–∞–Ј–ї–Є—З–љ—Л—Е –Љ–Њ–і–Є—Д–Є–Ї–∞—Ж–Є—П—Е. –Э–∞–ї–Є—З–Є–µ —Г –±–Њ–ї—М–љ—Л—Е —Б –°–Ь –і–≤—Г—Б—В–≤–Њ—А—З–∞—В–Њ–≥–Њ –∞–Њ—А—В–∞–ї—М–љ–Њ–≥–Њ –Ї–ї–∞–њ–∞–љ–∞ —В—А–µ–±—Г–µ—В —В—Й–∞—В–µ–ї—М–љ–Њ–≥–Њ –і–Є–љ–∞–Љ–Є—З–µ—Б–Ї–Њ–≥–Њ –љ–∞–±–ї—О–і–µ–љ–Є—П –Ј–∞ —Б–Њ—Б—В–Њ—П–љ–Є–µ–Љ –≤–Њ—Б—Е–Њ–і—П—Й–µ–є –∞–Њ—А—В—Л. –Ю—В–µ—З–µ—Б—В–≤–µ–љ–љ—Л–µ –≤—А–∞—З–Є –Є–Љ–µ—О—В –Њ–њ—Л—В –≤—Л–њ–Њ–ї–љ–µ–љ–Є—П –њ—А–Њ—В–µ–Ј–Є—А–Њ–≤–∞–љ–Є—П –≤–Њ—Б—Е–Њ–і—П—Й–µ–є –∞–Њ—А—В—Л –Є –∞–Њ—А—В–∞–ї—М–љ–Њ–≥–Њ –Ї–ї–∞–њ–∞–љ–∞ –Ї–ї–∞–њ–∞–љ–Њ—Б–Њ–і–µ—А–ґ–∞—Й–Є–Љ –Ї–Њ–љ–і—Г–Є—В–Њ–Љ "–Т–∞—Б–Ї—Г—В–µ–Ї—Б" –±–ї–∞–≥–Њ–њ—А–Є—П—В–љ—Л–Љ –Є—Б—Е–Њ–і–Њ–Љ, –Њ–і–љ–∞–Ї–Њ –љ–µ —Г–њ–Њ–Љ–Є–љ–∞–µ—В—Б—П —Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–∞—П —В–∞–Ї—В–Є–Ї–∞ –њ—А–Є —Б–Њ—З–µ—В–∞–љ–Є–Є —Б–µ—А–і–µ—З–љ–Њ–є –њ–∞—В–Њ–ї–Њ–≥–Є–Є –Є –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–Є [12].
–Ю—Б—В–∞–µ—В—Б—П –і–Є—Б–Ї—Г—В–Є—А—Г–µ–Љ—Л–Љ –≤–Њ–њ—А–Њ—Б –Њ –љ–∞–Є–ї—Г—З—И–Є—Е —Б—А–Њ–Ї–∞—Е –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –≥—А—Г–і–љ–Њ–є —Б—В–µ–љ–Ї–Є –њ–∞—Ж–Є–µ–љ—В–∞–Љ —Б –°–Ь, –љ—Г–ґ–і–∞—О—Й–Є–Љ—Б—П –≤ –Ї–∞—А–і–Є–Њ—Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–Љ –≤–Љ–µ—И–∞—В—М—Б—В–≤–µ. –Ф–Њ 70 % —Н—В–Њ–є –≥—А—Г–њ–њ—Л –±–Њ–ї—М–љ—Л—Е –Є–Љ–µ—О—В, –љ–∞—А—П–і—Г —Б –њ–∞—В–Њ–ї–Њ–≥–Є–µ–є —Б–µ—А–і–µ—З–љ–Њ-—Б–Њ—Б—Г–і–Є—Б—В–Њ–є —Б–Є—Б—В–µ–Љ—Л, –Є pectus excavatum –Є–ї–Є pectus carinatum, –Є –≤ —Б–ї—Г—З–∞–µ –≤–љ–µ–Ј–∞–њ–љ–Њ–≥–Њ –і–Є–∞–≥–љ–Њ—Б—В–Є—А–Њ–≤–∞–љ–Є—П —Г –љ–Є—Е –і–Є—Б—Б–µ–Ї—Ж–Є–Є –∞–Њ—А—В—Л —Е–Є—А—Г—А–≥ –Љ–Њ–ґ–µ—В —Б—В–Њ–ї–Ї–љ—Г—В—М—Б—П —Б –њ—А–Њ–±–ї–µ–Љ–Њ–є –≤—Л–±–Њ—А–∞ –Њ–њ—В–Є–Љ–∞–ї—М–љ–Њ–є –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–є —В–∞–Ї—В–Є–Ї–Є.
–•–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–µ –ї–µ—З–µ–љ–Є–µ –Љ–Њ–ґ–µ—В –њ—А–Њ–≤–Њ–і–Є—В—М—Б—П –Њ–і–љ–Њ—Н—В–∞–њ–љ–Њ –Є–ї–Є –Љ–љ–Њ–≥–Њ—Н—В–∞–њ–љ–Њ, –Њ–і–љ–∞–Ї–Њ –≤—Л–±–Њ—А –Љ–µ—В–Њ–і–∞ —Б–ї–µ–і—Г–µ—В –і–µ–ї–∞—В—М –≤ –Ї–∞–ґ–і–Њ–Љ —Б–ї—Г—З–∞–µ –Є–љ–і–Є–≤–Є–і—Г–∞–ї—М–љ–Њ. –Ъ –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—П–Љ –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–≥–Њ –і–Њ—Б—В—Г–њ–∞ —Б–ї–µ–і—Г–µ—В –Њ—В–љ–µ—Б—В–Є —В—А—Г–і–љ–Њ –≤—Л–њ–Њ–ї–љ–Є–Љ—Г—О —Б—А–µ–і–Є–љ–љ—Г—О —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є—О –њ–Њ –њ—А–Є—З–Є–љ–µ –њ–Њ—А–Њ–є –њ–Њ–ї–љ–Њ–≥–Њ —Б–Љ–µ—Й–µ–љ–Є—П —Б–µ—А–і—Ж–∞ –≤ –≥–µ–Љ–Є—В–Њ—А–∞–Ї—Б, —З–∞—Й–µ –≤ –ї–µ–≤—Л–є. –Я—А–µ–і–њ–Њ—З—В–µ–љ–Є–µ –Њ—В–і–∞—О—В —З–∞—Б—В–Є—З–љ–Њ–є –≤–µ—А—Е–љ–µ–є —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є–Є –≤ —Б–Њ—З–µ—В–∞–љ–Є–Є —Б –ї–µ–≤–Њ—Б—В–Њ—А–Њ–љ–љ–µ–є –њ–µ—А–µ–і–љ–µ–є —В–Њ—А–∞–Ї–Њ—В–∞–Љ–Є–µ–є. –Ю–і–љ–Њ–Љ–Њ–Љ–µ–љ—В–љ–Њ–µ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–Њ –њ–Њ –Ї–Њ—А—А–µ–Ї—Ж–Є–Є –њ–Њ—А–Њ–Ї–∞ —Б–µ—А–і—Ж–∞ –Є –≥—А—Г–і–љ–Њ–є —Б—В–µ–љ–Ї–Є —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В –і–ї–Є—В–µ–ї—М–љ–Њ—Б—В—М –Њ–њ–µ—А–∞—Ж–Є–Є, –Њ–±—К–µ–Љ –Ї—А–Њ–≤–Њ–њ–Њ—В–µ—А–Є, —А–Є—Б–Ї –њ—Г–ї—М–Љ–Њ–љ–∞–ї—М–љ—Л—Е –Є –Є–љ—Д–µ–Ї—Ж–Є–Њ–љ–љ—Л—Е –Њ—Б–ї–Њ–ґ–љ–µ–љ–Є–є, –Є–љ–і—Г—Ж–Є—А—Г–µ–Љ—Л—Е —А–∞–Ј–ї–Є—З–љ—Л–Љ–Є –Ї–Њ–Љ–њ–Њ–љ–µ–љ—В–∞–Љ–Є, —Б—В–∞–±–Є–ї–Є–Ј–Є—А—Г—О—Й–Є–Љ–Є –≥—А—Г–і–Є–љ—Г. –Я–Њ—Н—В–Њ–Љ—Г —З–∞—Б—В—М —Е–Є—А—Г—А–≥–Њ–≤ –њ—А–µ–і–њ–Њ—З–Є—В–∞—О—В –≤—Л–њ–Њ–ї–љ—П—В—М –Ї–Њ—А—А–µ–Ї—Ж–Є—О –Т–Ф–У–Ъ –≤—В–Њ—А—Л–Љ —Н—В–∞–њ–Њ–Љ —З–µ—А–µ–Ј 3 –Љ–µ—Б –њ–Њ—Б–ї–µ —Г—Б–њ–µ—И–љ–Њ–≥–Њ –Ї–∞—А–і–Є–Њ—Е–Є—А—Г—А–≥–Є—З–µ—Б–Ї–Њ–≥–Њ –≤–Љ–µ—И–∞—В–µ–ї—М—Б—В–≤–∞ [14].
–°–Љ–Њ—В—А–Є—В–µ —В–∞–Ї–ґ–µ:
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–Є–µ —А–µ–Ї–Њ–Љ–µ–љ–і–∞—Ж–Є–Є –њ—А–Є –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є
–Я—А–Є–±–ї–Є–Ј–Є—В–µ–ї—М–љ–Њ–µ –≤—А–µ–Љ—П —З—В–µ–љ–Є—П: 7 –Љ–Є–љ., 55 —Б–µ–Ї.
–Э–∞–Ј–∞–і –≤ —А–∞–Ј–і–µ–ї
|




 –Т–Њ–≥–љ—Г—В–Њ—Б—В—М –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –≤ –≤–∞—А–Є–∞–љ—В–µ –њ–Њ –Т. –Ъ. –£—А–Љ–Њ–љ–∞—Б—Г (—А–Є—Б. 3–∞-–±) –Ї–Њ—А—А–Є–≥–Є—А—Г—О—В –њ—Г—В–µ–Љ –њ–Њ–і–љ–∞–і–Ї–Њ—Б—В–љ–Є—З–љ–Њ–є –Ї–ї–Є–љ–Њ–≤–Є–і–љ–Њ–є —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є–Є –њ–µ—А–µ–і–љ–µ–є –њ–ї–∞—Б—В–Є–љ–Ї–Є —Б –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–Љ –љ–∞–ї–Њ–ґ–µ–љ–Є–µ–Љ –Ї–∞–њ—А–Њ–љ–Њ–≤—Л—Е —И–≤–Њ–≤ –Є –Ї–ї–Є–љ–Њ–≤–Є–і–љ–Њ–є —А–µ–Ј–µ–Ї—Ж–Є–Є —Е—А—П—Й–µ–≤—Л—Е —Г—З–∞—Б—В–Ї–Њ–≤ IV-VII —А–µ–±–µ—А [21-22].
–Т–Њ–≥–љ—Г—В–Њ—Б—В—М –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –≤ –≤–∞—А–Є–∞–љ—В–µ –њ–Њ –Т. –Ъ. –£—А–Љ–Њ–љ–∞—Б—Г (—А–Є—Б. 3–∞-–±) –Ї–Њ—А—А–Є–≥–Є—А—Г—О—В –њ—Г—В–µ–Љ –њ–Њ–і–љ–∞–і–Ї–Њ—Б—В–љ–Є—З–љ–Њ–є –Ї–ї–Є–љ–Њ–≤–Є–і–љ–Њ–є —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є–Є –њ–µ—А–µ–і–љ–µ–є –њ–ї–∞—Б—В–Є–љ–Ї–Є —Б –њ–Њ—Б–ї–µ–і—Г—О—Й–Є–Љ –љ–∞–ї–Њ–ґ–µ–љ–Є–µ–Љ –Ї–∞–њ—А–Њ–љ–Њ–≤—Л—Е —И–≤–Њ–≤ –Є –Ї–ї–Є–љ–Њ–≤–Є–і–љ–Њ–є —А–µ–Ј–µ–Ї—Ж–Є–Є —Е—А—П—Й–µ–≤—Л—Е —Г—З–∞—Б—В–Ї–Њ–≤ IV-VII —А–µ–±–µ—А [21-22]. 
 –Э–∞–Є–±–Њ–ї–µ–µ –љ–∞–і–µ–ґ–љ–Њ –§–Є–Ї—Б–Є—А–Њ–≤–∞—В—М –У–†–Ъ –≤ –Ї–Њ—А—А–Є–≥–Є—А–Њ–≤–∞–љ–љ–Њ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є –њ–Њ–Ј–≤–Њ–ї—П—О—В –≤–љ—Г—В—А–µ–љ–љ–Є–µ –Љ–µ—В–∞–ї–ї–Є—З–µ—Б–Ї–Є–µ —Д–Є–Ї—Б–∞—В–Њ—А—Л (–Љ–µ—В–Њ–і—Л V. Paltia, –Њ. Nuss). –°—Е–µ–Љ–∞ –Њ–њ–µ—А–∞—Ж–Є–Є –њ–Њ Paltia (1958) –≤–Ї–ї—О—З–∞–µ—В –њ–Њ–і–љ–∞–і—Е—А—П—Й–љ–Є—З–љ—Г—О —А–µ–Ј–µ–Ї—Ж–Є—О –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л—Е —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–µ–є, —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є—О –њ–Њ–њ–µ—А–µ—З–љ–Њ –љ–∞ —Г—А–Њ–≤–љ–µ –≤–µ—А—Е–љ–µ–є –≥—А–∞–љ–Є—Ж—Л –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є, —Д–Є–Ї—Б–∞—Ж–Є—О –њ–ї–∞—Б—В–Є–љ—Л –Ї –Ї–Њ—Б—В–љ—Л–Љ —З–∞—Б—В—П–Љ V-VI —А–µ–±–µ—А (—А–Є—Б. 6) [23].
–Э–∞–Є–±–Њ–ї–µ–µ –љ–∞–і–µ–ґ–љ–Њ –§–Є–Ї—Б–Є—А–Њ–≤–∞—В—М –У–†–Ъ –≤ –Ї–Њ—А—А–Є–≥–Є—А–Њ–≤–∞–љ–љ–Њ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є –њ–Њ–Ј–≤–Њ–ї—П—О—В –≤–љ—Г—В—А–µ–љ–љ–Є–µ –Љ–µ—В–∞–ї–ї–Є—З–µ—Б–Ї–Є–µ —Д–Є–Ї—Б–∞—В–Њ—А—Л (–Љ–µ—В–Њ–і—Л V. Paltia, –Њ. Nuss). –°—Е–µ–Љ–∞ –Њ–њ–µ—А–∞—Ж–Є–Є –њ–Њ Paltia (1958) –≤–Ї–ї—О—З–∞–µ—В –њ–Њ–і–љ–∞–і—Е—А—П—Й–љ–Є—З–љ—Г—О —А–µ–Ј–µ–Ї—Ж–Є—О –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ—Л—Е —А–µ–±–µ—А–љ—Л—Е —Е—А—П—Й–µ–є, —Б—В–µ—А–љ–Њ—В–Њ–Љ–Є—О –њ–Њ–њ–µ—А–µ—З–љ–Њ –љ–∞ —Г—А–Њ–≤–љ–µ –≤–µ—А—Е–љ–µ–є –≥—А–∞–љ–Є—Ж—Л –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є, —Д–Є–Ї—Б–∞—Ж–Є—О –њ–ї–∞—Б—В–Є–љ—Л –Ї –Ї–Њ—Б—В–љ—Л–Љ —З–∞—Б—В—П–Љ V-VI —А–µ–±–µ—А (—А–Є—Б. 6) [23]. 










