–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Ї–∞—А—В–Є–љ–∞ –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–Є–Ю–≥–ї–∞–≤–ї–µ–љ–Є–µ
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Ї–∞—А—В–Є–љ–∞–£ –і–µ—В–µ–є —Б –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–µ–є –≥—А—Г–і¬≠–љ–∞—П –Ї–ї–µ—В–Ї–∞ –Є–Ј–Љ–µ–љ—П–µ—В —Б–≤–Њ—О –Ї–Њ–љ—Д–Є–≥—Г—А–∞—Ж–Є—О, –Њ–±—К–µ–Љ –Є –Њ–±—Л—З–љ—Л–µ —А–∞–Ј–Љ–µ—А—Л. –•–∞—А–∞–Ї—В–µ—А–љ–Њ–є –Њ—Б–Њ–±–µ–љ–љ–Њ—Б—В—М—О —П–≤–ї—П–µ—В—Б—П –≤–і–∞–≤–ї–µ–љ–Є–µ –≥—А—Г–і–Є–љ—Л –Є —А–µ–±–µ—А –≤ —Б–∞–≥–Є—В¬≠—В–∞–ї—М–љ–Њ–є –њ–ї–Њ—Б–Ї–Њ—Б—В–Є, —З—В–Њ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ —Г–Љ–µ–љ—М—И–∞–µ—В –≥—А—Г–і–Є–љ–Њ-–њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Њ–µ —А–∞—Б¬≠—Б—В–Њ—П–љ–Є–µ, —Г–њ–ї–Њ—Й–∞–µ—В –≥—А—Г–і–љ—Г—О –Ї–ї–µ—В–Ї—Г. –†–µ–±—А–∞ –Ј–∞–Љ–µ—В–љ–Њ –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ—Л –Є –Є–Љ–µ—О—В –Ї–Њ—Б–Њ–µ –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–µ, –≤—Б–ї–µ–і—Б—В–≤–Є–µ —З–µ–≥–Њ –Є–Ј–Љ–µ–љ—П–µ—В—Б—П –њ–Њ–ї–Њ–ґ–µ–љ–Є–µ –Љ—Л—И—Ж –њ–µ—А–µ–і–љ–µ–є –≥—А—Г–і–љ–Њ–є —Б—В–µ–љ–Ї–Є. –Я–Њ —Е–∞—А–∞–Ї—В–µ—А—Г –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є –Љ—Л —А–∞–Ј–ї–Є—З–∞–µ–Љ —Б–Є–Љ–Љ–µ—В—А–Є—З–љ—Л–µ –Є –∞—Б–Є–Љ–Љ–µ—В—А–Є—З–љ—Л–µ —Д–Њ—А–Љ—Л —Б —А–∞–Ј–ї–Є—З–љ–Њ–є —Б—В–µ–њ–µ–љ—М—О –≤–і–∞–≤–ї–µ–љ–Є—П. –Р—Б–Є–Љ–Љ–µ—В—А–Є—З–љ—Л–µ –њ–Њ—А–Њ–Ї–Є –≤—Б—В—А–µ—З–∞—О—В—Б—П –±–Њ–ї–µ–µ —А–µ–і–Ї–Њ, –Є –Ї–∞–Ї –њ–Њ–Ї–∞¬≠–Ј—Л–≤–∞—О—В –і–∞–љ–љ—Л–µ –Њ–њ–µ—А–∞—Ж–Є–є, –Њ–љ–Є —Б–≤—П–Ј–∞–љ—Л —Б S-–Њ–±—А–∞–Ј–љ—Л–Љ –Є—Б–Ї—А–Є–≤–ї–µ–љ–Є–µ–Љ –і–µ—Д–Њ—А–Љ–Є—А–Њ–≤–∞–љ–љ–Њ–є —З–∞—Б—В–Є –≥—А—Г–і–Є–љ—Л –Є–ї–Є —Б —В–Њ—А—Б–Є–µ–є —Н—В–Њ–≥–Њ —Г—З–∞—Б—В–Ї–∞. –Т–і–∞–≤–ї–µ–љ–Є—П –Љ–Њ–≥—Г—В –±—Л—В—М –њ–ї–Њ—Б–Ї–Є–Љ–Є (–≥—А—Г–і–Є–љ–∞ –Є —А–µ–±—А–∞ –Ј–∞–њ–∞–і–∞—О—В —А–∞–≤–љ–Њ–Љ–µ—А–љ–Њ –њ–Њ—З—В–Є –њ–∞ –≤—Б–µ–Љ –њ—А–Њ—В—П–ґ–µ–љ–Є–Є), —Й–µ–ї–µ–≤–Є–і–љ—Л–Љ–Є (—Г–Ј–Ї–Њ–µ, –≥–ї—Г–±–Њ–Ї–Њ–µ –≤–і–∞–≤–ї–µ–љ–Є–µ, —А–∞—Б–њ–Њ–ї–Њ–ґ–µ–љ–љ–Њ–µ –≤ —Б–∞–≥–Є—В—В–∞–ї—М–љ–Њ–Љ –љ–∞–њ—А–∞–≤–ї–µ–љ–Є–Є) –Є –Ї–Њ–љ—Г—Б–Њ–≤–Є–і–љ—Л–Љ–Є (—А–∞–≤–љ–Њ–Љ–µ—А–љ–Њ–µ –Њ–≤–∞–ї—М–љ–Њ–µ –Є–ї–Є –Њ–Ї—А—Г–≥–ї–Њ–µ –Ј–∞–њ–∞–і–µ–љ–Є–µ –≥—А—Г–і–Є–љ—Л –Є –њ—А–Є–ї–µ–≥–∞—О—Й–Є—Е —А–µ–±–µ—А). –Т–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–∞—П –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є —Б–Њ–њ—А–Њ–≤–Њ–ґ–і–∞–µ—В—Б—П —А—П¬≠–і–Њ–Љ –≤—В–Њ—А–Є—З–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –Њ—Б–∞–љ–Ї–Є –Є —Д—Г–љ–Ї—Ж–Є–Є –≤–љ—Г—В—А–µ–љ–љ–Є—Е –Њ—А–≥–∞–љ–Њ–≤. –Ф–ї–Є—В–µ–ї—М–љ–Њ–µ –љ–∞–±–ї—О–і–µ–љ–Є–µ –Ј–∞ —В–µ—З–µ–љ–Є–µ–Љ –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П —Г 290 –і–µ—В–µ–є —А–∞–Ј–ї–Є—З¬≠–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ (–Њ—В –Љ–µ—Б—П—Ж–∞ –і–Њ 14 –ї–µ—В) –њ–Њ–Ј–≤–Њ–ї—П–µ—В –Њ—В–Љ–µ—В–Є—В—М –љ–µ–Ї–Њ—В–Њ—А—Л–µ –Њ—Б–Њ¬≠–±–µ–љ–љ–Њ—Б—В–Є –Ї–ї–Є–љ–Є—З–µ—Б–Ї–Њ–є –Ї–∞—А—В–Є–љ—Л, —Е–∞—А–∞–Ї—В–µ—А–љ—Л–µ –і–ї—П —А–∞–Ј–ї–Є—З–љ—Л—Е –≤–Њ–Ј—А–∞—Б—В–љ—Л—Е –≥—А—Г–њ–њ. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Ї–∞—А—В–Є–љ–∞ –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є —Г –і–µ—В–µ–є –≥—А—Г–і–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞–Ф–µ—Д–Њ—А–Љ–∞—Ж–Є—П —З–∞—Й–µ –њ—А–Њ—П–≤–ї—П–µ—В—Б—П –≤—Б–Ї–Њ—А–µ –њ–Њ—Б–ї–µ —А–Њ–ґ–і–µ–љ–Є—П –≤ –≤–Є–і–µ –Љ–∞–ї–Њ–Ј–∞–Љ–µ—В–љ–Њ–≥–Њ –≤–і–∞–≤–ї–µ–љ–Є—П. –•–∞—А–∞–Ї—В–µ—А–љ—Л–Љ –њ—А–Є–Ј–љ–∞¬≠–Ї–Њ–Љ –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–Є —Г –і–µ—В–µ–є —Н—В–Њ–є –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –≥—А—Г–њ–њ—Л —П–≤–ї—П–µ—В—Б—П —Б–Є–Љ–њ—В–Њ–Љ ¬Ђ–њ–∞—А–∞–і–Њ–Ї—Б–∞ –≤–і–Њ—Е–∞¬ї (–Ј–∞–њ–∞–і–µ–љ–Є–µ –≥—А—Г–і–Є–љ—Л –Є —А–µ–±–µ—А –њ—А–Є –≤–і–Њ—Е–µ), –Ї–Њ—В–Њ¬≠—А—Л–є –љ–∞–Є–±–Њ–ї–µ–µ —П—А–Ї–Њ –њ—А–Њ—П–≤–ї—П–µ—В—Б—П –њ—А–Є –Ї—А–Є–Ї–µ –Є –њ–ї–∞—З–µ. 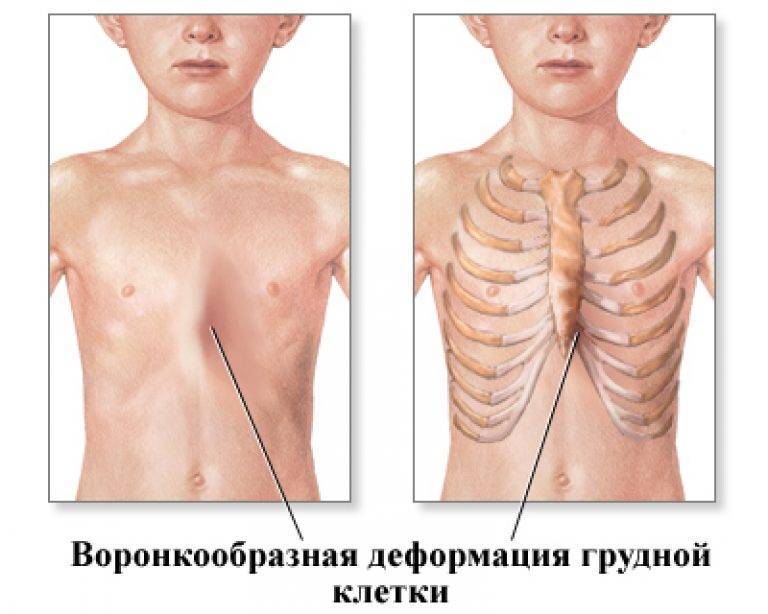 –Ъ–∞–Ї –≤–Є–і–љ–Њ –Є–Ј –ї–Є—В–µ—А–∞—В—Г—А—Л (Chin, Adler, 1954; Lester, 1957), —Г —А–µ–±–µ–љ–Ї–∞ –≥—А—Г–і–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ —В—А—Г–і–љ–Њ –Њ–њ—А–µ–і–µ–ї–Є—В—М, –±—Г–і–µ—В –ї–Є –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞—В—М –Ј–∞–Љ–µ—З–µ–љ¬≠–љ–∞—П –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П –Є —Г—Б–Є–ї–Є–≤–∞—В—М—Б—П —Б–Є–Љ–њ—В–Њ–Љ ¬Ђ–њ–∞—А–∞–і–Њ–Ї—Б–∞ –≤–і–Њ—Е–∞¬ї. Hausmann, –љ–∞–њ—А–Є–Љ–µ—А, —Б—З–Є—В–∞–µ—В, —З—В–Њ –≤ –њ–Њ–ї–Њ–≤–Є–љ–µ —Б–ї—Г—З–∞–µ–≤ —Н—В–Є —П–≤–ї–µ–љ–Є—П –Є—Б—З–µ–Ј–∞—О—В –≤ –њ–µ—А¬≠–≤—Л–µ –Љ–µ—Б—П—Ж—Л –ґ–Є–Ј–љ–Є. –Я–Њ –љ–∞—И–Є–Љ –і–∞–љ–љ—Л–Љ, –њ–Њ—З—В–Є –≤ –њ–Њ–ї–Њ–≤–Є–љ–µ —Б–ї—Г—З–∞–µ–≤ —Б —А–Њ¬≠—Б—В–Њ–Љ —А–µ–±–µ–љ–Ї–∞ –Ј–∞–њ–∞–і–µ–љ–Є–µ —Г–≤–µ–ї–Є—З–Є–≤–∞–µ—В—Б—П. ¬Ђ–ѓ–Љ–Ї–∞¬ї –љ–∞ –≥—А—Г–і–Є —Б—В–∞–љ–Њ–≤–Є—В—Б—П –±–Њ–ї–µ–µ –Ј–∞–Љ–µ—В–љ–Њ–є (—А–Є—Б. 22). –Т —Н—В–Њ—В –њ–µ—А–Є–Њ–і –љ–∞—З–Є–љ–∞—О—В –Њ–±—А–∞—Й–∞—В—М –љ–∞ —Б–µ–±—П –≤–љ–Є–Љ–∞–љ–Є–µ –≤—Л—Б—В—Г–њ–∞—О—Й–Є–µ –≤–њ–µ—А–µ–і –Ї—А–∞—П —А–µ–±–µ—А–љ—Л—Е –і—Г–≥ –Є –Њ–±—А–∞–Ј—Г—О—Й–∞—П—Б—П –љ–∞–і –љ–Є–Љ–Є –њ–Њ¬≠–њ–µ—А–µ—З–љ–∞—П –±–Њ—А–Њ–Ј–і–∞. –Я—А–Є–њ–Њ–і–љ–Є–Љ–∞—П—Б—М, –Ї—А–∞—П —А–µ–±–µ—А–љ—Л—Е –і—Г–≥ –Њ—В–Њ–і–≤–Є–≥–∞—О—В –≤–њ–µ—А–µ–і –њ—А—П–Љ—Л–µ –Љ—Л—И—Ж—Л –ґ–Є–≤–Њ—В–∞, —Б–Њ–Ј–і–∞–≤–∞—П –≤–њ–µ—З–∞—В–ї–µ–љ–Є–µ –µ–≥–Њ —Г–≤–µ–ї–Є—З–µ–љ–Є—П (–Њ—Б–Њ–±–µ–љ–љ–Њ –Ј–∞–Љ–µ—В–љ–Њ–≥–Њ –њ—А–Є –Њ—Б–Љ–Њ—В—А–µ —Б–±–Њ–Ї—Г). –£–Ї–∞–Ј–∞–љ–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П —З–∞—Б—В–Њ –Њ—И–Є–±–Њ—З–љ–Њ —В—А–∞–Ї—В—Г—О—В –Ї–∞–Ї –њ—А–Њ—П–≤–ї–µ–љ–Є—П —А–∞—Е–Є—В–∞. –£–≤–µ–ї–Є—З–µ–љ–Є–µ –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є, –Ї–Њ—В–Њ—А–∞—П –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ –њ—А–Є–Њ–±—А–µ—В–∞–µ—В –±–Њ–ї–µ–µ –≤—Л—А–∞¬≠–ґ–µ–љ–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А, —Г–ґ–µ –≤ –њ–µ—А–≤–Њ–µ –њ–Њ–ї—Г–≥–Њ–і–Є–µ –Љ–Њ–ґ–µ—В –њ—А–Є–≤–µ—Б—В–Є –Ї –љ–∞—А—Г—И–µ–љ–Є—О —Д—Г–љ–Ї—Ж–Є–Є –Њ—А–≥–∞–љ–Њ–≤ –≥—А—Г–і–љ–Њ–є –њ–Њ–ї–Њ—Б—В–Є, —Б–Ї–ї–Њ–љ–љ–Њ—Б—В–Є –Ї –Ї–∞—В–∞—А–∞–Љ –≤–µ—А—Е–љ–Є—Е –і—Л—Е–∞¬≠—В–µ–ї—М–љ—Л—Е –њ—Г—В–µ–є, –њ–љ–µ–≤–Љ–Њ–љ–Є—П–Љ, —Б—В—А–Є–і–Њ—А–Њ–Ј–Є–Њ–Љ—Г –і—Л—Е–∞–љ–Є—О. Ravitch (1956) –љ–∞–±–ї—О–і–∞–ї —Г –љ–µ—Б–Ї–Њ–ї—М–Ї–Є—Е –і–µ—В–µ–є —Г–њ–Њ—А–љ–Њ–µ —Б—А—Л–≥–Є–≤–∞–љ–Є–µ –Є –Ј–∞—В—А—Г–і–љ–µ–љ–Є–µ –њ—А–Є –≥–ї–Њ—В–∞–љ–Є–Є, –њ—А–Њ—И–µ–і—И–µ–µ –њ–Њ—Б–ї–µ —Г—Б—В—А–∞–љ–µ–љ–Є—П –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–Є. –£ –і–µ—В–µ–є —Б –≤—Л—А–∞–ґ–µ–љ–љ–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–µ–є –Є —А–µ–Ј–Ї–Є–Љ —Б–Є–Љ–њ—В–Њ–Љ–Њ–Љ ¬Ђ–њ–∞—А–∞–і–Њ–Ї¬≠—Б–∞ –≤–і–Њ—Е–∞¬ї —А–∞–љ–Њ —А–∞–Ј–≤–Є–≤–∞—О—В—Б—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Є–µ –њ–љ–µ–≤–Љ–Њ–љ–Є–Є, —Б —В—А—Г–і–Њ–Љ –њ–Њ–і–і–∞—О—Й–Є–µ¬≠—Б—П –Њ–±—Л—З–љ–Њ–є —В–µ—А–∞–њ–Є–Є. –£ –і–µ—В–µ–є –≥—А—Г–і–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –Є–Ј–Љ–µ–љ–µ–љ–Є–є —Б–Њ —Б—В–Њ—А–Њ–љ—Л —Б–µ—А–і—Ж–∞, –Ї—А–Њ–Љ–µ –љ–µ–Ї–Њ—В–Њ—А–Њ–≥–Њ —Б–Љ–µ—Й–µ–љ–Є—П –µ–≥–Њ –≤–ї–µ–≤–Њ, –Њ–±—Л—З–љ–Њ –њ–µ –Њ—В–Љ–µ—З–∞–µ—В—Б—П. –°–ї–µ–і—Г–µ—В –њ–Њ–Љ–љ–Є—В—М, —З—В–Њ –љ–µ –Є—Б–Ї–ї—О—З–µ–љ–∞ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В—М —Б–Њ—З–µ—В–∞–љ–Є—П –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј¬≠–љ–Њ–є –≥—А—Г–і–Є —Б –≤—А–Њ–ґ–і–µ–љ–љ—Л–Љ –њ–Њ—А–Њ–Ї–Њ–Љ —Б–µ—А–і¬≠—Ж–∞. –§–Є–Ј–Є—З–µ—Б–Ї–Њ–µ –Є –њ—Б–Є—Е–Њ–Љ–Њ—В–Њ—А–љ–Њ–µ —А–∞–Ј–≤–Є¬≠—В–Є–µ –і–µ—В–µ–є –њ–µ—А–≤–Њ–≥–Њ –≥–Њ–і–∞ –ґ–Є–Ј–љ–Є —Б –≤–Њ¬≠—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–µ–є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –Њ–±—Л—З–љ–Њ –њ—А–Њ—В–µ–Ї–∞–µ—В –±–µ–Ј –Ї–∞–Ї–Њ–є-–ї–Є–±–Њ –≤–Є–і–Є–Љ–Њ–є —А–∞–Ј–љ–Є—Ж—Л –љ–Њ —Б—А–∞–≤–љ–µ–љ–Є—О —Б–Њ –Ј–і–Њ—А–Њ–≤—Л–Љ–Є –і–µ—В—М–Љ–Є. –Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Ї–∞—А—В–Є–љ–∞ –≤–Њ¬≠—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–Є —Г –і–µ—В–µ–є –і–Њ—И–Ї–Њ–ї—М–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞
–Т–і–∞–≤–ї–µ–љ–Є–µ –≥—А—Г–і–Є–љ—Л –Є —А–µ–±–µ—А —З–∞—Й–µ –±—Л–≤–∞–µ—В —Б–Є–Љ–Љ–µ—В—А–Є—З–љ—Л–Љ, –Ї–Њ–љ—Г—Б–Њ–≤–Є–і–љ—Л–Љ. –Т —В—П–ґ–µ–ї—Л—Е —Б–ї—Г—З–∞—П—Е –Є—Б–Ї—А–Є–≤–ї–µ–љ–Є–µ –≥—А—Г–і–Є–љ—Л –љ–∞—З–Є–љ–∞–µ—В—Б—П –≤ –Њ–±–ї–∞—Б—В–Є angulus Ludovici (–Љ–µ–ґ–і—Г II –Є III —А–µ–±—А–Њ–Љ), –∞ –њ—А–Є –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є вАФ –њ–∞ —Г—А–Њ–≤–љ–µ IVвАФV —А–µ–±—А–∞. –С–Њ–Ї–Њ–≤—Л–µ —Б—В–µ–љ–Ї–Є –≤–і–∞–≤–ї–µ–љ–Є—П –Њ–±—А–∞–Ј–Њ–≤–∞–љ—Л —Г–≥–ї–Њ–Њ–±—А–∞–Ј–љ–Њ –Є—Б–Ї—А–Є–≤–ї–µ–љ–љ—Л–Љ–Є —А–µ–±—А–∞–Љ–Є. –£–ґ–µ –≤ —Н—В–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ –њ—А–Є —В—П–ґ–µ–ї—Л—Е –і–µ—Д–Њ—А–Љ–∞¬≠—Ж–Є—П—Е –љ–∞—З–∞–ї–Њ –Є—Б–Ї—А–Є–≤–ї–µ–љ–Є—П —А–µ–±–µ—А –Љ–Њ–ґ–µ—В –і–Њ—Б—В–Є–≥–∞—В—М —Б–Њ—Б–Ї–Њ–≤–Њ–є –ї–Є–љ–Є–Є. –Э–Є–ґ–љ–µ–є –≥—А–∞–љ–Є—Ж–µ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є —Б–ї—Г–ґ–Є—В —Н–њ–Є–≥–∞—Б—В—А–∞–ї—М–љ–∞—П –Њ–±–ї–∞—Б—В—М —Б –≤—Л—Б—В—Г–њ–∞—О—Й–Є–Љ –≤–њ–µ—А–µ–і –Љ–µ—З–µ–≤–Є–і–љ—Л–Љ –Њ—В—А–Њ—Б—В–Ї–Њ–Љ. –Т–µ—А—И–Є–љ–Њ–є –Є—Б–Ї—А–Є–≤–ї–µ–љ–Є—П –≤—Б–µ–≥–і–∞ —П–≤–ї—П–µ—В—Б—П –Љ–µ—Б—В–Њ —Б–Њ–µ–і–Є–љ–µ–љ–Є—П –Љ–µ—З–µ–≤–Є–і–љ–Њ–≥–Њ –Њ—В—А–Њ—Б—В–Ї–∞ —Б –≥—А—Г–і–Є–љ–Њ–є. –≠—В–Њ –љ–∞–Є–±–Њ–ї–µ–µ –≥–ї—Г–±–Њ–Ї–∞—П —З–∞—Б—В—М –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–≥–Њ –≤–і–∞–≤–ї–µ–љ–Є—П. –Х–µ –≥–ї—Г–±–Є–љ–∞ (—А–∞—Б—Б—В–Њ—П–љ–Є–µ –Њ—В –њ–ї–Њ—Б–Ї–Њ—Б—В–Є, —Б–Њ–µ–і–Є–љ—П—О—Й–µ–є –Њ–±–∞ –Ї—А–∞—П –≤–і–∞–≤–ї–µ–љ–Є—П, –і–Њ –≤–µ—А—И–Є–љ—Л ¬Ђ–≤–Њ—А–Њ–љ–Ї–Є¬ї) —Г —Н—В–Њ–є –≥—А—Г–њ–њ—Л –і–µ—В–µ–є –і–Њ—Б—В–Є–≥–∞–µ—В 3вАФ4 —Б–Љ, –∞ –Њ–±—К–µ–Љ –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–≥–Њ –≤–і–∞–≤–ї–µ–љ–Є—П –Љ–Њ–ґ–µ—В –Ї–Њ¬≠–ї–µ–±–∞—В—М—Б—П –Њ—В 15 –і–Њ 100 —Б–Љ3. –Т —Н—В–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–∞—П –≥—А—Г–і—М –њ–µ —П–≤–ї—П–µ—В—Б—П –µ—Й–µ —Б–µ—А—М–µ–Ј–љ—Л–Љ –Ї–Њ—Б–Љ–µ—В–Є—З–µ—Б–Ї–Є–Љ –љ–µ–і–Њ—Б—В–∞—В–Ї–Њ–Љ. –Ю–і–љ–∞–Ї–Њ –Є–Ј–Љ–µ–љ–µ–љ–Є—П —Б–Њ —Б—В–Њ—А–Њ–љ—Л —Б–µ—А–і—Ж–∞ –Є –ї–µ–≥¬≠–Ї–Є—Е –љ–∞—З–Є–љ–∞—О—В –њ—А–Њ—П–≤–ї—П—В—М—Б—П –±–Њ–ї–µ–µ –Њ—В—З–µ—В–ї–Є–≤–Њ. –£ –і–µ—В–µ–є —З–∞—Й–µ –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Б–Ї–ї–Њ–љ–љ–Њ—Б—В—М –Ї –±—А–Њ–љ—Е–Є—В–∞–Љ, –≤–Њ—Б–њ–∞–ї–µ–љ–Є—О –ї–µ–≥–Ї–Є—Е, –∞–љ–≥–Є–љ–∞–Љ. –Э–∞–±–ї—О–і–∞–µ—В—Б—П —Б—А–∞–≤¬≠–љ–Є—В–µ–ї—М–љ–Њ –±—Л—Б—В—А–∞—П —Г—В–Њ–Љ–ї—П–µ–Љ–Њ—Б—В—М, –Њ—Б–Њ–±–µ–љ–љ–Њ –њ—А–Є –њ–Њ–і–≤–Є–ґ–љ—Л—Е –Є–≥—А–∞—Е. –С–Њ–ї–µ–µ —Б—В–∞—А—И–Є–µ –і–µ—В–Є —Н—В–Њ–є –≥—А—Г–њ–њ—Л –Є–љ–Њ–≥–і–∞ –Њ—В–Љ–µ—З–∞—О—В –љ–µ–Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л–µ –±–Њ–ї–µ–≤—Л–µ –Њ—Й—Г¬≠—Й–µ–љ–Є—П –≤ –Њ–±–ї–∞—Б—В–Є –≤–і–∞–≤–ї–µ–љ–Є—П.
–£ –і–µ—В–µ–є —Б –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П–Љ–Є –Є —Б–Є–Љ–њ—В–Њ–Љ–∞–Љ–Є ¬Ђ–њ–∞—А–∞–і–Њ–Ї—Б–∞ –≤–і–Њ¬≠—Е–∞¬ї –љ–µ—А–µ–і–Ї–Њ –Њ–њ—А–µ–і–µ–ї—П—О—В—Б—П —Б—Г—Е–Є–µ —Е—А–Є–њ—Л –Є —Г—З–∞—Б—В–Ї–Є –Њ—Б–ї–∞–±–ї–µ–љ–љ–Њ–≥–Њ –і—Л—Е–∞–љ–Є—П. –Я—А–Є –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ—Л—Е –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П—Е –Є –љ–µ —Б–Ї–ї–Њ–љ–љ—Л—Е –Ї –њ—А–Њ–≥—А–µ—Б—Б–Є—А–Њ–≤–∞–љ–Є—О –њ–∞—В–Њ–ї–Њ–≥–Є–Є –≤ –ї–µ–≥–Ї–Є—Е –Њ–±—Л—З–љ–Њ –љ–µ—В. –Ц–Є–Ј–љ–µ–љ–љ–∞—П –µ–Љ–Ї–Њ—Б—В—М –ї–µ–≥–Ї–Є—Е —Г –і–µ—В–µ–є –і–Њ 6 –ї–µ—В —А–µ–і–Ї–Њ –±—Л–≤–∞–µ—В —Б–љ–Є–ґ–µ–љ–љ–Њ–є. –Э–∞–±–ї—О–і–∞–µ–Љ–Њ–µ —Г —З–∞—Б—В–Є –њ–∞—Ж–Є–µ–љ—В–Њ–≤ –Ј–∞—В—А—Г–і¬≠–љ–µ–љ–љ–Њ–µ –і—Л—Е–∞–љ–Є–µ –Є–љ–Њ–≥–і–∞ —Б–≤—П–Ј–∞–љ–Њ —Б –Ј–∞–±–Њ–ї–µ–≤–∞–љ–Є—П–Љ–Є –љ–Њ—Б–Њ–≥–ї–Њ—В–Ї–Є –Є–ї–Є –≥–Є–њ–µ—А¬≠—В—А–Њ—Д–Є–µ–є –Љ–Є–љ–і–∞–ї–Є–љ. –І–µ–Љ –Ј–љ–∞—З–Є—В–µ–ї—М–љ–µ–µ –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П, —В–µ–Љ –Њ—В—З–µ—В–ї–Є–≤–µ–µ —Б–Љ–µ¬≠—Й–µ–љ–Є–µ —Б–µ—А–і—Ж–∞ –≤–ї–µ–≤–Њ –Є —Б–Ј–∞–і–Є. –Х–≥–Њ –њ–Њ–ї–Њ–ґ–µ–љ–Є–µ –Є–Ј–Љ–µ–љ—П–µ—В—Б—П –њ–Њ—Б—В–µ–њ–µ–љ–љ–Њ, –њ–Њ –Љ–µ¬≠—А–µ —А–Њ—Б—В–∞ —А–µ–±–µ–љ–Ї–∞. –Ъ–Њ–Љ–њ–µ–љ—Б–∞—В–Њ—А–љ—Л–µ –≤–Њ–Ј–Љ–Њ–ґ–љ–Њ—Б—В–Є –µ—Й–µ –љ–µ –Є—Б—З–µ—А–њ–∞–љ—Л, –Є –≤ —Н—В–Њ–є –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –≥—А—Г–њ–њ–µ —Б–µ—А—М–µ–Ј–љ—Л—Е –љ–∞—А—Г—И–µ–љ–Є–є —Б–µ—А–і–µ—З–љ–Њ–є –і–µ—П—В–µ–ї—М–љ–Њ—Б—В–Є –Њ–±—Л—З–љ–Њ –љ–µ –Њ—В–Љ–µ—З–∞–µ—В—Б—П. –Ы–Є—И—М —Г –љ–µ–Ї–Њ—В–Њ—А—Л—Е –±–Њ–ї—М–љ—Л—Е —Б –±—Л—Б—В—А–Њ –њ—А–Њ–≥—А–µ—Б—Б–Є¬≠—А—Г—О—Й–µ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–µ–є –Љ–Њ–ґ–љ–Њ —Г–ї–Њ–≤–Є—В—М –∞–Ї—Ж–µ–љ—В II —В–Њ–љ–∞ –љ–∞ –∞. pulmonales. –Р—А¬≠—В–µ—А–Є–∞–ї—М–љ–Њ–µ –і–∞–≤–ї–µ–љ–Є–µ –љ–µ –Є–Ј–Љ–µ–љ–µ–љ–Њ. –£ —А—П–і–∞ –і–µ—В–µ–є –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Б–Ї–ї–Њ–љ–љ–Њ—Б—В—М –Ї —Г—З–∞—Й–µ–љ–Є—О –њ—Г–ї—М—Б–∞. –Т–µ–љ–Њ–Ј–љ–Њ–µ –і–∞–≤–ї–µ–љ–Є–µ, –њ–Њ –і–∞–љ–љ—Л–Љ Becker, Baranofsky (1960), –Њ—Б—В–∞–µ—В—Б—П –≤ –њ—А–µ–і–µ–ї–∞—Е –љ–Њ—А–Љ—Л, –љ–Њ –Э. –Ш. –Ъ–Њ–љ–і—А–∞—И–Є–љ –Є –Ы. –Ф. –°—Г—Е–∞–љ–Њ–≤ (1964) –њ—А–Є —В—П–ґ–µ¬≠–ї—Л—Е –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ—Л—Е –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П—Е —Г –і–µ—В–µ–є —Б—В–∞—А—И–µ 5 –ї–µ—В –Њ—В–Љ–µ—З–∞—О—В –µ–≥–Њ –њ–Њ–≤—Л—И–µ–љ–Є–µ, —З—В–Њ, –њ–Њ –Љ–љ–µ–љ–Є—О –∞–≤—В–Њ—А–Њ–≤, —П–≤–ї—П–µ—В—Б—П –Њ–і–љ–Є–Љ –Є–Ј –њ—А–Њ—П–≤–ї–µ–љ–Є–є –љ–∞—А—Г—И–µ–љ–Є—П –≥–µ–Љ–Њ–і–Є–љ–∞–Љ–Є–Ї–Є. –Я–Њ –і–∞–љ–љ—Л–Љ –≠–Ъ–У –љ–µ —Г–і–∞–µ—В—Б—П –Њ–±–љ–∞—А—Г–ґ–Є—В—М —Б–µ—А—М–µ–Ј–љ—Л—Е –Є–Ј–Љ–µ–љ–µ–љ–Є–є –≤ —Н—В–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ. –Э–∞–±–ї—О–і–µ–љ–Є—П –њ–Њ–Ї–∞–Ј—Л–≤–∞—О—В, —З—В–Њ –њ—А–Є —Б–Є–Љ–Љ–µ—В—А–Є—З–љ–Њ–є –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є –≤–Њ–Ј–љ–Є–Ї–∞–µ—В —Б–Љ–µ—Й–µ–љ–Є–µ —Н–ї–µ–Ї—В—А–Є—З–µ—Б–Ї–Њ–є –Њ—Б–Є —Б–µ—А–і—Ж–∞ –≤–ї–µ–≤–Њ, –∞ –њ—А–Є –∞—Б–Є–Љ–Љ–µ—В—А–Є—З¬≠–љ—Л—Е –Њ—Б—М –Љ–Њ–ґ–µ—В –±—Л—В—М –љ–µ –Є–Ј–Љ–µ–љ–µ–љ–∞ –Є–ї–Є –Њ—В–Ї–ї–Њ–љ—П—В—М—Б—П –≤–њ—А–∞–≤–Њ. –†–Є—В–Љ —Б–Є–љ—Г—Б–Њ¬≠–≤—Л–є, –Њ–±—Л—З–љ–Њ –љ–µ –Є–Ј–Љ–µ–љ–µ–љ, –Є–љ–Њ–≥–і–∞ –Њ—В–Љ–µ—З–∞–µ—В—Б—П —В–∞—Е–Є–Ї–∞—А–і–Є—П. –£ –Њ–і–љ–Њ–≥–Њ —А–µ–±–µ–љ–Ї–∞ –Љ—Л –≤—Л—П–≤–Є–ї–Є –љ–µ–њ–Њ–ї–љ—Л–є –±–ї–Њ–Ї –њ—А–∞–≤–Њ–є –љ–Њ–ґ–Ї–Є –њ—Г—З–Ї–∞ –У–Є—Б–∞.
–Ъ–ї–Є–љ–Є—З–µ—Б–Ї–∞—П –Ї–∞—А—В–Є–љ–∞ –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –≤ —И–Ї–Њ–ї—М–љ–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ
–С—А–Њ–љ—Е–Њ—Б–њ–Є—А–Њ–Љ–µ—В—А–Є—З–µ—Б–Ї–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –±–Њ–ї—М–љ—Л—Е 17вАФ28 –ї–µ—В, –њ—А–Њ–≤–µ–і–µ–љ–љ—Л–µ Hansen, Jacoby (1956), –њ–Њ–Ї–∞–Ј–∞–ї–Є –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ —Г–≤–µ–ї–Є—З–µ–љ–Є–µ –њ–Њ—Б–ї–µ –Њ–њ–µ—А–∞—Ж–Є–Є –Ц–Х–Ы, –Љ–∞–Ї—Б–Є–Љ–∞–ї—М–љ–Њ–є –≤–µ–љ—В–Є–ї—П—Ж–Є–Є (–њ—А–µ–і–µ–ї –і—Л—Е–∞–љ–Є—П) –Є –њ–Њ—В—А–µ–±¬≠–ї–µ–љ–Є—П –Ю2. –Э–∞—А—Г—И–µ–љ–Є–µ —Д—Г–љ–Ї—Ж–Є–Є –≤–љ–µ—И–љ–µ–≥–Њ –і—Л—Е–∞–љ–Є—П –њ—А–Є–≤–Њ–і–Є—В –Ї –Є–Ј–Љ–µ–љ–µ–љ–Є—П–Љ –Њ–Ї–Є—Б¬≠–ї–Є—В–µ–ї—М–љ–Њ-–≤–Њ—Б—Б—В–∞–љ–Њ–≤–Є—В–µ–ї—М–љ—Л—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤ –≤ –Њ—А–≥–∞–љ–Є–Ј–Љ–µ —А–µ–±–µ–љ–Ї–∞: –і–Є—Б–Ї–Њ—А—А–µ–ї—П—Ж–Є–Є —Г–≥–ї–µ–≤–Њ–і–љ–Њ–≥–Њ, –±–µ–ї–Ї–Њ–≤–Њ–≥–Њ, –≤–Њ–і–љ–Њ-—Б–Њ–ї–µ–≤–Њ–≥–Њ –Њ–±–Љ–µ–љ–Њ–≤, –љ–∞—А—Г—И–µ–љ–Є—О –Ї–Є—Б–ї–Њ—В¬≠–љ–Њ-—Й–µ–ї–Њ—З–љ–Њ–≥–Њ —А–∞–≤–љ–Њ–≤–µ—Б–Є—П –Ї—А–Њ–≤–Є (–Ш. –Р. –С–Њ–≥–і–∞–љ–Њ–≤–Є—З, II. –Ш. –Ъ–Њ–љ–і—А–∞—И–Є–њ, 1969). –°–Љ–µ—Й–µ–љ–Є–µ —Б–µ—А–і—Ж–∞ –≤–ї–µ–≤–Њ –Ј–∞–≤–Є—Б–Є—В –Њ—В –≤—Л—А–∞–ґ–µ–љ–љ–Њ—Б—В–Є –Є —Е–∞—А–∞–Ї—В–µ—А–∞ –≤–Њ—А–Њ–љ–Ї–Њ¬≠–Њ–±—А–∞–Ј–љ–Њ–≥–Њ –≤–і–∞–≤–ї–µ–љ–Є—П. –Я—А–Є —В—П–ґ–µ–ї—Л—Е –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П—Е –ї–µ–≤–∞—П –≥—А–∞–љ–Є—Ж–∞ —Б–µ—А–і—Ж–∞ –Љ–Њ–ґ–µ—В –Ј–∞—Е–Њ–і–Є—В—М –Ј–∞ –њ–µ—А–µ–і–љ—О—О –њ–Њ–і–Љ—Л—И–µ—З–љ—Г—О –ї–Є–љ–Є—О. –°–µ—А–і–µ—З–љ—Л–є —В–Њ–ї—З–Њ–Ї —А–∞–Ј–ї–Є—В–Њ–є –Є —Е–Њ—А–Њ—И–Њ –≤–Є–і–µ–љ –љ–∞ –±–Њ–Ї–Њ–≤–Њ–є —Б—В–µ–љ–Ї–µ –≤–і–∞–≤–ї–µ–љ–Є—П. –Я–Њ—З—В–Є —Г 2/–Ј –±–Њ–ї—М¬≠–љ—Л—Е, –Њ–њ–µ—А–Є—А–Њ–≤–∞–љ–љ—Л—Е –≤ –Ї–ї–Є–љ–Є–Ї–µ –≤ —Н—В–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ, –≤—Л—Б–ї—Г—И–Є–≤–∞–µ—В—Б—П –∞–Ї—Ж–µ–љ—В II —В–Њ–љ–∞ –љ–∞ a. pulmonalis. –£ –љ–µ–Ї–Њ—В–Њ—А—Л—Е –і–µ—В–µ–є –Њ–њ—А–µ–і–µ–ї—П–µ—В—Б—П —Б–Є—Б—В–Њ–ї–Є—З–µ—Б–Ї–Є–є —И—Г–Љ. –£ –і–µ—В–µ–є —Б—В–∞—А—И–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –Є –Њ—Б–Њ–±–µ–љ–љ–Њ —Г —О–љ–Њ—И–µ–є –Љ–Њ–≥—Г—В –љ–∞–±–ї—О–і–∞—В—М—Б—П –њ—А–Є—Б—В—Г–њ—Л –њ–∞—А–Њ–Ї—Б–Є–Ј–Љ–∞–ї—М–љ–Њ–є —В–∞—Е–Є–Ї–∞—А–і–Є–Є (Dorner, 1950). –Р—А—В–µ—А–Є–∞–ї—М–љ–Њ–µ –і–∞–≤–ї–µ–љ–Є–µ –Њ–±—Л—З–љ–Њ –љ–µ –Є–Ј–Љ–µ–љ–µ–љ–Њ. –£ –љ–µ–Ї–Њ—В–Њ—А—Л—Е –±–Њ–ї—М–љ—Л—Е –Љ—Л –љ–∞–±–ї—О–і–∞–ї–Є —А–∞–Ј–љ–Є¬≠—Ж—Г (¬±10вАФ15 –Љ–Љ —А—В. —Б—В.) –≤ –і–∞–≤–ї–µ–љ–Є–Є –љ–∞ –њ—А–∞–≤–Њ–є –Є –ї–µ–≤–Њ–є —А—Г–Ї–µ. –Т–µ–љ–Њ–Ј–љ–Њ–µ –і–∞–≤–ї–µ–љ–Є–µ, –њ–Њ –і–∞–љ–љ—Л–Љ –Э. –Ш. –Ъ–Њ–љ–і—А–∞—И–Є–љ–∞ –Є –Ы. –Ф. –°—Г—Е–∞–љ–Њ–≤–∞, —Г –і–µ—В–µ–є —Б—В–∞—А¬≠—И–µ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ —Б —А–µ–Ј–Ї–Є–Љ–Є –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П–Љ–Є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –Њ–±—Л—З–љ–Њ –њ–Њ–≤—Л¬≠—И–µ–љ–Њ.
–Я—А–Њ–≤–Њ–і–Є–Љ—Л–µ —Н–ї–µ–Ї—В—А–Њ–Ї–∞—А–і–Є–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –њ–Њ–Ј–≤–Њ–ї—П—О—В –≤ –Ј–љ–∞¬≠—З–Є—В–µ–ї—М–љ–Њ–є —Б—В–µ–њ–µ–љ–Є —Б—Г–і–Є—В—М –Њ –≤–ї–Є—П–љ–Є–Є –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–≥–Њ –≤–і–∞–≤–ї–µ–љ–Є—П –љ–∞ —Б–µ—А–і—Ж–µ. –°–ї–µ–і—Г–µ—В –Њ—В–Љ–µ—В–Є—В—М, —З—В–Њ —Г –і–µ—В–µ–є —И–Ї–Њ–ї—М–љ–Њ–≥–Њ –≤–Њ–Ј—А–∞—Б—В–∞ –љ–µ –≤—Б–µ–≥–і–∞ –Љ–Њ–ґ¬≠–љ–Њ –≤—Л—П–≤–Є—В—М –Ј–∞–≤–Є—Б–Є–Љ–Њ—Б—В—М –Љ–µ–ґ–і—Г —В—П–ґ–µ—Б—В—М—О –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є –Є –і–∞–љ–љ—Л–Љ–Є –≠–Ъ–У. –§—Г–љ–Ї—Ж–Є–Њ–љ–∞–ї—М–љ—Л–µ –љ–∞—А—Г—И–µ–љ–Є—П –Ј–∞–≤–Є—Б—П—В –љ–µ —В–Њ–ї—М–Ї–Њ –Њ—В –Љ–µ—Е–∞–љ–Є—З–µ—Б–Ї–Є—Е —Д–∞–Ї—В–Њ¬≠—А–Њ–≤ —Б–і–∞–≤–ї–µ–љ–Є—П, –љ–Њ –Є –Њ—В –Є–Ј–Љ–µ–љ–µ–љ–Є—П —Д—Г–љ–Ї—Ж–Є–Є –≤–љ–µ—И–љ–µ–≥–Њ –і—Л—Е–∞–љ–Є—П –Є –Њ–±–Љ–µ–љ¬≠–љ—Л—Е –њ—А–Њ—Ж–µ—Б—Б–Њ–≤. –І–µ–Љ —Б—В–∞—А—И–µ –≤–Њ–Ј—А–∞—Б—В –±–Њ–ї—М–љ–Њ–≥–Њ, —В–µ–Љ –±–Њ–ї–µ–µ –Њ—В—З–µ—В–ї–Є–≤–Њ –њ—А–Њ—П–≤¬≠–ї—П—О—В—Б—П —Н—В–Є –Є–Ј–Љ–µ–љ–µ–љ–Є—П. –Я—А–Њ–≤–µ–і–µ–љ–љ—Л–µ –≤ –Ї–ї–Є–љ–Є–Ї–µ —Н–ї–µ–Ї—В—А–Њ–Ї–∞—А–і–Є–Њ–≥—А–∞—Д–Є—З–µ—Б–Ї–Є–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є—П –≤—Л—П–≤–Є–ї–Є —Г –±–Њ–ї—М—И–µ–є –њ–Њ–ї–Њ–≤–Є–љ—Л –і–µ—В–µ–є –љ–∞—А—Г—И–µ–љ–Є—П —Б–Њ —Б—В–Њ—А–Њ–љ—Л —Б–µ—А–і—Ж–∞. –Э–∞ –њ–Њ–ї—Г—З–µ–љ–љ—Л—Е –≠–Ъ–У —Н–ї–µ–Ї—В—А–Є—З–µ—Б–Ї–∞—П –Њ—Б—М —Б–µ—А–і—Ж–∞ –±—Л–ї–∞ —З–∞—Й–µ —Б–Љ–µ—Й–µ¬≠–љ–∞ –≤–ї–µ–≤–Њ. –£ –Љ–љ–Њ–≥–Є—Е –±–Њ–ї—М–љ—Л—Е –Њ—В–Љ–µ—З–∞–ї–Њ—Б—М —Б–љ–Є–ґ–µ–љ–Є–µ –≤–Њ–ї—М—В–∞–ґ–∞ –Ј—Г–±—Ж–Њ–≤, –Њ—В¬≠—А–Є—Ж–∞—В–µ–ї—М–љ—Л–є –Ј—Г–±–µ—Ж –Ґ –Є V3 –Є –≤—Л—А–∞–ґ–µ–љ–љ—Л–µ –≤ —А–∞–Ј–ї–Є—З–љ–Њ–є —Б—В–µ–њ–µ–љ–Є –Љ—Л—И–µ—З–љ—Л–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П. –Ю—В–Љ–µ—З–µ–љ–љ—Л–µ –≤ –Ї–ї–Є–љ–Є–Ї–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П –≠–Ъ–У —Г –і–µ—В–µ–є —Б –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і—М—О —Б–Њ–≤–њ–∞–і–∞—О—В —Б –і–∞–љ–љ—Л–Љ–Є –ї–Є—В–µ—А–∞—В—Г—А—Л. II. –Ш. –Ъ–Њ–љ–і—А–∞—И–Є–љ —В–∞–Ї–ґ–µ —Г–Ї–∞–Ј—Л–≤–∞–µ—В –љ–∞ —З–∞—Б—В—Л–µ (83,9%) –Њ—В–Ї–ї–Њ–љ–µ–љ–Є—П –Њ—Б–Є —Б–µ—А–і—Ж–∞, –љ–∞—А—Г¬≠—И–µ–љ–Є—П —Б–Њ–Ї—А–∞—В–Є—В–µ–ї—М–љ–Њ–є —Б–њ–Њ¬≠—Б–Њ–±–љ–Њ—Б—В–Є –Љ–Є–Њ–Ї–∞—А–і–∞, —Б–Є–љ—Г—Б–Њ–Є–і—Г—О —В–∞—Е–Є–Ї–∞—А–і–Є—О –Є –∞—А–Є—В–Љ–Є—О.
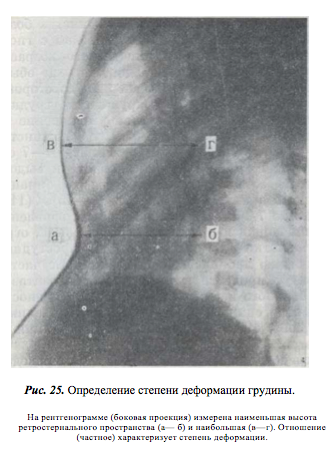
–°—В–µ–њ–µ–љ—М –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є –Њ–њ—А–µ–і–µ–ї—П—О—В –Њ—В–љ–Њ—И–µ–љ–Є–µ–Љ –љ–∞–Є–Љ–µ–љ—М—И–µ–є –≤—Л—Б–Њ—В—Л —А–µ—В—А–Њ—Б—В–µ—А–љ–∞–ї—М¬≠–љ–Њ–≥–Њ –њ—А–Њ—Б—В—А–∞–љ—Б—В–≤–∞ (–≤–Є–і–Є–Љ–Њ–µ –љ–∞ –±–Њ–Ї–Њ–≤—Л—Е —А–µ–љ—В–≥–µ–љ–Њ–≥—А–∞–Љ–Љ–∞—Е —А–∞—Б—Б—В–Њ—П–љ–Є–µ –Љ–µ–ґ–і—Г –Ј–∞–і–љ–µ–є –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В—М—О –≥—А—Г–і–Є–љ—Л –Є –њ–µ—А–µ–і–љ–µ–є –њ–Њ–≤–µ—А—Е–љ–Њ—Б—В—М—О –њ–Њ–Ј–≤–Њ–љ–Ї–Њ–≤) –Ї –љ–∞–Є–±–Њ–ї—М—И–µ–є –≤—Л—Б–Њ—В–µ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є (–Є–Ј–Љ–µ—А—П–µ–Љ–Њ–є –љ–∞ —Б–љ–Є–Љ–Ї–∞—Е –≤ –њ–µ—А–µ–і–љ–µ-–Ј–∞–і–љ–µ–є –њ—А–Њ–µ–Ї—Ж–Є–Є; —А–Є—Б. 25). –Ф–ї—П –ї—Г—З—И–µ–≥–Њ –Ї–Њ–љ—В—А–∞—Б—В–Є—А–Њ–≤–∞–љ–Є—П –≤–і–∞–≤–ї–µ–љ–Є—П –љ–∞ –Ї–Њ–ґ—Г —А–µ–±–µ–љ–Ї–∞ –њ–Њ —Б—А–µ–і–љ–µ–є –ї–Є–љ–Є–Є –≥—А—Г–і–Є–љ—Л –Љ—Л –љ–∞–љ–Њ—Б–Є–Љ —В–Њ–љ–Ї—Г—О –њ–Њ–ї–Њ—Б–Ї—Г —Ж–Є–љ–Ї–Њ–≤—Л—Е –±–µ–ї–Є–ї –Њ—В –љ–∞—З–∞–ї–∞ –Є—Б–Ї—А–Є–≤–ї–µ–љ–Є—П –і–Њ –≤–µ—А—И–Є–љ—Л –Љ–µ—З–µ–≤–Є–і–љ–Њ–≥–Њ –Њ—В—А–Њ—Б—В–Ї–∞. –Я–Њ–ї—Г—З–µ–љ–љ–Њ–µ –њ—А–Є –і–µ–ї–µ–љ–Є–Є —З–∞—Б—В–љ–Њ–µ –±–Њ–ї—М—И–µ 0,8 —Е–∞—А–∞–Ї—В–µ—А–Є–Ј—Г–µ—В –і–µ—Д–Њ—А–Љ–∞—Ж–Є—О I —Б—В–µ–њ–µ–љ–Є, II —Б—В–µ–њ–µ–љ—М вАФ –Њ—В 0,7 –і–Њ 0,5 –Є III —Б—В–µ–њ–µ–љ—М вАФ –Љ–µ–љ–µ–µ 0,5. –†–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Є—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –±–Њ–ї—М–љ—Л—Е —Б –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Њ–є –њ–Њ–Ј–≤–Њ–ї—П–µ—В –≤—Л—П–≤–Є—В—М —Е–∞—А–∞–Ї—В–µ—А –Є–Ј–Љ–µ–љ–µ–љ–Є–є –Њ—А–≥–∞–љ–Њ–≤ –≥—А—Г–і–љ–Њ–є –њ–Њ–ї–Њ—Б—В–Є. –£ –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –і–µ—В–µ–є —Б –і–µ—Д–Њ—А–Љ–∞—Ж–Є–µ–є II —Б—В–µ–њ–µ–љ–Є –Є –≤–Њ –≤—Б–µ—Е —Б–ї—Г—З–∞—П—Е –і–µ¬≠—Д–Њ—А–Љ–∞—Ж–Є–Є III —Б—В–µ–њ–µ–љ–Є –Њ—В–Љ–µ—З–∞–µ—В—Б—П —Б–Љ–µ—Й–µ–љ–Є–µ —Б–µ—А–і—Ж–∞ –≤–ї–µ–≤–Њ –Є —Г –љ–µ–Ї–Њ—В–Њ—А—Л—Е –±–Њ–ї—М–љ—Л—Е вАФ –Є–Ј–≤–Њ—А–Њ—В –њ–Њ —З–∞—Б–Њ–≤–Њ–є —Б—В—А–µ–ї–Ї–µ. –Я—А–∞–≤—Г—О –≥—А–∞–љ–Є—Ж—Г —Б–µ—А–і—Ж–∞ –Њ—В–Љ–µ—В–Є—В—М –љ–µ —Г–і–∞–µ—В—Б—П –≤–≤–Є–і—Г –љ–∞–ї–Њ–ґ–µ–љ–Є—П –µ–µ –љ–∞ —В–Ї–∞–љ—М –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞. –Э–µ–Ї–Њ—В–Њ—А–Њ–µ —Г–≤–µ–ї–Є¬≠—З–µ–љ–Є–µ –њ–Њ–њ–µ—А–µ—З–љ–Њ–≥–Њ –і–Є–∞–Љ–µ—В—А–∞ —Б–µ—А–і—Ж–∞ —П–≤–ї—П–µ—В—Б—П, –≤–Є–і–Є–Љ–Њ, —А–µ–Ј—Г–ї—М—В–∞—В–Њ–Љ –µ–≥–Њ —Б–Љ–µ—Й–µ–љ–Є—П. –Ш–Ј–Љ–µ–љ–µ–љ–Є–є —Б–Њ —Б—В–Њ—А–Њ–љ—Л –ї–µ–≥–Ї–Є—Е —Г –±–Њ–ї—М—И–Є–љ—Б—В–≤–∞ –±–Њ–ї—М–љ—Л—Е –љ–µ –љ–∞¬≠–±–ї—О–і–∞–ї–Њ—Б—М. –£ –љ–µ–Ї–Њ—В–Њ—А—Л—Е —Б—В–∞—А—И–Є—Е –і–µ—В–µ–є –Њ—В–Љ–µ—З–∞–ї–Є—Б—М —Г—З–∞—Б—В–Ї–Є —Н–Љ—Д–Є–Ј–µ–Љ—Л –њ–ї–Є –њ–Њ–љ–Є–ґ–µ–љ–љ–Њ–є –њ–љ–µ–≤–Љ–∞—В–Є–Ј–∞—Ж–Є–Є. –£ 3 –і–µ—В–µ–є –Љ—Л –Њ–±–љ–∞—А—Г–ґ–Є–ї–Є –њ–Њ–ї–Є–Ї–Є—Б—В–Њ–Ј –њ—А–∞–≤–Њ–≥–Њ –ї–µ–≥–Ї–Њ–≥–Њ. –Я—А–Є –љ–∞–ї–Є—З–Є–Є —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–є –њ–љ–µ–≤–Љ–Њ–љ–Є–Є —А–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Є–µ –Є–Ј–Љ–µ–љ–µ–љ–Є—П —Б–Њ–Њ—В–≤–µ—В—Б—В–≤—Г—О—В —Б—В–µ–њ–µ–љ–Є –њ–Њ—А–∞–ґ–µ–љ–Є—П –ї–µ–≥–Ї–Є—Е. –Ш—Б—Б–ї–µ–і–Њ–≤–∞–љ–Є–µ –њ–Є—Й–µ¬≠–≤–Њ–і–∞ –Є –ґ–µ–ї—Г–і–Ї–∞ —Б –Ї–Њ–љ—В—А–∞—Б—В–љ—Л–Љ –≤–µ—Й–µ—Б—В–≤–Њ–Љ –љ–µ–Њ–±—Е–Њ–і–Є–Љ–Њ —В–Њ–ї—М–Ї–Њ –≤ —В–µ—Е —Б–ї—Г¬≠—З–∞—П—Е, –Ї–Њ–≥–і–∞ —А–µ–±–µ–љ–Њ–Ї –њ—А–µ–і—К—П–≤–ї—П–µ—В –ґ–∞–ї–Њ–±—Л –љ–∞ –Ј–∞—В—А—Г–і–љ–µ–љ–Є–µ –≥–ї–Њ—В–∞–љ–Є—П –Є–ї–Є –±–Њ–ї–Є –≤ —Н–љ–Є–≥–∞—Б—В—А–∞–ї—М–љ–Њ–є –Њ–±–ї–∞—Б—В–Є–Ш—Б—В–Њ—З–љ–Є–Ї: –Р–Ї–∞–і–µ–Љ–Є—П –Ь–µ–і–Є—Ж–Є–љ—Б–Ї–Є—Е –Э–∞—Г–Ї –°–°–°–† –њ–Њ–і —А–µ–і–∞–Ї—Ж–Є–µ–є –∞–Ї–∞–і–µ–Љ–Є–Ї–∞ –Т.–Ш. –°—В—А—Г—З–Ї–Њ–≤–∞ –Є –њ—А–Њ—Д–µ—Б—Б–Њ—А–∞ –Р.–У. –Я—Г–≥–∞—З–µ–≤–∞. –Ь–Њ—Б–Ї–≤–∞, 1975 –≥–Њ–і–Ч–∞–њ–Є—Б–∞—В—М—Б—П –Њ–љ–ї–∞–є–љ–Э–∞–Ј–∞–і –≤ —А–∞–Ј–і–µ–ї –Ч–∞–њ–Є—Б–∞—В—М—Б—П –Ї —Б–њ–µ—Ж–Є–∞–ї–Є—Б—В—Г |


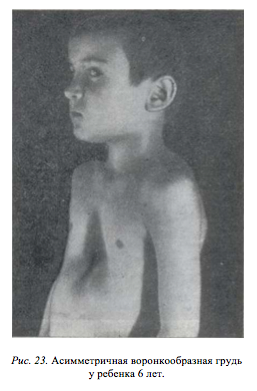 –Т —Н—В–Њ—В –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –њ–µ—А–Є–Њ–і –Њ–±—Л—З–љ–Њ –Ј–∞–Ї–∞–љ—З–Є–≤–∞–µ—В¬≠—Б—П –њ–Њ—Б—В–µ–њ–µ–љ–љ—Л–є –њ–µ—А–µ—Е–Њ–і –Ї —Д–Є–Ї—Б–Є—А–Њ–≤–∞–љ¬≠–љ–Њ–Љ—Г –Є—Б–Ї—А–Є–≤–ї–µ–љ–Є—О –≥—А—Г–і–Є–љ—Л –Є —А–µ–±–µ—А. –Т–љ–µ—И–љ–Є–є –Њ–±–ї–Є–Ї –Є –Њ—Б–∞–љ–Ї–∞ –±–Њ–ї—М–љ–Њ–≥–Њ –Є–Ј¬≠–Љ–µ–љ—П—О—В—Б—П, –њ—А–Є–љ–Є–Љ–∞—П —В–Є–њ–Є—З–љ—Л–є –і–ї—П –≤–Њ¬≠—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–Є –≤–Є–і (—А–Є—Б. 23). –У—А—Г–і–љ–Њ–є –Ї–Є—Д–Њ–Ј —Г—Б–Є–ї–Є–≤–∞–µ—В—Б—П, –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —А–µ–ґ–µ –Њ—В–Љ–µ—З–∞–µ—В—Б—П –µ–≥–Њ —Б–≥–ї–∞–ґ–Є–≤–∞–љ–Є–µ. –Э–∞¬≠–Љ–µ—З–∞—О—В—Б—П –±–Њ–Ї–Њ–≤—Л–µ –Є—Б–Ї—А–Є–≤–ї–µ–љ–Є—П –њ–Њ–Ј–≤–Њ¬≠–љ–Њ—З–љ–Є–Ї–∞. –Я–Њ –Љ–µ—А–µ —А–Њ—Б—В–∞ —А–µ–±–µ–љ–Ї–∞ —Н—В–Є –Є–Ј¬≠–Љ–µ–љ–µ–љ–Є—П –Њ—Б–∞–љ–Ї–Є –њ—А–Є–љ–Є–Љ–∞—О—В –±–Њ–ї–µ–µ –≤—Л¬≠—А–∞–ґ–µ–љ–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А. –Я—А–Є –Њ—Б–Љ–Њ—В—А–µ —Б–±–Њ–Ї—Г —Е–Њ—А–Њ—И–Њ –≤–Є–і–љ—Л –Њ–њ—Г—Й–µ–љ–љ—Л–µ –љ–∞–і–њ–ї–µ—З—М—П, –≤—Л—Б—В—Г–њ–∞—О—Й–Є–є –ґ–Є–≤–Њ—В, —Г–њ–ї–Њ—Й–µ–љ–Є–µ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –Є –њ—А–Є–њ–Њ–і–љ—П—В—Л–µ –Ї—А–∞—П —А–µ¬≠–±–µ—А–љ—Л—Е –і—Г–≥. –Э–∞–і –љ–Є–Љ–Є —З–µ—В–Ї–Њ –≤—Л—А–Є—Б–Њ–≤—Л–≤–∞–µ—В—Б—П –±–Њ—А–Њ–Ј–і–∞ –У–∞—А—А–Є—Б–Њ–љ–∞. –°–Є–Љ–њ—В–Њ–Љ ¬Ђ–њ–∞—А–∞–і–Њ–Ї—Б–∞ –≤–і–Њ—Е–∞¬ї –Њ–±—Л—З–љ–Њ –≤—Л—А–∞–ґ–µ–љ –њ—А–Є –≥–ї—Г–±–Њ–Ї–Њ–Љ –і—Л—Е–∞–љ–Є–Є. –Я—А–Є –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є –≤–µ–ї–Є—З–Є–љ–µ –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є —Н—В–Њ—В —Б–Є–Љ–њ—В–Њ–Љ —З–∞—Б—В–Њ –Њ—В—Б—Г—В—Б—В–≤—Г–µ—В.
–Т —Н—В–Њ—В –≤–Њ–Ј—А–∞—Б—В–љ–Њ–є –њ–µ—А–Є–Њ–і –Њ–±—Л—З–љ–Њ –Ј–∞–Ї–∞–љ—З–Є–≤–∞–µ—В¬≠—Б—П –њ–Њ—Б—В–µ–њ–µ–љ–љ—Л–є –њ–µ—А–µ—Е–Њ–і –Ї —Д–Є–Ї—Б–Є—А–Њ–≤–∞–љ¬≠–љ–Њ–Љ—Г –Є—Б–Ї—А–Є–≤–ї–µ–љ–Є—О –≥—А—Г–і–Є–љ—Л –Є —А–µ–±–µ—А. –Т–љ–µ—И–љ–Є–є –Њ–±–ї–Є–Ї –Є –Њ—Б–∞–љ–Ї–∞ –±–Њ–ї—М–љ–Њ–≥–Њ –Є–Ј¬≠–Љ–µ–љ—П—О—В—Б—П, –њ—А–Є–љ–Є–Љ–∞—П —В–Є–њ–Є—З–љ—Л–є –і–ї—П –≤–Њ¬≠—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–Є –≤–Є–і (—А–Є—Б. 23). –У—А—Г–і–љ–Њ–є –Ї–Є—Д–Њ–Ј —Г—Б–Є–ї–Є–≤–∞–µ—В—Б—П, –љ–µ—Б–Ї–Њ–ї—М–Ї–Њ —А–µ–ґ–µ –Њ—В–Љ–µ—З–∞–µ—В—Б—П –µ–≥–Њ —Б–≥–ї–∞–ґ–Є–≤–∞–љ–Є–µ. –Э–∞¬≠–Љ–µ—З–∞—О—В—Б—П –±–Њ–Ї–Њ–≤—Л–µ –Є—Б–Ї—А–Є–≤–ї–µ–љ–Є—П –њ–Њ–Ј–≤–Њ¬≠–љ–Њ—З–љ–Є–Ї–∞. –Я–Њ –Љ–µ—А–µ —А–Њ—Б—В–∞ —А–µ–±–µ–љ–Ї–∞ —Н—В–Є –Є–Ј¬≠–Љ–µ–љ–µ–љ–Є—П –Њ—Б–∞–љ–Ї–Є –њ—А–Є–љ–Є–Љ–∞—О—В –±–Њ–ї–µ–µ –≤—Л¬≠—А–∞–ґ–µ–љ–љ—Л–є —Е–∞—А–∞–Ї—В–µ—А. –Я—А–Є –Њ—Б–Љ–Њ—В—А–µ —Б–±–Њ–Ї—Г —Е–Њ—А–Њ—И–Њ –≤–Є–і–љ—Л –Њ–њ—Г—Й–µ–љ–љ—Л–µ –љ–∞–і–њ–ї–µ—З—М—П, –≤—Л—Б—В—Г–њ–∞—О—Й–Є–є –ґ–Є–≤–Њ—В, —Г–њ–ї–Њ—Й–µ–љ–Є–µ –≥—А—Г–і–љ–Њ–є –Ї–ї–µ—В–Ї–Є –Є –њ—А–Є–њ–Њ–і–љ—П—В—Л–µ –Ї—А–∞—П —А–µ¬≠–±–µ—А–љ—Л—Е –і—Г–≥. –Э–∞–і –љ–Є–Љ–Є —З–µ—В–Ї–Њ –≤—Л—А–Є—Б–Њ–≤—Л–≤–∞–µ—В—Б—П –±–Њ—А–Њ–Ј–і–∞ –У–∞—А—А–Є—Б–Њ–љ–∞. –°–Є–Љ–њ—В–Њ–Љ ¬Ђ–њ–∞—А–∞–і–Њ–Ї—Б–∞ –≤–і–Њ—Е–∞¬ї –Њ–±—Л—З–љ–Њ –≤—Л—А–∞–ґ–µ–љ –њ—А–Є –≥–ї—Г–±–Њ–Ї–Њ–Љ –і—Л—Е–∞–љ–Є–Є. –Я—А–Є –љ–µ–Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–є –≤–µ–ї–Є—З–Є–љ–µ –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є —Н—В–Њ—В —Б–Є–Љ–њ—В–Њ–Љ —З–∞—Б—В–Њ –Њ—В—Б—Г—В—Б—В–≤—Г–µ—В.
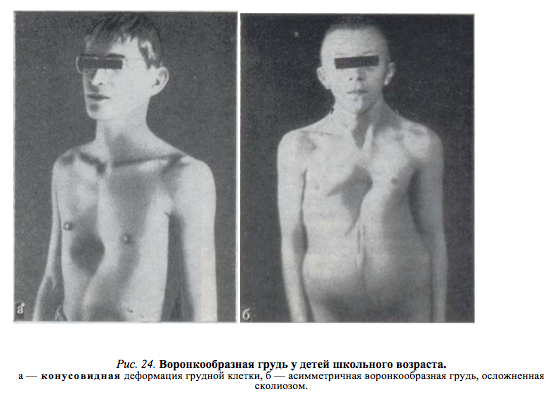 –Ш–Ј–Љ–µ–љ–µ–љ–Є—П, –≤—Л–Ј–≤–∞–љ–љ—Л–µ –і–µ—Д–Њ—А–Љ–∞¬≠—Ж–Є–µ–є, —Б –≤–Њ–Ј—А–∞—Б—В–Њ–Љ —Б—В–∞–љ–Њ–≤—П—В—Б—П –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є. –†–µ–±–µ–љ–Њ–Ї –љ–∞—З–Є–љ–∞–µ—В —Б–Њ¬≠–Ј–љ–∞–≤–∞—В—М —Б–≤–Њ–є –Ї–Њ—Б–Љ–µ—В–Є—З–µ—Б–Ї–Є–є –љ–µ–і–Њ—Б—В–∞—В–Њ–Ї –Є —Б—В–∞—А–∞–µ—В—Б—П —Б–Ї—А—Л—В—М –µ–≥–Њ. –І–µ–Љ —Б—В–∞—А¬≠—И–µ —А–µ–±–µ–љ–Њ–Ї, —В–µ–Љ —Б–Є–ї—М–љ–µ–µ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П —Б–Њ–Ј–љ–∞–љ–Є–µ —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–µ–њ–Њ–ї–љ–Њ—Ж–µ–љ¬≠–љ–Њ—Б—В–Є, —З—В–Њ –њ—А–Є –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е –Љ–Њ–ґ–µ—В –≤–µ—Б—В–Є –Ї –Є–Ј–Љ–µ–љ–µ–љ–Є—О –њ—Б–Є—Е–Є–Ї–Є. –≠—В–Њ –Њ–±—Б—В–Њ—П—В–µ–ї—М—Б—В–≤–Њ, –Ї–∞–Ї —Г–Ї–∞–Ј—Л–≤–∞—О—В –Љ–љ–Њ–≥–Є–µ –∞–≤—В–Њ—А—Л (Ravitch, 1960; Schmitt. 1962, –Є –і—А.), –љ–µ—А–µ–і–Ї–Њ —П–≤–ї—П–µ—В—Б—П –µ–і–Є–љ—Б—В–≤–µ–љ–љ—Л–Љ –њ–Њ–Ї–∞–Ј–∞–љ–Є–µ–Љ –Ї –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–Љ—Г –ї–µ—З–µ–љ–Є—О –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–Є. –Э–∞—А—Г—И–µ–љ–Є–µ –Њ—Б–∞–љ–Ї–Є —Г—Б–Є–ї–Є–≤–∞–µ—В—Б—П, –Њ—В—З–µ—В–ї–Є–≤–µ–µ –≤—Л—А–∞–ґ–µ–љ –≥—А—Г–і–љ–Њ–є –Ї–Є—Д–Њ–Ј, —А–µ–ґ–µ –µ–≥–Њ —Б–≥–ї–∞–ґ–µ–љ–љ–Њ—Б—В—М. –£ —А—П–і–∞ –±–Њ–ї—М–љ—Л—Е –Њ—В–Љ–µ—З–∞–µ—В—Б—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ –±–Њ–Ї–Њ–≤–Њ–µ –Є—Б–Ї—А–Є–≤–ї–µ–љ–Є–µ –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞, —В—А–µ–±—Г—О—Й–µ–µ –≤ —А—П–і–µ —Б–ї—Г—З–∞–µ–≤ —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ–≥–Њ –ї–µ—З–µ¬≠–љ–Є—П (—А–Є—Б. 24). –Ф–µ—В–Є —Б —А–µ–Ј–Ї–Њ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П–Љ–Є –Њ–±—Л—З–љ–Њ –њ–Њ–љ–Є¬≠–ґ–µ–љ–љ–Њ–≥–Њ –њ–Є—В–∞–љ–Є—П, —Б –±–ї–µ–і–љ—Л–Љ–Є –Ї–Њ–ґ–љ—Л–Љ–Є –њ–Њ–Ї—А–Њ–≤–∞–Љ–Є.
–Ш–Ј–Љ–µ–љ–µ–љ–Є—П, –≤—Л–Ј–≤–∞–љ–љ—Л–µ –і–µ—Д–Њ—А–Љ–∞¬≠—Ж–Є–µ–є, —Б –≤–Њ–Ј—А–∞—Б—В–Њ–Љ —Б—В–∞–љ–Њ–≤—П—В—Б—П –±–Њ–ї–µ–µ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є. –†–µ–±–µ–љ–Њ–Ї –љ–∞—З–Є–љ–∞–µ—В —Б–Њ¬≠–Ј–љ–∞–≤–∞—В—М —Б–≤–Њ–є –Ї–Њ—Б–Љ–µ—В–Є—З–µ—Б–Ї–Є–є –љ–µ–і–Њ—Б—В–∞—В–Њ–Ї –Є —Б—В–∞—А–∞–µ—В—Б—П —Б–Ї—А—Л—В—М –µ–≥–Њ. –І–µ–Љ —Б—В–∞—А¬≠—И–µ —А–µ–±–µ–љ–Њ–Ї, —В–µ–Љ —Б–Є–ї—М–љ–µ–µ —А–∞–Ј–≤–Є–≤–∞–µ—В—Б—П —Б–Њ–Ј–љ–∞–љ–Є–µ —Д–Є–Ј–Є—З–µ—Б–Ї–Њ–є –љ–µ–њ–Њ–ї–љ–Њ—Ж–µ–љ¬≠–љ–Њ—Б—В–Є, —З—В–Њ –њ—А–Є –Њ–њ—А–µ–і–µ–ї–µ–љ–љ—Л—Е —Г—Б–ї–Њ–≤–Є—П—Е –Љ–Њ–ґ–µ—В –≤–µ—Б—В–Є –Ї –Є–Ј–Љ–µ–љ–µ–љ–Є—О –њ—Б–Є—Е–Є–Ї–Є. –≠—В–Њ –Њ–±—Б—В–Њ—П—В–µ–ї—М—Б—В–≤–Њ, –Ї–∞–Ї —Г–Ї–∞–Ј—Л–≤–∞—О—В –Љ–љ–Њ–≥–Є–µ –∞–≤—В–Њ—А—Л (Ravitch, 1960; Schmitt. 1962, –Є –і—А.), –љ–µ—А–µ–і–Ї–Њ —П–≤–ї—П–µ—В—Б—П –µ–і–Є–љ—Б—В–≤–µ–љ–љ—Л–Љ –њ–Њ–Ї–∞–Ј–∞–љ–Є–µ–Љ –Ї –Њ–њ–µ—А–∞—В–Є–≤–љ–Њ–Љ—Г –ї–µ—З–µ–љ–Є—О –≤–Њ—А–Њ–љ–Ї–Њ–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і–Є. –Э–∞—А—Г—И–µ–љ–Є–µ –Њ—Б–∞–љ–Ї–Є —Г—Б–Є–ї–Є–≤–∞–µ—В—Б—П, –Њ—В—З–µ—В–ї–Є–≤–µ–µ –≤—Л—А–∞–ґ–µ–љ –≥—А—Г–і–љ–Њ–є –Ї–Є—Д–Њ–Ј, —А–µ–ґ–µ –µ–≥–Њ —Б–≥–ї–∞–ґ–µ–љ–љ–Њ—Б—В—М. –£ —А—П–і–∞ –±–Њ–ї—М–љ—Л—Е –Њ—В–Љ–µ—З–∞–µ—В—Б—П –Ј–љ–∞—З–Є—В–µ–ї—М–љ–Њ–µ –±–Њ–Ї–Њ–≤–Њ–µ –Є—Б–Ї—А–Є–≤–ї–µ–љ–Є–µ –њ–Њ–Ј–≤–Њ–љ–Њ—З–љ–Є–Ї–∞, —В—А–µ–±—Г—О—Й–µ–µ –≤ —А—П–і–µ —Б–ї—Г—З–∞–µ–≤ —Б–њ–µ—Ж–Є–∞–ї—М–љ–Њ–≥–Њ –ї–µ—З–µ¬≠–љ–Є—П (—А–Є—Б. 24). –Ф–µ—В–Є —Б —А–µ–Ј–Ї–Њ –≤—Л—А–∞–ґ–µ–љ–љ—Л–Љ–Є –і–µ—Д–Њ—А–Љ–∞—Ж–Є—П–Љ–Є –Њ–±—Л—З–љ–Њ –њ–Њ–љ–Є¬≠–ґ–µ–љ–љ–Њ–≥–Њ –њ–Є—В–∞–љ–Є—П, —Б –±–ї–µ–і–љ—Л–Љ–Є –Ї–Њ–ґ–љ—Л–Љ–Є –њ–Њ–Ї—А–Њ–≤–∞–Љ–Є.
 –С–Њ–ї–µ–µ –Њ—В—З–µ—В–ї–Є–≤—Л–µ –Є–Ј–Љ–µ–љ–µ¬≠–љ–Є—П –≠–Ъ–У –љ–∞—Б—В—Г–њ–∞—О—В –≤ —О–љ–Њ¬≠—И–µ—Б–Ї–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ. B√§r, Zeilho¬≠fe –≥ –Є Heckel (1958) —Г –њ–Њ–ї–Њ¬≠–≤–Є–љ—Л –±–Њ–ї—М–љ—Л—Е –Њ—В–Љ–µ—В–Є–ї–Є –Њ—В¬≠–Ї–ї–Њ–љ–µ–љ–Є–µ –≤–µ–Ї—В–Њ—А–∞ QRS –≤–њ—А–∞¬≠–≤–Њ –Є –љ–µ–њ–Њ–ї–љ—Л–є –±–ї–Њ–Ї –њ—А–∞–≤–Њ–є –љ–Њ–ґ–Ї–Є –њ—Г—З–Ї–∞ –У–Є—Б–∞. –Э–µ—А–µ–і–Ї–Њ –Њ–љ–Є –љ–∞–±–ї—О–і–∞–ї–Є –Њ—В—А–Є—Ж–∞—В–µ–ї—М¬≠–љ—Л–є –Ј—Г–±–µ—Ж –Ґ –≤ V3 –Є V4 –Є –≤—Л¬≠—Б–Њ–Ї–Є–є –Ј—Г–±–µ—Ж –† –≤ —Б—В–∞–љ–і–∞—А—В–љ–Њ–Љ –Њ—В–≤–µ–і–µ–љ–Є–Є. –Я—А–Њ–≤–µ–і–µ–љ–љ–Њ–µ –∞–≤¬≠—В–Њ—А–∞–Љ–Є –Ј–Њ–љ–і–Є—А–Њ–≤–∞–љ–Є–µ —Б–µ—А–і—Ж–∞ –њ–Њ–Ї–∞–Ј–∞–ї–Њ –њ–Њ–≤—Л—И–µ–љ–Є–µ –і–∞–≤–ї–µ¬≠–љ–Є—П –≤ –њ—А–∞–≤–Њ–Љ –њ—А–µ–і—Б–µ—А–і–Є–Є –Є –ґ–µ–ї—Г–і–Њ—З–Ї–µ, –∞ —Г 5 –±–Њ–ї—М–љ—Л—Е –±—Л–ї –Њ—В–Љ–µ—З–µ–љ –і–Є–∞—Б—В–Њ–ї–Є—З–µ—Б–Ї–Є–є —Б–њ–∞–і –і–∞–≤–ї–µ–љ–Є—П –≤ –њ—А–∞–≤–Њ–Љ –ґ–µ¬≠–ї—Г–і–Њ—З–Ї–µ, –њ–∞—В–Њ–≥–љ–Њ–Љ–Њ–љ–Є—З–љ—Л–є –і–ї—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–ї–Є–њ—З–Є–≤–Њ–≥–Њ –њ–µ—А–Є–Ї–∞—А–і–Є—В–∞. –†–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Њ–±—Б–ї–µ¬≠–і–Њ–≤–∞–љ–Є–µ –±–Њ–ї—М–љ—Л—Е —Б –≤–Њ—А–Њ–љ–Ї–Њ¬≠–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і—М—О —П–≤–ї—П–µ—В—Б—П –≤–∞–ґ–љ—Л–Љ —Н—В–∞–њ–Њ–Љ. –Я–Њ —Б–љ–Є–Љ–Ї–∞–Љ, –њ—А–Њ–Є–Ј–≤–µ–і–µ–љ–љ—Л–Љ –≤ –±–Њ–Ї–Њ–≤–Њ–є –Є –њ–µ—А–µ–і–љ–µ-–Ј–∞–і–љ–µ–є –њ—А–Њ–µ–Ї—Ж–Є—П—Е, –њ—А–Є –≤–µ—А—В–Є–Ї–∞–ї—М–љ–Њ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є —А–µ–±–µ–љ–Ї–∞ –Љ–Њ–ґ–љ–Њ –Њ–њ—А–µ–і–µ–ї–Є—В—М —Б—В–µ¬≠–њ–µ–љ—М –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є, –Ї–Њ—В–Њ—А—Г—О –Љ—Л –≤—Л—Б—З–Є—В—Л–≤–∞–µ–Љ –њ–Њ –Љ–µ—В–Њ–і–Є–Ї–µ Gizycka (1962).
–С–Њ–ї–µ–µ –Њ—В—З–µ—В–ї–Є–≤—Л–µ –Є–Ј–Љ–µ–љ–µ¬≠–љ–Є—П –≠–Ъ–У –љ–∞—Б—В—Г–њ–∞—О—В –≤ —О–љ–Њ¬≠—И–µ—Б–Ї–Њ–Љ –≤–Њ–Ј—А–∞—Б—В–µ. B√§r, Zeilho¬≠fe –≥ –Є Heckel (1958) —Г –њ–Њ–ї–Њ¬≠–≤–Є–љ—Л –±–Њ–ї—М–љ—Л—Е –Њ—В–Љ–µ—В–Є–ї–Є –Њ—В¬≠–Ї–ї–Њ–љ–µ–љ–Є–µ –≤–µ–Ї—В–Њ—А–∞ QRS –≤–њ—А–∞¬≠–≤–Њ –Є –љ–µ–њ–Њ–ї–љ—Л–є –±–ї–Њ–Ї –њ—А–∞–≤–Њ–є –љ–Њ–ґ–Ї–Є –њ—Г—З–Ї–∞ –У–Є—Б–∞. –Э–µ—А–µ–і–Ї–Њ –Њ–љ–Є –љ–∞–±–ї—О–і–∞–ї–Є –Њ—В—А–Є—Ж–∞—В–µ–ї—М¬≠–љ—Л–є –Ј—Г–±–µ—Ж –Ґ –≤ V3 –Є V4 –Є –≤—Л¬≠—Б–Њ–Ї–Є–є –Ј—Г–±–µ—Ж –† –≤ —Б—В–∞–љ–і–∞—А—В–љ–Њ–Љ –Њ—В–≤–µ–і–µ–љ–Є–Є. –Я—А–Њ–≤–µ–і–µ–љ–љ–Њ–µ –∞–≤¬≠—В–Њ—А–∞–Љ–Є –Ј–Њ–љ–і–Є—А–Њ–≤–∞–љ–Є–µ —Б–µ—А–і—Ж–∞ –њ–Њ–Ї–∞–Ј–∞–ї–Њ –њ–Њ–≤—Л—И–µ–љ–Є–µ –і–∞–≤–ї–µ¬≠–љ–Є—П –≤ –њ—А–∞–≤–Њ–Љ –њ—А–µ–і—Б–µ—А–і–Є–Є –Є –ґ–µ–ї—Г–і–Њ—З–Ї–µ, –∞ —Г 5 –±–Њ–ї—М–љ—Л—Е –±—Л–ї –Њ—В–Љ–µ—З–µ–љ –і–Є–∞—Б—В–Њ–ї–Є—З–µ—Б–Ї–Є–є —Б–њ–∞–і –і–∞–≤–ї–µ–љ–Є—П –≤ –њ—А–∞–≤–Њ–Љ –ґ–µ¬≠–ї—Г–і–Њ—З–Ї–µ, –њ–∞—В–Њ–≥–љ–Њ–Љ–Њ–љ–Є—З–љ—Л–є –і–ї—П —Е—А–Њ–љ–Є—З–µ—Б–Ї–Њ–≥–Њ —Б–ї–Є–њ—З–Є–≤–Њ–≥–Њ –њ–µ—А–Є–Ї–∞—А–і–Є—В–∞. –†–µ–љ—В–≥–µ–љ–Њ–ї–Њ–≥–Є—З–µ—Б–Ї–Њ–µ –Њ–±—Б–ї–µ¬≠–і–Њ–≤–∞–љ–Є–µ –±–Њ–ї—М–љ—Л—Е —Б –≤–Њ—А–Њ–љ–Ї–Њ¬≠–Њ–±—А–∞–Ј–љ–Њ–є –≥—А—Г–і—М—О —П–≤–ї—П–µ—В—Б—П –≤–∞–ґ–љ—Л–Љ —Н—В–∞–њ–Њ–Љ. –Я–Њ —Б–љ–Є–Љ–Ї–∞–Љ, –њ—А–Њ–Є–Ј–≤–µ–і–µ–љ–љ—Л–Љ –≤ –±–Њ–Ї–Њ–≤–Њ–є –Є –њ–µ—А–µ–і–љ–µ-–Ј–∞–і–љ–µ–є –њ—А–Њ–µ–Ї—Ж–Є—П—Е, –њ—А–Є –≤–µ—А—В–Є–Ї–∞–ї—М–љ–Њ–Љ –њ–Њ–ї–Њ–ґ–µ–љ–Є–Є —А–µ–±–µ–љ–Ї–∞ –Љ–Њ–ґ–љ–Њ –Њ–њ—А–µ–і–µ–ї–Є—В—М —Б—В–µ¬≠–њ–µ–љ—М –і–µ—Д–Њ—А–Љ–∞—Ж–Є–Є, –Ї–Њ—В–Њ—А—Г—О –Љ—Л –≤—Л—Б—З–Є—В—Л–≤–∞–µ–Љ –њ–Њ –Љ–µ—В–Њ–і–Є–Ї–µ Gizycka (1962).










